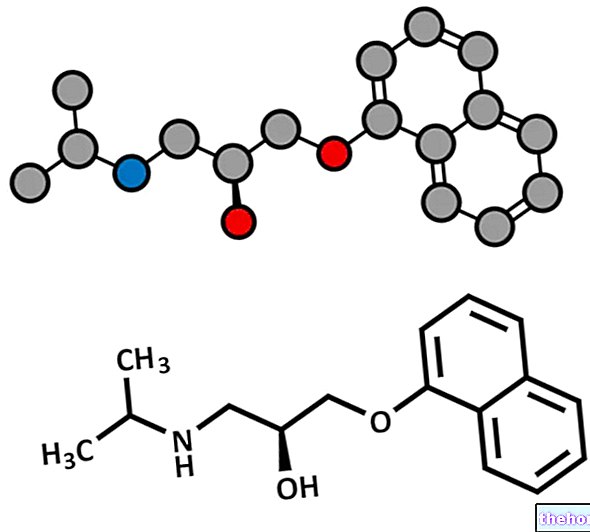
सक्रिय तत्व: एस्ट्राडियोल, डिड्रोजेस्टेरोन
फेमोस्टोन 1/5 कोंटी फिल्म-लेपित टैबलेट
Femoston पैकेज आवेषण पैक आकार के लिए उपलब्ध हैं:- फेमोस्टोन 1/5 कोंटी फिल्म-लेपित टैबलेट
- फेमोस्टोन 1/10 फिल्म-लेपित गोलियां
- फेमोस्टोन 2/10 फिल्म-लेपित गोलियां
फेमोस्टोन का उपयोग क्यों किया जाता है? ये किसके लिये है?
फेमोस्टोन एक हार्मोन रिप्लेसमेंट थेरेपी (एचआरटी) है। इसमें दो प्रकार के महिला हार्मोन होते हैं, एक एस्ट्रोजन जिसे एस्ट्राडियोल कहा जाता है और एक प्रोजेस्टिन जिसे डाइड्रोजेस्टेरोन कहा जाता है। कम से कम 12 महीनों के लिए पोस्टमेनोपॉज़ल महिलाओं में फेमोस्टोन का उपयोग किया गया है।
फेमोस्टोन का प्रयोग किया जाता है
रजोनिवृत्ति के बाद होने वाले लक्षणों से राहत: रजोनिवृत्ति के दौरान, महिला शरीर द्वारा उत्पादित एस्ट्रोजेन की मात्रा कम हो जाती है। इससे चेहरे, गर्दन और छाती की लाली ("गर्म चमक") जैसे लक्षण हो सकते हैं। फेमोस्टोन इनसे राहत देता है। रजोनिवृत्ति के बाद के लक्षण फेमोस्टन केवल तभी निर्धारित किया जाना चाहिए जब लक्षण गंभीर रूप से दैनिक जीवन में बाधा डालते हैं।
ऑस्टियोपोरोसिस की रोकथाम: रजोनिवृत्ति के बाद कुछ महिलाओं में हड्डियों की नाजुकता (ऑस्टियोपोरोसिस) विकसित हो सकती है। आपको अपने डॉक्टर के साथ सभी उपलब्ध विकल्पों पर चर्चा करनी चाहिए। यदि आप ऑस्टियोपोरोसिस के कारण फ्रैक्चर के उच्च जोखिम में हैं और अन्य दवाएं उपयुक्त नहीं हैं, तो फेमोस्टोन का उपयोग किया जा सकता है। रजोनिवृत्ति के बाद ऑस्टियोपोरोसिस।
फेमोस्टोन का सेवन कब नहीं करना चाहिए
चिकित्सा इतिहास और नियमित जांच
एचआरटी के उपयोग में ऐसे जोखिम होते हैं जिन पर उपचार शुरू करने या जारी रखने का निर्णय लेते समय विचार करने की आवश्यकता होती है।
समय से पहले रजोनिवृत्ति (डिम्बग्रंथि की क्षति या सर्जरी के कारण) के साथ इलाज करने वाली महिलाओं में सीमित अनुभव है। प्रारंभिक रजोनिवृत्ति के मामले में एचआरटी के साथ इलाज के जोखिम अलग हो सकते हैं। अपने डॉक्टर से बात करें।
एचआरटी (या फिर से शुरू) शुरू करने से पहले, आपका डॉक्टर आपसे आपके व्यक्तिगत और पारिवारिक चिकित्सा इतिहास के बारे में पूछेगा। यदि आवश्यक हो तो आपके डॉक्टर के पास स्तन और / या श्रोणि (पेट के निचले हिस्से) की जांच हो सकती है।
एक बार एचआरटी शुरू हो जाने के बाद, निरंतर चिकित्सा के जोखिमों और लाभों के सटीक मूल्यांकन के लिए नियमित चिकित्सा जांच (कम से कम वार्षिक) अभी भी किए जाने की आवश्यकता है।
अपने डॉक्टर की सलाह के अनुसार नियमित रूप से स्तन की जांच करवाएं।
यदि आप निम्न में से किसी भी स्थिति में हैं तो फेमोस्टोन का उपयोग न करें। यदि आप नीचे दिए गए किसी भी बिंदु के बारे में अनिश्चित हैं, तो फेमोस्टोन थेरेपी शुरू करने से पहले अपने डॉक्टर को बताएं।
फेमोस्टोन का प्रयोग न करें:
- यदि आपको कभी स्तन कैंसर हुआ है या होने का संदेह है
- यदि आपको ट्यूमर है या आपको संदेह है कि आपके पास एक ट्यूमर है जिसका विकास एस्ट्रोजन के प्रति संवेदनशील है, उदाहरण के लिए एंडोमेट्रियम (गर्भाशय की परत) में
- यदि आपको अज्ञात मूल की योनि से खून बह रहा है
- यदि आपको गर्भ के अस्तर (एंडोमेट्रियल हाइपरप्लासिया) का अत्यधिक मोटा होना है जिसका इलाज नहीं किया गया है
- यदि आपके पास नसों (घनास्त्रता) में रक्त के थक्कों के लिए अतीत में इलाज किया गया है, जैसे कि पैरों में (गहरी शिरा घनास्त्रता), या फेफड़ों में (फुफ्फुसीय अन्त: शल्यता)
- यदि आपको रक्त के थक्कों (जैसे प्रोटीन सी, प्रोटीन एस, या एंटीथ्रोम्बिन की कमी) के कारण होने वाली बीमारियां हैं
- यदि आपको कभी धमनियों में रक्त के थक्कों के कारण होने वाली बीमारियाँ हैं, जैसे कि रोधगलन, स्ट्रोक या एनजाइना (सीने में गंभीर दर्द)
- यदि आपको पहले कभी लीवर की बीमारी हुई हो या हो चुकी हो और आपके लीवर फंक्शन टेस्ट सामान्य स्थिति में वापस नहीं आए हों
- यदि आपको पोरफाइरिया है (रक्त वर्णक के चयापचय में परिवर्तन के कारण विरासत में मिला चयापचय रोग)
- अगर आपको एस्ट्राडियोल, डाइड्रोजेस्टेरोन या इस दवा के किसी भी अन्य तत्व से एलर्जी (हाइपरसेंसिटिव) है। फेमोस्टोन के साथ उपचार के दौरान, यदि उपरोक्त में से कोई भी स्थिति पहली बार दिखाई देती है, तो इसे लेना बंद कर दें और तुरंत अपने चिकित्सक से परामर्श करें। डॉक्टर।
Femoston लेने से पहले आपको क्या जानना चाहिए?
Femoston लेने से पहले अपने डॉक्टर या फार्मासिस्ट को बताएं। यदि ऐसा है, तो आपका डॉक्टर अधिक बार-बार चेकअप का अनुरोध कर सकता है:
- गर्भाशय फाइब्रॉएड
- गर्भाशय के बाहर गर्भाशय की दीवार का बढ़ना (एंडोमेट्रियोसिस) या गर्भाशय की दीवार का पिछले अत्यधिक मोटा होना (एंडोमेट्रियल हाइपरप्लासिया)
- ब्रेन ट्यूमर जो प्रोजेस्टेरोन के स्तर से संबंधित हो सकता है (मेनिंगियोमा)
- रक्त के थक्कों के विकसित होने का खतरा बढ़ जाता है (देखें "नसों के अंदर रक्त के थक्के (घनास्त्रता)")
- एक कैंसर होने का खतरा बढ़ जाता है जिसका विकास एस्ट्रोजन के प्रति संवेदनशील होता है (जिसकी पहली डिग्री रिश्तेदार, जैसे कि मां, बहन या दादी, जिसे स्तन कैंसर हुआ हो)
- उच्च रक्तचाप (उच्च रक्तचाप)
- यकृत विकार जैसे कि सौम्य यकृत ट्यूमर
- मधुमेह
- पित्ताशय की थैली की पथरी
- माइग्रेन या गंभीर सिरदर्द
- प्रणालीगत ल्यूपस एरिथेमेटोसस (ऑटोइम्यून रोग)
- मिरगी
- दमा
- ओटोस्क्लेरोसिस (वंशानुगत मध्य कान रोग)
- हाइपरट्रिग्लिसराइडिमिया (रक्त ट्राइग्लिसराइड्स में उच्च वृद्धि)
- दिल या गुर्दे की विफलता के कारण द्रव प्रतिधारण।
Femoston लेना बंद करें और अपने चिकित्सक से तुरंत परामर्श लें
यदि आप एचआरटी शुरू करते समय निम्नलिखित में से कोई नोटिस करते हैं:
- पैराग्राफ में उल्लिखित शर्तों में से एक "फेमोस्टोन का उपयोग न करें"
- त्वचा का पीला पड़ना या आंखों का सफेद होना (पीलिया)। ये हो सकते हैं लीवर की बीमारी के लक्षण
- रक्तचाप में वृद्धि (लक्षण सिरदर्द, थकान, चक्कर आना हो सकता है)
- माइग्रेन का सिरदर्द पहली बार दिखाई दे रहा है
- अगर आप गर्भवती हैं
- यदि आपको रक्त के थक्कों के लक्षण दिखाई देते हैं जैसे:
- दर्दनाक सूजन और पैरों की लाली
- सीने में अचानक दर्द
- सांस लेने में कष्ट
अधिक जानकारी के लिए, "नसों के भीतर थ्रोम्बस (घनास्त्रता)" अनुभाग देखें।
नोट: फेमोस्टोन गर्भनिरोधक नहीं है। यदि आपकी आयु 50 वर्ष से कम है या यदि आपकी अंतिम अवधि 12 महीने से कम थी, तो आपको गर्भावस्था को रोकने के लिए अतिरिक्त गर्भनिरोधक की आवश्यकता हो सकती है। अपने डॉक्टर से सलाह लें।
एचआरटी और कैंसर
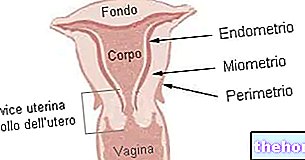
गर्भाशय की दीवार का अत्यधिक मोटा होना (एंडोमेट्रियल हाइपरप्लासिया) और गर्भाशय की दीवार का कैंसर (एंडोमेट्रियल कैंसर)
केवल एस्ट्रोजन-ओनली एचआरटी लेने से आपके गर्भ के अत्यधिक मोटे होने (एंडोमेट्रियल हाइपरप्लासिया) और गर्भ के कैंसर (एंडोमेट्रियल कैंसर) का खतरा बढ़ सकता है।
फेमोस्टोन में निहित प्रोजेस्टेरोन इस अतिरिक्त जोखिम को रोकता है।
अनियमित रक्तस्राव
फेमोस्टोन थेरेपी के पहले 3-6 महीनों के दौरान आपको अनियमित ब्लीडिंग या स्पॉटिंग (खून की बूंदें) हो सकती हैं। हालांकि, अनियमित रक्तस्राव होने पर जल्द से जल्द अपने डॉक्टर से संपर्क करें:
- 6 महीने से अधिक के लिए होता है
- आपके द्वारा 6 महीने से अधिक समय से फेमोस्टोन लेने के बाद शुरू होता है
- Femoston स्तन कैंसर के साथ चिकित्सा की समाप्ति के बाद होता है
साक्ष्य बताते हैं कि संयुक्त एस्ट्रोजन-प्रोजेस्टोजन और संभवतः एस्ट्रोजन-केवल एचआरटी के साथ स्तन कैंसर का खतरा बढ़ जाता है। अतिरिक्त जोखिम इस बात पर निर्भर करता है कि एचआरटी कितने समय के लिए लिया जाता है और कुछ वर्षों के भीतर स्पष्ट हो जाता है। हालांकि, यह कुछ ही समय में सामान्य स्तर पर लौट आता है ( चिकित्सा रोकने के अधिकतम 5) वर्ष।
तुलना में डेटा
50 से 79 वर्ष की आयु की महिलाएं जो 5 साल से अधिक समय तक एचआरटी का उपयोग नहीं करती हैं, उनमें प्रति 1,000 महिलाओं पर औसतन 9 से 17 स्तन कैंसर का निदान किया जाता है।
50 से 79 वर्ष की आयु की महिलाओं में, जो 5 वर्षों से अधिक समय से एस्ट्रोजन-प्रोजेस्टोजन एचआरटी का उपयोग कर रही हैं, प्रति 1,000 उपयोगकर्ताओं (4 से 6 अतिरिक्त मामलों) में स्तन कैंसर के निदान के 13 से 23 मामले होंगे।
अपने स्तनों की नियमित जांच करें। यदि आपके स्तन में कोई परिवर्तन होता है तो अपने डॉक्टर को देखें जैसे:
- त्वचा में छोटे अवसाद
- निप्पल में बदलाव
- कोई भी दृश्यमान या बोधगम्य सख्त।
इसके अलावा, मैमोग्राफी अनुवर्ती कार्यक्रमों में भाग लें जब वे आपको पेश किए जाते हैं। मैमोग्राफी जांच के लिए, यह महत्वपूर्ण है कि आप एक्स-रे लेने वाले स्वास्थ्य देखभाल पेशेवर को सूचित करें कि आप एचआरटी ले रहे हैं, क्योंकि यह दवा मैमोग्राम के परिणाम को प्रभावित करने वाले स्तन घनत्व को बढ़ा सकती है।
अंडाशय का कैंसर
डिम्बग्रंथि का कैंसर दुर्लभ है - स्तन कैंसर की तुलना में बहुत दुर्लभ है। केवल एस्ट्रोजन या एस्ट्रोजन-प्रोजेस्टोजन थेरेपी का उपयोग डिम्बग्रंथि के कैंसर के थोड़े बढ़े हुए जोखिम से जुड़ा है।
डिम्बग्रंथि के कैंसर का खतरा उम्र के अनुसार बदलता रहता है। उदाहरण के लिए, ५० से ५४ वर्ष की आयु की महिलाएं जो एचआरटी नहीं ले रही हैं, २,००० में से २ महिलाओं में ५ साल की अवधि में डिम्बग्रंथि के कैंसर का निदान किया जाएगा। 5 साल से एचआरटी पर रहने वाली महिलाओं के लिए, इलाज की गई 2,000 महिलाओं में लगभग 3 मामले होंगे (यानी लगभग 1 और मामला)।
हृदय और परिसंचरण पर एचआरटी का प्रभाव
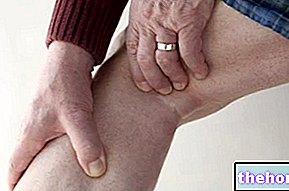
नसों के भीतर रक्त के थक्के (घनास्त्रता) एचआरटी उपयोगकर्ताओं में नसों के भीतर रक्त के थक्कों का जोखिम लगभग 1.3 से 3 गुना अधिक होता है, खासकर लेने के पहले वर्ष के दौरान।
रक्त के थक्के गंभीर हो सकते हैं, और अगर कोई फेफड़ों में पहुंच जाता है, तो यह सीने में दर्द, सांस फूलना, बेहोशी और यहां तक कि मौत का कारण बन सकता है।
जैसे-जैसे आपकी उम्र बढ़ती है, आपकी नसों में रक्त के थक्के बनने की संभावना अधिक होती है और यदि आपको निम्न में से कोई भी है, तो अपने डॉक्टर से बात करें:
- यदि आपको बड़ी सर्जरी, आघात या बीमारी के कारण लंबे समय तक स्थिर रहना पड़ता है (यदि आपको सर्जरी की आवश्यकता है)
- यदि आप गंभीर रूप से मोटे हैं (बॉडी मास इंडेक्स> 30 किग्रा / मी 2)
- यदि आपको थक्के की समस्या है जिसके लिए थक्कारोधी के साथ लंबे समय तक उपचार की आवश्यकता होती है
- यदि आपके परिवार के किसी भी प्रथम श्रेणी के सदस्य के पैर, फेफड़े या अन्य अंग में रक्त के थक्के अतीत में रहे हों
- यदि आपके पास सिस्टमिक ल्यूपस एरिथेमैटोसस (एसएलई) जैसी दुर्लभ स्थिति है
- अगर आपको कैंसर है
थ्रोम्बस के लक्षणों के लिए, "फेमोस्टोन लेना बंद करें और तुरंत अपने डॉक्टर को देखें" देखें।
तुलना में डेटा
50 वर्ष से अधिक उम्र की महिलाओं में, जिन्होंने 5 साल से अधिक समय तक एचआरटी नहीं लिया है, औसतन 1,000 में से 4 से 7 महिलाओं को शिरापरक थ्रोम्बस होने की उम्मीद हो सकती है।
50 वर्ष से अधिक उम्र की महिलाओं में, जिन्होंने 5 साल से अधिक समय तक एस्ट्रोजन-प्रोजेस्टोजन एचआरटी लिया है, 1,000 में 9 से 12 मामले होंगे (उदाहरण के लिए 5 अतिरिक्त मामले)।
हृदय रोग (दिल का दौरा)
इस बात का कोई सबूत नहीं है कि एचआरटी दिल के दौरे को रोकता है। 60 से अधिक उम्र की महिलाएं जो एस्ट्रोजन-प्रोजेस्टोजन एचआरटी का उपयोग कर रही हैं, उनमें एचआरटी नहीं लेने वाली महिलाओं की तुलना में हृदय रोग विकसित होने की संभावना थोड़ी अधिक होती है।
आघात
गैर-उपयोगकर्ताओं की तुलना में एचआरटी उपयोगकर्ताओं में स्ट्रोक होने का जोखिम लगभग 1.5 गुना अधिक है। एचआरटी के उपयोग के कारण अतिरिक्त स्ट्रोक के मामलों की संख्या बढ़ती उम्र के साथ बढ़ सकती है।
तुलना में डेटा
50 वर्ष से अधिक उम्र की महिलाओं में, जिन्होंने 5 साल से अधिक समय तक एचआरटी नहीं लिया है, औसतन 1,000 में से 8 महिलाओं को स्ट्रोक होने की उम्मीद हो सकती है।
५० वर्ष से अधिक उम्र की महिलाओं में जो ५ साल से अधिक समय से एचआरटी ले रही हैं, १,००० मामलों में से ११ मामले होंगे (उदाहरण के लिए ३ अतिरिक्त मामले)।
अन्य शर्तें
एचआरटी स्मृति हानि को नहीं रोकता है। 65 वर्ष की आयु के बाद एचआरटी शुरू करने वाली महिलाओं में स्मृति हानि के उच्च जोखिम के कुछ प्रमाण हैं। सलाह के लिए अपने डॉक्टर से पूछें।
अपने चिकित्सक को बताएं कि क्या आपके पास निम्न में से कोई भी चिकित्सा स्थिति है या नहीं, क्योंकि उन्हें आपकी अधिक बार जांच करने की आवश्यकता होगी:
- दिल की बीमारी
- किडनी खराब
- कुछ रक्त वसा (हाइपरट्रिग्लिसराइडिमिया) के सामान्य स्तर से अधिक।
संतान
Femoston बच्चों में उपयोग के लिए अभिप्रेत नहीं है।
इंटरैक्शन कौन सी दवाएं या खाद्य पदार्थ Femoston के प्रभाव को बदल सकते हैं
अपने डॉक्टर या फार्मासिस्ट को बताएं कि क्या आप ले रहे हैं, हाल ही में लिया है या कोई अन्य दवा ले सकते हैं।
कुछ दवाएं फेमोस्टोन की प्रभावशीलता में हस्तक्षेप कर सकती हैं। इससे अनियमित रक्तस्राव हो सकता है और निम्नलिखित दवाओं के साथ होता है:
- मिर्गी के लिए दवाएं (जैसे फेनोबार्बिटल, कार्बामाज़ेपिन, फ़िनाइटोइन)
- तपेदिक के लिए दवाएं (जैसे रिफैम्पिसिन, रिफैब्यूटिन)
- एचआईवी संक्रमण के लिए दवाएं [एड्स] (जैसे रटनवीर, नेफिनवीर, नेविरापीन, एफेविरेंज़)
- सेंट जॉन पौधा (Hypericum perforatum) युक्त हर्बल तैयारी।
प्रयोगशाला विश्लेषण
यदि आपको रक्त परीक्षण की आवश्यकता है, तो अपने डॉक्टर या नर्स को बताएं कि आप फेमोस्टोन ले रहे हैं क्योंकि यह दवा कुछ परीक्षणों के परिणामों में हस्तक्षेप कर सकती है।
खाने और पीने के साथ Femoston
फेमोस्टोन को भोजन के साथ या भोजन के बिना भी दिया जा सकता है।
चेतावनियाँ यह जानना महत्वपूर्ण है कि:
गर्भावस्था और स्तनपान
फेमोस्टोन केवल पोस्टमेनोपॉज़ल महिलाओं के लिए संकेत दिया गया है।
यदि आप गर्भवती हो जाती हैं,
- Femoston लेना बंद कर दें और अपने चिकित्सक से परामर्श करें.
फेमोस्टोन को स्तनपान के दौरान संकेत नहीं दिया गया है।
ड्राइविंग और मशीनों का उपयोग
ड्राइविंग या मशीनों का उपयोग करने पर Femoston के प्रभाव का अध्ययन नहीं किया गया है। प्रभाव की संभावना नहीं है।
फेमोस्टोन टैबलेट में लैक्टोज होता है
यदि आप कुछ शर्करा के प्रति असहिष्णु हैं, तो इस दवा को लेने से पहले अपने चिकित्सक से संपर्क करें।
खुराक, विधि और प्रशासन का समय Femoston का उपयोग कैसे करें: Posology
इस दवा को हमेशा ठीक वैसे ही लें जैसे आपके डॉक्टर ने आपको बताया है। यदि संदेह है, तो अपने डॉक्टर या फार्मासिस्ट से परामर्श लें।
फेमोस्टोन उपचार कब शुरू करें
अपने अंतिम माहवारी के कम से कम 12 महीने बाद तक फेमोस्टोन उपचार शुरू न करें।
आप किसी भी दिन फेमोस्टोन लेना शुरू कर सकते हैं यदि:
- आप वर्तमान में कोई एचआरटी नहीं ले रहे हैं
- आप निरंतर संयुक्त एचआरटी से बदल रहे हैं। वह तब होता है जब आप हर दिन एक टैबलेट या पैच लेते हैं जिसमें एस्ट्रोजेन और प्रोजेस्टिन दोनों होते हैं।
अपने चक्र के 28 वें दिन को समाप्त करने के अगले दिन फेमोस्टोन लेना शुरू करें यदि:
- आप चक्रीय या अनुक्रमिक टीओएस से बदल रहे हैं। वह तब होता है जब आप एक टैबलेट लेते हैं या एक पैच का उपयोग करते हैं जिसमें आपके चक्र के पहले भाग के लिए एस्ट्रोजन होता है। फिर 14 दिनों तक एक टैबलेट लें या एस्ट्रोजन और प्रोजेस्टिन दोनों वाले पैच का उपयोग करें।
दवा लेना
- गोली को पानी के साथ निगल लें
- आप टैबलेट को भोजन के साथ या बिना ले सकते हैं
- प्रत्येक दिन एक ही समय पर टैबलेट लेने का प्रयास करें। यह सुनिश्चित करेगा कि आपके शरीर में उत्पाद की निरंतर मात्रा बनी रहे। यह आपको टैबलेट लेना याद रखने में भी मदद करेगा
- एक पैक और दूसरे के बीच बिना किसी रुकावट के, प्रतिदिन एक टैबलेट लें। सप्ताह के दिनों में फफोले पर प्रकाश डाला गया है। इससे आपके लिए यह याद रखना आसान हो जाएगा कि टेबलेट कब लेनी है।
कितना लंबा
- आपका डॉक्टर आपके लक्षणों के इलाज के लिए यथासंभव कम समय के लिए न्यूनतम खुराक लिखेगा। यदि आपको लगता है कि यह खुराक बहुत अधिक या बहुत कम है, तो अपने चिकित्सक से परामर्श करें।
- यदि आप ऑस्टियोपोरोसिस को रोकने के लिए फेमोस्टोन ले रहे हैं, तो आपका डॉक्टर आपकी खुराक को समायोजित करेगा।यह आपके अस्थि द्रव्यमान पर निर्भर करेगा।
- 28 दिनों के चक्र के लिए हर दिन एक सैल्मन टैबलेट लें।
अगर आपको सर्जरी की जरूरत है
अगर आपको सर्जरी करानी है, तो अपने डॉक्टर को बताएं कि आप फेमोस्टोन ले रहे हैं। रक्त के थक्कों (नसों में रक्त के थक्के) के जोखिम को कम करने के लिए आपको सर्जरी से लगभग 4 - 6 सप्ताह पहले फेमोस्टोन लेना बंद करना पड़ सकता है। अपने डॉक्टर से पूछें कि आप फेमोस्टोन को फिर से कब शुरू कर सकते हैं।
अगर आप Femoston को लेना भूल जाते हैं
याद आते ही भूली हुई गोली लें। यदि आपको टैबलेट लेने के 12 घंटे से अधिक समय हो गया है, तो अपनी अगली खुराक सामान्य समय पर लें। छूटी हुई खुराक न लें। खुराक को दोगुना न करें। यदि आप एक खुराक लेना भूल जाते हैं, तो अनियमित रक्तस्राव या स्पॉटिंग हो सकता है।
यदि आप फेमोस्टोन लेना बंद कर देते हैं
इलाज करने वाले चिकित्सक की सलाह के बिना फेमोस्टोन को बंद न करें।
- यदि आपके पास इस दवा के उपयोग पर कोई और प्रश्न हैं, तो अपने डॉक्टर या फार्मासिस्ट से पूछें।
यदि आपने फेमोस्टोन की अधिक मात्रा ले ली है तो क्या करें?
यदि आपने बहुत अधिक फेमोस्टोन टैबलेट (या किसी और के पास) ली है, तो वे आपको नुकसान पहुंचाने की संभावना नहीं रखते हैं। आप मिचली महसूस कर सकते हैं, या बीमार महसूस कर सकते हैं (उल्टी), आपको स्तन दर्द / कोमलता, चक्कर आना, पेट में दर्द, नींद / थकान, या अचानक रक्तस्राव हो सकता है।
किसी उपचार की आवश्यकता नहीं है, लेकिन यदि आप चिंतित हैं, तो सलाह के लिए अपने चिकित्सक से संपर्क करें।
दुष्प्रभाव Femoston के दुष्प्रभाव क्या हैं
सभी दवाओं की तरह, यह दवा दुष्प्रभाव पैदा कर सकती है, हालांकि हर किसी को यह नहीं मिलता है।
निम्नलिखित विकार उन महिलाओं की तुलना में अधिक बार होते हैं जो एचआरटी का उपयोग नहीं करती हैं:
- स्तन कैंसर
- गर्भाशय की दीवारों की असामान्य वृद्धि या कैंसर (एंडोमेट्रियल हाइपरप्लासिया या कैंसर)
- अंडाशयी कैंसर
- पैरों या फेफड़ों की नसों में रक्त के थक्के (शिरापरक थ्रोम्बेम्बोलिज्म)
- दिल की बीमारी
- आघात
- यदि एचआरटी 65 वर्ष की आयु के बाद शुरू किया जाए तो स्मृति हानि संभव है।
इस दवा के साथ निम्नलिखित दुष्प्रभाव हो सकते हैं:
बहुत आम (इलाज किए गए 10 में से 1 से अधिक रोगियों को प्रभावित कर सकता है):
- सरदर्द
- पेट में दर्द
- पीठ दर्द
- स्तन दर्द / कोमलता
सामान्य (इलाज किए गए 10 में से 1 रोगी को प्रभावित कर सकता है):
- योनि कैंडिडिआसिस (कैंडिडा अल्बिकन्स नामक कवक के कारण होने वाला संक्रमण)
- उदास महसूस करना, घबराहट
- माइग्रेन। यदि आप पहली बार माइग्रेन का सिरदर्द अनुभव कर रहे हैं, तो फेमोस्टोन का प्रयोग बंद कर दें और अपने चिकित्सक से तुरंत संपर्क करें।
- सिर चकराना
- बीमार महसूस करना (मतली), उल्टी, सूजन (पेट की सूजन), हवा सहित (पेट फूलना)
- एलर्जी त्वचा प्रतिक्रियाएं (दाने, गंभीर खुजली या पित्ती)
- मासिक धर्म संबंधी विकार जैसे अनियमित रक्तस्राव, स्पॉटिंग, दर्दनाक माहवारी (कष्टार्तव), भारी या हल्का रक्तस्राव
- पेडू में दर्द
- योनि स्राव
- कमजोर, थका हुआ या बीमार महसूस करना
- टखनों, पैरों या उंगलियों की सूजन (परिधीय शोफ)
- भार बढ़ना।
असामान्य (इलाज किए गए १०० रोगियों में से १ को प्रभावित कर सकता है):
- विकार जो सिस्टिटिस की नकल करते हैं
- गर्भाशय फाइब्रॉएड के आकार में वृद्धि
- अतिसंवेदनशीलता प्रतिक्रियाएं जैसे कि डिस्पेनिया (एलर्जी अस्थमा)
- यौन इच्छा में परिवर्तन
- पैरों और फेफड़ों की नसों में रक्त के थक्के (शिरापरक थ्रोम्बोम्बोलिज़्म या फुफ्फुसीय अन्त: शल्यता)
- बढ़ा हुआ रक्तचाप (उच्च रक्तचाप)
- परिसंचरण समस्याएं (परिधीय संवहनी रोग)
- बढ़े हुए और कपटपूर्ण (वैरिकाज़) नसें
- खट्टी डकार
- जिगर के कार्य में परिवर्तन, कभी-कभी त्वचा का पीलापन (पीलिया), बेहोशी (अस्थेनिया) या आम तौर पर बीमार (अस्वस्थता) और पेट दर्द महसूस करना। यदि आपको अपनी त्वचा का पीलापन या आपकी आंखों का सफेद भाग दिखाई देता है, तो फेमोस्टोन लेना बंद कर दें और अपने चिकित्सक से तुरंत संपर्क करें।
- पित्ताशय की थैली की विकृति
- स्तन सूजन
- पीएमएस का अनुकरण करने वाले लक्षण
- वजन में कमी
दुर्लभ (इलाज किए गए 1,000 रोगियों में से 1 को प्रभावित कर सकता है):
(* नैदानिक अध्ययनों में विपणन के बाद के अवांछनीय प्रभाव नहीं देखे गए, जिसके लिए आवृत्ति "दुर्लभ" को जिम्मेदार ठहराया गया था)
- लाल रक्त कोशिकाओं के विनाश द्वारा विशेषता रोग (हेमोलिटिक एनीमिया) *
- मेनिंगियोमा (ब्रेन ट्यूमर) *
- आंख की सतह का संशोधन (कॉर्निया की वक्रता में वृद्धि) *, जो कॉन्टैक्ट लेंस को पहनने की अनुमति नहीं देता है (कॉन्टैक्ट लेंस के प्रति असहिष्णुता) *
- दिल का दौरा (मायोकार्डियल इंफार्क्शन)
- आघात *
- चेहरे और गले की त्वचा की सूजन। इससे सांस लेने में कठिनाई हो सकती है (एंजियोएडेमा)
- त्वचा पर बैंगनी धब्बे या बिंदु (संवहनी पुरपुरा)
- दर्दनाक लाल त्वचा नोड्यूल्स (एरिथेमा नोडोसम) *, त्वचा की मलिनकिरण विशेष रूप से चेहरे या गर्दन की, जिसे "गर्भावस्था के धब्बे" (क्लोस्मा या मेलास्मा) के रूप में जाना जाता है *
- पैर में ऐंठन *
निम्नलिखित दुष्प्रभाव अन्य एचआरटी के उपयोग से जुड़े हैं:
- एस्ट्रोजन पर निर्भर ट्यूमर (सौम्य और घातक दोनों), जैसे कि गर्भाशय की दीवारों का कैंसर, डिम्बग्रंथि का कैंसर
- प्रोजेस्टोजन आश्रित ट्यूमर के आकार में वृद्धि (जैसे मेनिंगियोमा)
- शरीर के कई अंगों को प्रभावित करने वाली प्रतिरक्षा प्रणाली की बीमारी (सिस्टमिक ल्यूपस एरिथेमेटोसस)
- संभव मनोभ्रंश
साइड इफेक्ट की रिपोर्टिंग
यदि आपको कोई साइड इफेक्ट मिलता है, तो अपने डॉक्टर या फार्मासिस्ट से बात करें इसमें कोई भी संभावित दुष्प्रभाव शामिल हैं जो इस पत्रक में सूचीबद्ध नहीं हैं। अवांछित प्रभावों की सूचना सीधे राष्ट्रीय रिपोर्टिंग प्रणाली www.agenziafarmaco.it/it/responsabili के माध्यम से भी दी जा सकती है।
साइड इफेक्ट की रिपोर्ट करके आप इस दवा की सुरक्षा के बारे में अधिक जानकारी प्रदान करने में मदद कर सकते हैं।
समाप्ति और अवधारण
इस दवा को बच्चों की नजर और पहुंच से दूर रखें।
इस दवा को किसी विशेष भंडारण की स्थिति की आवश्यकता नहीं होती है।
ब्लिस्टर और कार्टन पर बताई गई एक्सपायरी डेट के बाद दवा का इस्तेमाल न करें।एक्सपायरी डेट उस महीने के आखिरी दिन को दर्शाती है।
अपशिष्ट जल या घरेलू कचरे के माध्यम से कोई भी दवा न फेंके। अपने फार्मासिस्ट से उन दवाओं को फेंकने के लिए कहें जिनका आप अब उपयोग नहीं करते हैं। इससे पर्यावरण की रक्षा करने में मदद मिलेगी।
अन्य सूचना
फेमोस्टोन में क्या शामिल है
- सक्रिय तत्व एस्ट्राडियोल के साथ-साथ एस्ट्राडियोल हेमीहाइड्रेट और डीड्रोजेस्टेरोन हैं
- प्रत्येक टैबलेट में 1 मिलीग्राम एस्ट्राडियोल और 5 मिलीग्राम डीड्रोजेस्टेरोन होता है
- टैबलेट कोर में अन्य सामग्री लैक्टोज मोनोहाइड्रेट, हाइपोमेलोज, मक्का स्टार्च, कोलाइडल निर्जल सिलिका और मैग्नीशियम स्टीयरेट हैं।
- टैबलेट कोटिंग के अन्य अवयव हैं:
- टाइटेनियम डाइऑक्साइड (E171), येलो आयरन ऑक्साइड (E 172), रेड आयरन ऑक्साइड (E 172), हाइपोमेलोज, मैक्रोगोल 400।
फेमोस्टन कैसा दिखता है और पैक की सामग्री
- इस दवा में एक फिल्म-लेपित टैबलेट होता है। टैबलेट गोल, उभयलिंगी, सामन रंग का है, और एक तरफ (7 मिमी) "379" के रूप में चिह्नित है।
- प्रत्येक छाले में 28 गोलियां होती हैं।
- गोलियाँ पीवीसी / एल्यूमीनियम फफोले में पैक की जाती हैं।
- पैक में फफोले में 28, 84 या 280 (10 x 28) फिल्म-लेपित गोलियां होती हैं।
सभी पैक आकारों की बिक्री नहीं की जा सकती है।
स्रोत पैकेज पत्रक: एआईएफए (इतालवी मेडिसिन एजेंसी)। सामग्री जनवरी 2016 में प्रकाशित हुई। हो सकता है कि मौजूद जानकारी अप-टू-डेट न हो।
सबसे अप-टू-डेट संस्करण तक पहुंचने के लिए, एआईएफए (इतालवी मेडिसिन एजेंसी) वेबसाइट तक पहुंचने की सलाह दी जाती है। अस्वीकरण और उपयोगी जानकारी।
01.0 औषधीय उत्पाद का नाम
FEMOSTON 1/5 CONTI गोलियाँ फिल्म के साथ लेपित
02.0 गुणात्मक और मात्रात्मक संरचना
28 गोलियां, प्रत्येक में 1 मिलीग्राम 17? -एस्ट्राडियोल (हेमीहाइड्रेट के रूप में) और 5 मिलीग्राम डीड्रोजेस्टेरोन।
ज्ञात प्रभाव के साथ सहायक: लैक्टोज मोनोहाइड्रेट 114.7mg।
Excipients की पूरी सूची के लिए, खंड ६.१ देखें।
03.0 फार्मास्युटिकल फॉर्म
फिल्म-लेपित टैबलेट।
सामन रंग का, गोल, उभयलिंगी, 1/5 मिलीग्राम टैबलेट, एक तरफ "379" के साथ डिबॉस्ड (आकार 7 मिमी)।
04.0 नैदानिक सूचना
04.1 चिकित्सीय संकेत
12 महीने से अधिक समय तक पोस्टमेनोपॉज़ल महिलाओं में एस्ट्रोजन की कमी के लक्षणों के उपचार के लिए हार्मोन रिप्लेसमेंट थेरेपी (एचआरटी)।
पोस्टमेनोपॉज़ल महिलाओं में ऑस्टियोपोरोसिस की रोकथाम, भविष्य के फ्रैक्चर के उच्च जोखिम में, जो ऑस्टियोपोरोसिस की रोकथाम के लिए अधिकृत अन्य दवाओं के लिए असहिष्णुता या contraindications हैं (खंड 4.4 भी देखें)।
65 वर्ष से अधिक आयु की महिलाओं के उपचार का अनुभव सीमित है।
०४.२ खुराक और प्रशासन की विधि
Femoston 1/5 conti एक सतत संयुक्त अनुसूची पर लिया जाने वाला मौखिक एचआरटी है।
एस्ट्रोजेन और प्रोजेस्टेरोन को बिना किसी रुकावट के हर दिन लेना चाहिए।
28 दिनों के चक्र के लिए खुराक प्रति दिन एक टैबलेट है।
Femoston 1/5 conti को बिना किसी रुकावट के पैक के बीच में लगातार लेना चाहिए।
पोस्टमेनोपॉज़ल लक्षणों का उपचार शुरू करने और जारी रखने के लिए, सबसे कम प्रभावी खुराक का उपयोग यथासंभव कम अवधि के लिए किया जाना चाहिए (खंड 4.4 भी देखें)।
रजोनिवृत्ति कब शुरू हुई और लक्षणों की गंभीरता के आधार पर फेमोस्टोन 1/5 गिनती के साथ निरंतर संयुक्त उपचार शुरू किया जा सकता है। शारीरिक रूप से रजोनिवृत्त महिलाओं को अपने अंतिम मासिक धर्म के 12 महीने बाद फेमोस्टोन 1/5 गिनती शुरू करनी चाहिए। जब रजोनिवृत्ति शल्य चिकित्सा द्वारा प्रेरित होती है, तो उपचार तुरंत शुरू हो सकता है।
नैदानिक प्रतिक्रिया के संबंध में, खुराक को बाद में व्यक्तिगत आधार पर समायोजित किया जा सकता है।
निरंतर चक्रीय या अनुक्रमिक आहार पर मरीजों को चिकित्सा के 28-दिवसीय पाठ्यक्रम को पूरा करना चाहिए और फिर फेमोस्टोन 1/5 की गिनती शुरू करनी चाहिए।
एक और निरंतर संयोजन चिकित्सा के रोगी किसी भी समय उपचार शुरू कर सकते हैं।
यदि एक खुराक भूल जाती है, तो भूली हुई गोली को जल्द से जल्द लेना चाहिए। यदि 12 घंटे से अधिक समय बीत चुका है, तो अगली खुराक को भूली हुई गोली लिए बिना जारी रखा जाना चाहिए। इंटर-साइकिल ब्लीडिंग या स्पॉटिंग की संभावना बढ़ सकती है।
भोजन के सेवन की परवाह किए बिना Femoston 1/5 conti दिया जा सकता है।
बाल चिकित्सा जनसंख्या:
बाल चिकित्सा आबादी में फेमोस्टोन 1/5 गिनती के उपयोग के लिए कोई प्रासंगिक संकेत नहीं हैं।
04.3 मतभेद
- ज्ञात, पुराना या संदिग्ध स्तन कैंसर
- ज्ञात या संदिग्ध एस्ट्रोजन-निर्भर नियोप्लाज्म (जैसे एंडोमेट्रियल कैंसर)
- अज्ञात मूल का जननांग रक्तस्राव
- अनुपचारित एंडोमेट्रियल हाइपरप्लासिया
- पिछला या वर्तमान शिरापरक घनास्त्रता (गहरी शिरा घनास्त्रता, फुफ्फुसीय अन्त: शल्यता)
- ज्ञात थ्रोम्बोफिलिक विकार (जैसे प्रोटीन सी, प्रोटीन एस या एंटीथ्रोम्बिन की कमी, खंड 4.4 देखें)
- सक्रिय या हाल ही में धमनी थ्रोम्बोम्बोलिक रोग (जैसे एनजाइना, रोधगलन)
- तीव्र जिगर की बीमारी या जिगर की बीमारी का इतिहास, अगर यकृत समारोह सूचकांक सामान्य नहीं हुआ है
- पोर्फिरीया
- सक्रिय पदार्थों या धारा ६.१ में सूचीबद्ध किसी भी अंश के लिए ज्ञात अतिसंवेदनशीलता
04.4 उपयोग के लिए विशेष चेतावनी और उचित सावधानियां
पोस्टमेनोपॉज़ल लक्षणों के उपचार के लिए, एचआरटी केवल उन लक्षणों की उपस्थिति में शुरू किया जाना चाहिए जो जीवन की गुणवत्ता पर प्रतिकूल प्रभाव डालते हैं। किसी भी मामले में, जोखिमों और लाभों का सटीक मूल्यांकन कम से कम हर साल किया जाना चाहिए और उपचार केवल तभी जारी रहना चाहिए जब लाभ जोखिम से अधिक हो।
प्रारंभिक रजोनिवृत्ति के उपचार में एचआरटी से जुड़े जोखिमों के संबंध में सीमित प्रमाण हैं। हालांकि, कम उम्र की महिलाओं में पूर्ण जोखिम के निम्न स्तर के कारण, इन महिलाओं के लिए जोखिम और लाभ का संतुलन वृद्ध महिलाओं की तुलना में अधिक अनुकूल हो सकता है।
चिकित्सा जांच/जांच
एचआरटी शुरू करने या बहाल करने से पहले, एक पूर्ण व्यक्तिगत और पारिवारिक चिकित्सा इतिहास लिया जाना चाहिए। शारीरिक परीक्षण (श्रोणि और स्तन सहित) और एचआरटी के उपयोग के लिए मतभेदों और चेतावनियों का मूल्यांकन इस आधार पर किया जाएगा। उपचार के दौरान, समय-समय पर जांच की जाती है आवृत्ति और महिला की व्यक्तिगत आवश्यकताओं के अनुकूल विशेषताओं के साथ अनुशंसित। मरीजों को सलाह दी जानी चाहिए कि वे अपने स्तनों में किसी भी बदलाव की रिपोर्ट अपने डॉक्टर या स्वास्थ्य देखभाल पेशेवर (नीचे "स्तन कैंसर" देखें) को दें। इसके अलावा, सटीक निगरानी करने के लिए स्तन, छवि द्वारा एक उपयुक्त निदान सहित, उदाहरण के लिए एक मैमोग्राम, वर्तमान में उपयोग में आने वाले नियंत्रण कार्यक्रमों के अनुसार, व्यक्तिगत नैदानिक आवश्यकताओं के अनुसार संशोधित।
ऐसी स्थितियां जिनमें पर्यवेक्षण की आवश्यकता होती है
रोगी की सावधानीपूर्वक निगरानी की जानी चाहिए यदि निम्न में से कोई एक स्थिति विकसित होती है, अतीत में हुई है, और / या गर्भावस्था के दौरान या पिछले हार्मोनल उपचार के दौरान खराब हो गई है। विशेष रूप से Femoston 1/5 conti के साथ उपचार के दौरान इन स्थितियों की पुनरावृत्ति या बिगड़ने की संभावना पर विचार किया जाना चाहिए:
- लेयोमायोमास (गर्भाशय फाइब्रॉएड) या एंडोमेट्रियोसिस
- थ्रोम्बोम्बोलिक विकारों के जोखिम कारक (नीचे देखें)
- एस्ट्रोजन पर निर्भर कैंसर के लिए जोखिम कारक, उदा। स्तन कैंसर के लिए पहली डिग्री आनुवंशिकता
- उच्च रक्तचाप
- जिगर की बीमारी (जैसे यकृत एडेनोमास)
- संवहनी समझौता के साथ या बिना मधुमेह मेलेटस
- कोलेलिथियसिस
- माइग्रेन या सिरदर्द (गंभीर)
- प्रणालीगत एक प्रकार का वृक्ष
- एंडोमेट्रियल हाइपरप्लासिया का इतिहास (नीचे देखें)
- मिर्गी
- दमा
- ओटोस्क्लेरोसिस
- मेनिंगियोमा
चिकित्सा को तत्काल बंद करने के कारण:
यदि एक contraindication प्रकट होता है और निम्नलिखित स्थितियों में थेरेपी बंद कर दी जानी चाहिए:
- पीलिया या लीवर की कार्यक्षमता में गिरावट
- रक्तचाप में उल्लेखनीय वृद्धि
- माइग्रेन जैसे सिरदर्द की शुरुआत
- गर्भावस्था
एंडोमेट्रियल हाइपरप्लासिया और कार्सिनोमा
• जब लंबे समय तक एस्ट्रोजन अकेले दिया जाता है, तो बरकरार गर्भाशय वाले रोगियों में एंडोमेट्रियल हाइपरप्लासिया और कार्सिनोमा का खतरा बढ़ जाता है। केवल एस्ट्रोजन का उपयोग करने वालों में एंडोमेट्रियल कैंसर का बढ़ा हुआ जोखिम उन महिलाओं की तुलना में 2 से 12 गुना अधिक होता है जो इसका उपयोग नहीं करती हैं, यह उपचार की अवधि और एस्ट्रोजन की खुराक पर निर्भर करता है (अनुभाग 4.8 अवांछनीय प्रभाव देखें)। उपचार बंद करने के बाद जोखिम कम से कम 10 वर्षों तक बना रहता है।
• 28 दिनों के चक्र में प्रति माह कम से कम 12 दिनों के लिए चक्रीय रूप से प्रशासित प्रोजेस्टोजन को जोड़ने या गैर-हिस्टेरेक्टोमाइज्ड रोगियों में निरंतर एस्ट्रोजन-प्रोजेस्टिसिन संयोजन चिकित्सा से केवल एस्ट्रोजन-केवल एचआरटी से जुड़े अत्यधिक जोखिम को रोका जा सकता है।
• उपचार के पहले कोर्स के दौरान इंटरसाइकिल ब्लीडिंग और स्पॉटिंग हो सकती है। यदि ये अंतर-चक्र रक्तस्राव या स्पॉटिंग चिकित्सा की शुरुआत से एक निश्चित अवधि के बाद दिखाई देते हैं या उपचार के रुकावट के बाद भी जारी रहते हैं, तो कारण की जांच की जानी चाहिए, एंडोमेट्रियल बायोप्सी का उपयोग करके एंडोमेट्रियल नियोप्लाज्म का पता लगाना चाहिए।
स्तन कैंसर
सामान्य साक्ष्य संयुक्त एस्ट्रोजन-प्रोजेस्टोजन और संभवतः एस्ट्रोजन-केवल एचआरटी लेने वाले रोगियों में स्तन कैंसर के बढ़ते जोखिम का सुझाव देते हैं, जो एचआरटी के साथ उपचार की अवधि पर निर्भर करता है।
संयुक्त एस्ट्रोजन-प्रोजेस्टोजन थेरेपी:
• यादृच्छिक, प्लेसीबो-नियंत्रित अध्ययन, "महिलाओं का स्वास्थ्य पहल अध्ययन" (डब्ल्यूएचआई), और महामारी विज्ञान के अध्ययन, संयुक्त एस्ट्रोजन-आधारित एचआरटी पर महिलाओं में स्तन कैंसर के निदान के बढ़ते जोखिम की खोज में सहमत हैं। और प्रोजेस्टोजेन जो प्रकट होते हैं लगभग 3 वर्षों के बाद (खंड 4.8 देखें)।
केवल एस्ट्रोजन थेरेपी:
• WHI के अध्ययन से पता चला है कि केवल-एस्ट्रोजन एचआरटी लेने वाली हिस्टेरेक्टोमाइज्ड महिलाओं में स्तन कैंसर का खतरा नहीं बढ़ता है। अवलोकन संबंधी अध्ययनों ने ज्यादातर स्तन कैंसर के निदान के जोखिम को थोड़ा बढ़ा दिया है जो कि संयुक्त एस्ट्रोजन-प्रोजेस्टोजन उपचारों के उपयोगकर्ताओं की तुलना में काफी कम है (देखें खंड 4.8 )।
अतिरिक्त जोखिम उपचार की शुरुआत से कुछ वर्षों के भीतर प्रकट होता है, लेकिन उपचार के निलंबन के बाद कुछ वर्षों (अधिकतम 5) के भीतर अपने प्रारंभिक मूल्य पर वापस आ जाता है।
एचआरटी, विशेष रूप से एस्ट्रोजन-प्रोजेस्टोजन उपचार, मैमोग्राफी घनत्व को बढ़ाता है जो स्तन कैंसर के रेडियोलॉजिकल निदान पर प्रतिकूल प्रभाव डाल सकता है।
अंडाशयी कैंसर
डिम्बग्रंथि का कैंसर स्तन कैंसर से दुर्लभ है। केवल एस्ट्रोजन एचआरटी का दीर्घकालिक उपयोग (कम से कम 5-10 वर्ष) डिम्बग्रंथि के कैंसर के थोड़े बढ़े हुए जोखिम से जुड़ा है (देखें खंड 4.8)। WHI अध्ययन सहित कुछ अध्ययनों से पता चलता है कि "दीर्घकालिक उपयोग संयुक्त एचआरटी समान या थोड़ा कम जोखिम प्रदान कर सकता है (देखें खंड 4.8 )।
शिरापरक घनास्र अंतःशल्यता
• एचआरटी शिरापरक थ्रोम्बोइम्बोलिज्म (वीटीई) विकसित होने के 1.3 से 3 गुना जोखिम से जुड़ा है, उदाहरण के लिए। गहरी शिरा घनास्त्रता या फुफ्फुसीय अन्त: शल्यता। ऐसा होने की संभावना एचआरटी के पहले वर्ष में उसके बाद की तुलना में अधिक है (देखें खंड 4.8 )।
• ज्ञात थ्रोम्बोफिलिक अवस्था वाले मरीजों में वीटीई का जोखिम बढ़ जाता है और एचआरटी इस जोखिम को बढ़ा सकता है। इसलिए इन रोगियों में एचआरटी को contraindicated है (खंड 4.3 देखें)।
• वीटीई के लिए आम तौर पर मान्यता प्राप्त जोखिम कारकों में एस्ट्रोजन का उपयोग, वृद्धावस्था, प्रमुख सर्जरी, लंबे समय तक स्थिरीकरण, मोटापा (बॉडी मास इंडेक्स> 30 किग्रा / मी 2), गर्भावस्था / प्रसवोत्तर अवधि, ल्यूपस एरिथेमेटोसस सिस्टमिक (एसएलई), और कैंसर शामिल हैं। वीटीई में वैरिकाज़ नसों की संभावित भूमिका पर।
सभी पोस्ट-ऑपरेटिव रोगियों की तरह, सर्जिकल वीटीई को रोकने के लिए रोगनिरोधी उपायों पर सावधानीपूर्वक ध्यान दिया जाना चाहिए। जब लंबे समय तक स्थिरीकरण प्रमुख सर्जरी के बाद होता है, तो सर्जरी से पहले 4-6 सप्ताह की अवधि के लिए एचआरटी को अस्थायी रूप से बंद करने की सिफारिश की जाती है। उपचार किया जा सकता है रोगी के पूर्ण जुटाव के बाद फिर से शुरू।
• वीटीई के व्यक्तिगत इतिहास के बिना रोगियों में, लेकिन कम उम्र में पिछले घनास्त्रता के साथ पहली डिग्री के साथ, उनकी सीमाओं के बारे में सावधानीपूर्वक परामर्श के बाद नियंत्रण प्रस्तावित किया जाना चाहिए (थ्रोम्बोफिलिया के कारण होने वाली समस्याओं का केवल एक हिस्सा नियंत्रण द्वारा पहचाना जा सकता है) .
यदि परिवार के सदस्यों में घनास्त्रता से पृथक थ्रोम्बोफिलिक दोष की पहचान की जाती है, या यदि समस्या गंभीर है (जैसे एंटीथ्रोम्बिन, प्रोटीन एस, या प्रोटीन सी की कमी या समस्याओं का एक संयोजन), तो एचआरटी को contraindicated है।
• जिन महिलाओं का पहले से ही थक्कारोधी के साथ इलाज किया जा रहा है, उन्हें एचआरटी के उपयोग के "सावधानीपूर्वक लाभ/जोखिम मूल्यांकन" की आवश्यकता है।
• यदि चिकित्सा की शुरुआत के बाद वीटीई होता है, तो दवा बंद कर दी जानी चाहिए। मरीजों को तुरंत अपने चिकित्सक से संपर्क करने की सलाह दी जानी चाहिए यदि वे थ्रोम्बोम्बोलिज़्म के संभावित लक्षणों का अनुभव करते हैं (जैसे, पैर में दर्द, अचानक सीने में दर्द, सांस की तकलीफ)।
कोरोनरी धमनी रोग (सीएडी)
संयुक्त एस्ट्रोजन-प्रोजेस्टोजन या एस्ट्रोजन-केवल एचआरटी प्राप्त करने वाली कोरोनरी बीमारी के साथ या बिना महिलाओं में मायोकार्डियल रोधगलन के खिलाफ सुरक्षा के यादृच्छिक नियंत्रित परीक्षणों से कोई सबूत नहीं है।
संयुक्त एस्ट्रोजन-प्रोजेस्टोजन थेरेपी:
संयुक्त एस्ट्रोजन-प्रोजेस्टोजन एचआरटी के उपयोग के दौरान सीएडी का सापेक्ष जोखिम थोड़ा बढ़ जाता है। बेसलाइन सीएडी पर पूर्ण जोखिम अत्यधिक आयु-निर्भर है, स्वस्थ महिलाओं में एस्ट्रोजेन-प्रोजेस्टिन के उपयोग के कारण सीएडी के अतिरिक्त मामलों की संख्या बहुत कम है। रजोनिवृत्ति के करीब, लेकिन बढ़ती उम्र के साथ बढ़ जाती है।
केवल एस्ट्रोजन थेरेपी:
यादृच्छिक नियंत्रित नैदानिक परीक्षणों के डेटा केवल एस्ट्रोजेन थेरेपी के साथ इलाज किए गए हिस्टेरेक्टोमाइज्ड रोगियों में सीएडी के बढ़ते जोखिम को नहीं दिखाते हैं।
इस्कीमिक आघात
संयुक्त एस्ट्रोजन-प्रोजेस्टोजन और एस्ट्रोजन-ओनली थेरेपी इस्केमिक स्ट्रोक के 1.5 गुना बढ़े हुए जोखिम से जुड़ी हैं। सापेक्ष जोखिम उम्र के साथ या रजोनिवृत्ति तक नहीं बदलता है। हालांकि, प्रारंभिक स्तर पर स्ट्रोक का जोखिम अत्यधिक उम्र पर निर्भर होता है, एचआरटी लेने वाले रोगियों में स्ट्रोक का समग्र जोखिम बढ़ती उम्र के साथ बढ़ता है (देखें खंड 4.8 )।
अन्य शर्तें
- एस्ट्रोजन द्रव प्रतिधारण का कारण बन सकता है और इसलिए हृदय या गुर्दे की शिथिलता वाले रोगियों की सावधानीपूर्वक निगरानी की जानी चाहिए।
- एस्ट्रोजन रिप्लेसमेंट या हार्मोन रिप्लेसमेंट थेरेपी के दौरान हाइपरट्राइग्लिसराइडिमिया वाली महिलाओं की बारीकी से निगरानी की जानी चाहिए, क्योंकि एस्ट्रोजन थेरेपी के दौरान अग्नाशयशोथ के कारण बढ़े हुए ट्राइग्लिसराइड के स्तर के दुर्लभ मामले सामने आए हैं।
- एस्ट्रोजेन थायरॉइड हार्मोन-बाइंडिंग ग्लोब्युलिन (टीबीजी) में वृद्धि का कारण बनते हैं, जिससे कुल थायराइड हार्मोन में वृद्धि होती है, जिसे आयोडीन-बाइंडिंग प्रोटीन (पीबीआई) से मापा जाता है, टी ४ स्तरों में (रीढ़ पर या रेडियो-इम्यूनोलॉजिकल विधि के साथ) या टी ३ स्तर (रेडियो-इम्यूनोलॉजिकल विधि के साथ)। टीबीजी में वृद्धि को दर्शाते हुए, टी ३ का राल उठाव कम हो गया है। मुक्त T4 और मुक्त T3 की सांद्रता को संशोधित नहीं किया गया है। सीरम में अन्य बाध्यकारी प्रोटीन बढ़ाए जा सकते हैं, उदा। कॉर्टिकॉइड हार्मोन बाइंडिंग ग्लोब्युलिन (सीबीजी), सेक्स हार्मोन बाइंडिंग ग्लोब्युलिन (एसएचबीजी), जिससे क्रमशः सर्कुलेटिंग कॉर्टिकोस्टेरॉइड्स और सेक्स स्टेरॉयड बढ़ जाते हैं। मुक्त या जैविक रूप से सक्रिय हार्मोन की एकाग्रता को संशोधित नहीं किया जाता है। अन्य प्लाज्मा प्रोटीन को बढ़ाया जा सकता है (एंजियोटेंसिनोजेन / रेनिन सब्सट्रेट, अल्फा-1-एंटीट्रिप्सिन, सेरुलोप्लास्मिन)।
एचआरटी संज्ञानात्मक कार्य में सुधार नहीं करता है।उन महिलाओं में संभावित मनोभ्रंश के बढ़ते जोखिम के कुछ प्रमाण हैं, जिन्होंने 65 वर्ष की आयु के बाद निरंतर संयुक्त या एस्ट्रोजन-केवल एचआरटी शुरू किया है।
- गैलेक्टोज असहिष्णुता, लैक्टेज की कमी या ग्लूकोज-गैलेक्टोज malabsorption की दुर्लभ वंशानुगत समस्याओं वाले मरीजों को यह दवा नहीं लेनी चाहिए।
- यह संयुक्त एस्ट्रोजन-प्रोजेस्टोजन उपचार गर्भनिरोधक नहीं है।
04.5 अन्य औषधीय उत्पादों और अन्य प्रकार की बातचीत के साथ बातचीत
कोई बातचीत अध्ययन नहीं किया गया है।
एस्ट्रोजन और प्रोजेस्टोजन की प्रभावकारिता को कम किया जा सकता है:
- एस्ट्रोजेन और प्रोजेस्टोजेन के चयापचय को ड्रग मेटाबोलाइजिंग एंजाइमों को प्रेरित करने में सक्षम पदार्थों के सहवर्ती उपयोग से बढ़ाया जा सकता है, विशेष रूप से साइटोक्रोम P450 एंजाइम, जैसे कि एंटीकॉन्वेलेंट्स (जैसे फेनोबार्बिटल, फ़िनाइटोइन, कार्बामाज़ेपिन) और एंटी-इंफेक्टिव (जैसे रिफैम्पिसिन, रिफैब्यूटिन, नेविरापीन, एफेविरेंज़)।
- रितोनवीर और नेफिनवीर, हालांकि शक्तिशाली अवरोधक के रूप में जाने जाते हैं, इसके विपरीत वे दिखाते हैं
उत्प्रेरण गुण, जब स्टेरॉयड हार्मोन के साथ सहवर्ती रूप से उपयोग किया जाता है।
- सेंट जॉन पौधा युक्त हर्बल तैयारी (Hypericum perforatum)
वे एस्ट्रोजेन और प्रोजेस्टोजेन के चयापचय को बढ़ा सकते हैं।
- नैदानिक दृष्टिकोण से, एस्ट्रोजेन और प्रोजेस्टोजेन के बढ़े हुए चयापचय से उनके प्रभाव में कमी हो सकती है और गर्भाशय रक्तस्राव प्रोफ़ाइल में परिवर्तन हो सकता है।
04.6 गर्भावस्था और स्तनपान
गर्भावस्था
Femoston 1/5 conti गर्भावस्था के दौरान संकेत नहीं दिया जाता है। यदि फेमोस्टोन 1/5 की गिनती के दौरान गर्भावस्था होती है, तो उपचार तुरंत रोक दिया जाना चाहिए।
गर्भवती महिलाओं में एस्ट्राडियोल / डाइड्रोजेस्टेरोन के उपयोग पर कोई पर्याप्त डेटा नहीं है। संयुक्त एस्ट्रोजेन और प्रोजेस्टोजेन के लिए अनजाने में भ्रूण के संपर्क से संबंधित अधिकांश महामारी विज्ञान के अध्ययन के परिणाम कोई टेराटोजेनिक या फीटोटोक्सिक प्रभाव नहीं दर्शाते हैं।
खाने का समय
Femoston 1/5 conti को स्तनपान के दौरान संकेत नहीं दिया जाता है।
उपजाऊपन
Femoston 1/5 conti उपजाऊ अवधि के दौरान इंगित नहीं किया गया है।
04.7 मशीनों को चलाने और उपयोग करने की क्षमता पर प्रभाव
Femoston 1/5 conti मशीनों को चलाने और/या उपयोग करने की क्षमता को प्रभावित नहीं करता है।
04.8 अवांछित प्रभाव
नैदानिक परीक्षणों के दौरान एस्ट्राडियोल / डीड्रोजेस्टेरोन के साथ इलाज किए गए रोगियों में देखे जाने वाले सबसे आम दुष्प्रभाव हैं: सिरदर्द, पेट दर्द, स्तन दर्द / कोमलता और पीठ दर्द।
नैदानिक परीक्षणों (एन = 4929) में नीचे सूचीबद्ध आवृत्ति के साथ निम्नलिखित अवांछनीय प्रभाव देखे गए:
स्तन कैंसर का खतरा
• 5 साल से अधिक समय से संयुक्त एस्ट्रोजन/प्रोजेस्टोजन एचआरटी लेने वाले रोगियों में स्तन कैंसर का खतरा दो गुना तक बढ़ गया है।
• एस्ट्रोजन-प्रोजेस्टोजन संयोजन के उपयोगकर्ताओं में रिपोर्ट किए गए एस्ट्रोजन-ओनली थेरेपी के उपयोगकर्ताओं में कोई भी बढ़ा हुआ जोखिम काफी कम है।
• जोखिम का स्तर चिकित्सा की अवधि पर निर्भर करता है (देखें खंड 4.4)।
• सबसे बड़े यादृच्छिक प्लेसबो-नियंत्रित अध्ययन (WHI अध्ययन) और सबसे बड़े महामारी विज्ञान अध्ययन (MWS अध्ययन) के परिणाम नीचे प्रस्तुत किए गए हैं।
MWS - थेरेपी के 5 वर्षों के बाद स्तन कैंसर के अनुमानित अतिरिक्त जोखिम
यूएस WHI अध्ययन - 5 साल की चिकित्सा के बाद स्तन कैंसर का अतिरिक्त जोखिम
एंडोमेट्रियल कैंसर का खतरा
पोस्टमेनोपॉज़ल गर्भाशय वाली महिलाएं:
एंडोमेट्रियल कैंसर का खतरा गर्भाशय वाली 1000 में से 5 महिलाओं को होता है जो एचआरटी का उपयोग नहीं कर रही हैं।
गर्भाशय वाली महिलाओं में, केवल एस्ट्रोजन एचआरटी के उपयोग की अनुशंसा नहीं की जाती है क्योंकि इससे एंडोमेट्रियल कैंसर का खतरा बढ़ जाता है (देखें खंड 4.4)। केवल एस्ट्रोजन उपचार की अवधि और उपयोग किए गए एस्ट्रोजन की खुराक के आधार पर, जोखिम बढ़ जाता है महामारी विज्ञान के अध्ययन में एंडोमेट्रियल कैंसर ५० से ६५ वर्ष की आयु की प्रति १००० महिलाओं में ५ से ५५ अतिरिक्त मामलों का निदान किया गया।
प्रति चक्र कम से कम 12 दिनों के लिए एस्ट्रोजन-ओनली थेरेपी में प्रोजेस्टोजन जोड़ने से बढ़े हुए जोखिम को रोका जा सकता है। MWS अध्ययन में, 5 वर्षों के लिए संयोजन चिकित्सा (अनुक्रमिक या निरंतर) के उपयोग से एंडोमेट्रियल कैंसर (1.0 का RR (0.8 - 1.2)) का खतरा नहीं बढ़ता है।
अंडाशयी कैंसर
केवल एस्ट्रोजन और संयुक्त एस्ट्रोजन-प्रोजेस्टेजन एचआरटी का लंबे समय तक उपयोग डिम्बग्रंथि के कैंसर के थोड़े बढ़े हुए जोखिम से जुड़ा है। एचआरटी के 5-वर्षीय मेगावाट अध्ययन में 1 अतिरिक्त मामला दर्ज किया गया था। 2500 उपयोगकर्ताओं में से।
शिरापरक थ्रोम्बेम्बोलिज्म का खतरा
एचआरटी शिरापरक थ्रोम्बोइम्बोलिज्म (वीटीई) के विकास के 1.3 से 3 गुना बढ़े हुए जोखिम से जुड़ा है, उदा। गहरी शिरा घनास्त्रता या फुफ्फुसीय अन्त: शल्यता। इस प्रकार की घटना एचआरटी का उपयोग करने के पहले वर्ष के दौरान सबसे अधिक होती है (देखें खंड 4.4)। WHI अध्ययन के परिणाम निम्नलिखित हैं:
WHI अध्ययन - 5 साल से अधिक की चिकित्सा के बाद VTE का अतिरिक्त जोखिम
कोरोनरी हृदय रोग जोखिम
60 वर्ष से अधिक आयु के संयुक्त एस्ट्रोजन-प्रोजेस्टेगन एचआरटी वाले रोगियों में कोरोनरी धमनी की बीमारी का जोखिम थोड़ा बढ़ जाता है (देखें खंड 4.4)।
इस्केमिक स्ट्रोक का खतरा
केवल एस्ट्रोजन और एस्ट्रोजन-प्रोजेस्टेजन थेरेपी का उपयोग इस्केमिक स्ट्रोक के जोखिम में 1.5 गुना अधिक सापेक्ष वृद्धि के साथ जुड़ा हुआ है। एचआरटी उपचार के दौरान रक्तस्रावी स्ट्रोक का जोखिम नहीं बढ़ता है।
यह सापेक्ष जोखिम आयु-निर्भर या चिकित्सा की अवधि नहीं है, लेकिन चूंकि आधारभूत जोखिम अत्यधिक आयु-निर्भर है, एचआरटी का उपयोग करने वाली महिलाओं में स्ट्रोक का समग्र जोखिम उम्र के साथ बढ़ सकता है (देखें खंड 4.4)।
WHI अध्ययन संयुक्त - चिकित्सा के 5 वर्षों से अधिक के बाद इस्केमिक स्ट्रोक का अतिरिक्त जोखिम
एस्ट्रोजेन-प्रोजेस्टोजन उपचार के संबंध में अन्य प्रतिकूल प्रतिक्रियाओं की सूचना मिली है
नियोप्लाज्म सौम्य, घातक और अनिर्दिष्ट प्रकृति के हैं:
दोनों सौम्य और घातक एस्ट्रोजन-निर्भर नियोप्लाज्म, उदा। एंडोमेट्रियल कैंसर, डिम्बग्रंथि के कैंसर। मेनिंगियोमा के आकार में वृद्धि।
प्रतिरक्षा प्रणाली के विकार:
प्रणालीगत एक प्रकार का वृक्ष।
चयापचय और पोषण संबंधी विकार:
हाइपरट्राइग्लिसराइडिमिया।
तंत्रिका तंत्र विकार:
संभावित मनोभ्रंश, कोरिया, मिर्गी का तेज होना।
संवहनी विकृति:
धमनी थ्रोम्बोम्बोलिज़्म।
जठरांत्रिय विकार:
अग्नाशयशोथ (पहले से मौजूद हाइपरट्रिग्लिसराइडिमिया वाली महिलाओं में)।
त्वचा और चमड़े के नीचे के ऊतक विकार:
एरिथेम मल्टीफार्मेयर।
गुर्दे और मूत्र संबंधी विकार:
मूत्र असंयम।
प्रजनन प्रणाली और स्तन के रोग:
फाइब्रोसिस्टिक स्तन की विविधताएं, गर्भाशय ग्रीवा का क्षरण।
जन्मजात, पारिवारिक और आनुवंशिक विकार:
पोरफाइरिया का बिगड़ना।
नैदानिक परीक्षण:
कुल थायराइड हार्मोन में वृद्धि हुई।
संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्टिंग
औषधीय उत्पाद के प्राधिकरण के बाद होने वाली संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्ट करना महत्वपूर्ण है क्योंकि यह औषधीय उत्पाद के लाभ / जोखिम संतुलन की निरंतर निगरानी की अनुमति देता है। स्वास्थ्य पेशेवरों को राष्ट्रीय रिपोर्टिंग प्रणाली के माध्यम से किसी भी संदिग्ध प्रतिकूल प्रतिक्रिया की रिपोर्ट करने के लिए कहा जाता है। "पता www. Agenziafarmaco.gov.it/it/responsabili।
04.9 ओवरडोज
एस्ट्रैडियोल और डीड्रोजेस्टेरोन दोनों कम विषाक्तता वाले पदार्थ हैं। ओवरडोज की स्थिति में मतली, उल्टी, स्तन कोमलता, चक्कर आना, पेट में दर्द, नींद / थकान और मासिक धर्म में देरी जैसे लक्षण हो सकते हैं। उपचार आवश्यक होने की संभावना नहीं है। विशिष्ट या रोगसूचक .
बाल चिकित्सा जनसंख्या:
यह जानकारी बच्चों में ओवरडोज के मामले में भी लागू होती है।
05.0 औषधीय गुण
05.1 फार्माकोडायनामिक गुण
भेषज समूह: मूत्रजननांगी प्रणाली और सेक्स हार्मोन, प्रोजेस्टोजेन और एस्ट्रोजेन, निश्चित संयोजन।
एटीसी कोड G03FA14 है।
एस्ट्राडियोल
सक्रिय संघटक, सिंथेटिक 17b-एस्ट्राडियोल, रासायनिक और जैविक रूप से अंतर्जात मानव एस्ट्राडियोल के समान है। यह पोस्टमेनोपॉज़ल महिलाओं में एस्ट्रोजन उत्पादन के नुकसान की पूर्ति करता है और रजोनिवृत्ति के लक्षणों से राहत देता है। एस्ट्रोजन रजोनिवृत्ति या ओवरीएक्टोमी के बाद हड्डियों के नुकसान को रोकता है।
डिड्रोजेस्टेरोन
डाइड्रोजेस्टेरोन एक मौखिक रूप से सक्रिय प्रोजेस्टोजन है जिसमें पैरेन्टेरली प्रशासित प्रोजेस्टोजन के साथ तुलनीय गतिविधि होती है।
चूंकि एस्ट्रोजन एंडोमेट्रियल प्रसार को बढ़ावा देता है, अकेले एस्ट्रोजन के प्रशासन से एंडोमेट्रियल हाइपरप्लासिया और कैंसर का खतरा बढ़ जाता है। प्रोजेस्टिन के अलावा गैर-हिस्टेरेक्टोमाइज्ड महिलाओं में एंडोमेट्रियल हाइपरप्लासिया के एस्ट्रोजन-प्रेरित जोखिम को बहुत कम करता है।
नैदानिक अध्ययन से जानकारी
• एस्ट्रोजन की कमी के लक्षणों और रक्तस्राव की विशेषताओं में सुधार
• उपचार के पहले हफ्तों में प्राप्त रजोनिवृत्ति के लक्षणों में सुधार।
10-12 महीनों के उपचार के बाद 88% महिलाओं में एमेनोरिया (रक्तस्राव या स्पॉटिंग का अभाव) होता है।
उपचार के पहले तीन महीनों के दौरान 15% महिलाओं में ब्लीडिंग और/या स्पॉटिंग दिखाई देती है और उपचार के 10वें-12वें महीने के दौरान 12% में।
ऑस्टियोपोरोसिस की रोकथाम:
रजोनिवृत्ति में एस्ट्रोजन की कमी हड्डी के कारोबार में वृद्धि और हड्डियों के द्रव्यमान में कमी के साथ जुड़ी हुई है। अस्थि खनिज घनत्व पर एस्ट्रोजन का प्रभाव खुराक पर निर्भर है। सुरक्षात्मक क्रिया तब तक प्रभावी होती है जब तक उपचार जारी रहता है। उपचार बंद करने के बाद, हड्डी का द्रव्यमान अनुपचारित महिलाओं के समान दर से खोता जा रहा है।
डब्ल्यूएचआई अध्ययन और मेटा-विश्लेषण अध्ययनों के साक्ष्य से पता चला है कि एचआरटी का वर्तमान उपयोग, या तो केवल एस्ट्रोजन या प्रोजेस्टिन के साथ संयुक्त - ज्यादातर स्वस्थ महिलाओं को दिया जाता है - ऑस्टियोपोरोटिक हिप फ्रैक्चर के जोखिम को कम करता है एचआरटी कम महिलाओं में फ्रैक्चर को भी रोक सकता है। अस्थि घनत्व और / या ऑस्टियोपोरोसिस का निदान, लेकिन इस मामले में सबूत सीमित हैं।
Femoston 1/5 गिनती के साथ एक वर्ष के उपचार के बाद, काठ का कशेरुकाओं के अस्थि खनिज घनत्व (BMD) में वृद्धि 4.0% ± 3.4 (मतलब ± SD) है।
इलाज के दौरान काठ के क्षेत्र में अपने बीएमडी को बनाए रखने या बढ़ाने वाली महिलाओं का प्रतिशत 90% है।
Femoston 1/5 conti ने हिप बीएमडी में भी अपना प्रभाव दिखाया है। एक वर्ष के बाद वृद्धि ऊरु गर्दन के लिए 1.5% ± 4.5 (मतलब ± एसडी), ट्रोकेंटर के स्तर पर 3.7% ± 6.0 (मतलब ± एसडी) है और वार्ड के त्रिभुज के लिए 2.1% ± 7.2 (मतलब ± एसडी)। उपचार के दौरान तीन अलग-अलग हिप जिलों में बीएमडी को बनाए रखने या बढ़ाने वाली महिलाओं का प्रतिशत क्रमशः 71.66 और 81% है।
05.2 फार्माकोकाइनेटिक गुण
एस्ट्राडियोल
• अवशोषण:
एस्ट्राडियोल का अवशोषण कणों के आकार पर निर्भर करता है: माइक्रोनाइज्ड एस्ट्राडियोल जठरांत्र संबंधी मार्ग से तेजी से अवशोषित होता है।
निम्न तालिका प्रत्येक माइक्रोनाइज्ड एस्ट्राडियोल खुराक के लिए एस्ट्राडियोल (ई 2), एस्ट्रोन (ई 1) और एस्ट्रोन सल्फेट (ई 1 एस) के स्थिर-अवस्था माध्य फार्माकोकाइनेटिक मान प्रदान करती है। परिणाम माध्य (एसडी) के रूप में व्यक्त किए जाते हैं:
• वितरण:
एस्ट्रोजन अनबाउंड और बाउंड दोनों तरह से पाया जा सकता है। एस्ट्राडियोल खुराक का लगभग 98-99% प्लाज्मा प्रोटीन से बंधा होता है, जिसमें से लगभग 30-52% एल्ब्यूमिन और लगभग 46-69% सेक्स हार्मोन बाइंडिंग ग्लोब्युलिन (SHBG) के लिए होता है।
• बायोट्रांसफॉर्म:
मौखिक प्रशासन के बाद, एस्ट्राडियोल को बड़े पैमाने पर चयापचय किया जाता है। मुख्य मेटाबोलाइट्स, असंबद्ध और संयुग्मित, एस्ट्रोन और एस्ट्रोन सल्फेट हैं। ये मेटाबोलाइट्स एस्ट्रोजेनिक गतिविधि में योगदान कर सकते हैं, दोनों सीधे और एस्ट्राडियोल में रूपांतरण के बाद। एस्ट्रोन सल्फेट एंटरोहेपेटिक परिसंचरण से गुजर सकता है।
• निकाल देना:
मूत्र के माध्यम से, मुख्य घटक एस्ट्रोन और एस्ट्राडियोल के ग्लुकुरोनाइड्स हैं। उन्मूलन आधा जीवन 10-16 घंटे के बीच है।
स्तन के दूध में एस्ट्रोजन का स्राव होता है।
• खुराक और समय पर निर्भरता:
फेमोस्टोन के दैनिक मौखिक प्रशासन के बाद, एस्ट्राडियोल एकाग्रता लगभग 5 दिनों के बाद स्थिर स्थिति में पहुंच गई।
आम तौर पर, 8-11 दिनों के उपचार के बाद स्थिर-राज्य सांद्रता तक पहुंचने लगते हैं।
डिड्रोजेस्टेरोन
• अवशोषण:
मौखिक प्रशासन के बाद, डीड्रोजेस्टेरोन 0.5 और 2.5 घंटों के बीच टीएमएक्स के साथ तेजी से अवशोषित हो जाता है। डिड्रोजेस्टेरोन (20 मिलीग्राम की मौखिक खुराक बनाम 7.8 मिलीग्राम की अंतःशिरा जलसेक) की पूर्ण जैव उपलब्धता 28% है।
निम्न तालिका डीड्रोजेस्टेरोन (डी) और डायहाइड्रोडायहाइड्रोजेस्टेरोन (डीएचडी) के औसत स्थिर-राज्य फार्माकोकाइनेटिक मान प्रदान करती है। परिणाम माध्य (एसडी) के रूप में व्यक्त किए जाते हैं:
• वितरण:
डाइड्रोजेस्टेरोन के अंतःशिरा प्रशासन के बाद वितरण की स्थिर-अवस्था की मात्रा लगभग 1400L है। Dydrogesterone और DHD 90% से अधिक प्लाज्मा प्रोटीन से बंधे होते हैं।
• बायोट्रांसफॉर्म:
मौखिक प्रशासन के बाद, डीड्रोजेस्टेरोन तेजी से डीएचडी में चयापचय होता है। प्रमुख सक्रिय मेटाबोलाइट का स्तर 20? -डायहाइड्रो-डिड्रोजेस्टेरोन (DHD) प्रशासन के लगभग 1.5 घंटे बाद चरम पर होता है। डीएचडी का प्लाज्मा स्तर मूल दवा की तुलना में काफी अधिक है। डीड्रोजेस्टेरोन के सापेक्ष डीएचडी का एयूसी और सीमैक्स क्रमशः 40 और 25 गुना के क्रम में हैं। डीड्रोजेस्टेरोन और डीएचडी के उन्मूलन की औसत अवधि क्रमशः 5 से 7 और 14 से 17 घंटे तक भिन्न होती है। पहचाने गए सभी मेटाबोलाइट्स की एक सामान्य विशेषता 4,6 डायने-3-वन कॉन्फ़िगरेशन की अवधारण है। मूल घटक और 17 की अनुपस्थिति? -हाइड्रॉक्सिलेशन। यह डीड्रोजेस्टेरोन की एस्ट्रोजेनिक और एंड्रोजेनिक गतिविधि की कमी की व्याख्या करता है।
• निकाल देना:
रेडियोलैबल्ड डाइड्रोजेस्टेरोन के मौखिक प्रशासन के बाद, औसतन 63% खुराक मूत्र में समाप्त हो जाती है। कुल प्लाज्मा निकासी 6.4 एल / मिनट है। उत्सर्जन 72 घंटों के भीतर पूरा हो जाता है। डीएचडी मूत्र में मुख्य रूप से संयुग्मित ग्लुकुरोनिक एसिड के रूप में मौजूद होता है।
• खुराक और समय पर निर्भरता:
एकल और एकाधिक फार्माकोकाइनेटिक खुराक मौखिक खुराक सीमा में 2.5 से 10 मिलीग्राम तक रैखिक होते हैं।
एकल और एकाधिक खुराक कैनेटीक्स की तुलना से पता चलता है कि बार-बार खुराक के परिणामस्वरूप डीड्रोजेस्टेरोन और डीएचडी के फार्माकोकाइनेटिक्स नहीं बदले। 3 दिन के उपचार के बाद स्थिर स्थिति में पहुंचा।
05.3 प्रीक्लिनिकल सुरक्षा डेटा
उत्पाद विशेषताओं के सारांश (एसएमपीसी) के अन्य अनुभागों में पहले से वर्णित के अलावा, प्रिस्क्राइबर के लिए प्रासंगिक संदर्भ आबादी में कोई प्रीक्लिनिकल सुरक्षा डेटा नहीं है।
06.0 फार्मास्युटिकल जानकारी
०६.१ अंश:
टैबलेट कोर: लैक्टोज मोनोहाइड्रेट, हाइपोमेलोज, कॉर्न स्टार्च, कोलाइडल निर्जल सिलिका, मैग्नीशियम स्टीयरेट।
टैबलेट कोट: हाइपोर्मेलोज, मैक्रोगोल 400, टाइटेनियम डाइऑक्साइड (E171), पीला और लाल आयरन ऑक्साइड (E172)।
06.2 असंगति
लागू नहीं।
06.3 वैधता की अवधि
3 वर्ष।
06.4 भंडारण के लिए विशेष सावधानियां
इस दवा को किसी विशेष भंडारण की स्थिति की आवश्यकता नहीं होती है।
06.5 तत्काल पैकेजिंग की प्रकृति और पैकेज की सामग्री
पीवीसी-एल्यूमीनियम फफोले में 14, 28, 84 (28 के 3 छाले) या 280 (28 के 10 छाले) गोलियों के पैक।
सभी पैक आकारों की बिक्री नहीं की जा सकती है।
06.6 उपयोग और संचालन के लिए निर्देश
इस दवा से प्राप्त अप्रयुक्त दवा और अपशिष्ट का स्थानीय नियमों के अनुसार निपटान किया जाना चाहिए।
07.0 विपणन प्राधिकरण धारक
बीजीपी उत्पाद एस.आर.एल. - वियाल जियोर्जियो रिबोट्टा 11 - 00144 रोम (आरएम)।
08.0 विपणन प्राधिकरण संख्या
033639079- "1/5 कॉन्टी फिल्म-लेपित टैबलेट" पीवीसी / एएल ब्लिस्टर में 14 टैबलेट
०३३६३९०८१- "१/५ कॉन्टी फिल्म-लेपित गोलियां" पीवीसी / एएल ब्लिस्टर में २८ गोलियां
033639093- पीवीसी / एएल ब्लिस्टर में "1/5 कॉन्टी फिल्म-लेपित टैबलेट" 280 (10x28) टैबलेट
033639105- पीवीसी / एएल ब्लिस्टर में "1/5 कॉन्टी फिल्म-लेपित टैबलेट" 84 (3x28) टैबलेट
09.0 प्राधिकरण के पहले प्राधिकरण या नवीनीकरण की तिथि
07/07/01
10.0 पाठ के संशोधन की तिथि
जून 2016

















-cos-cause-sintomi-e-cura.jpg)