पिछले वीडियो में हमने थायरॉइड नोड्यूल्स और इस तथ्य के बारे में बात की थी कि कुछ प्रतिशत मामलों में वे घातक ट्यूमर विशेषताओं को ग्रहण कर सकते हैं। आज हम इस पहलू की ठीक से जांच करेंगे और हम और अधिक विस्तार से देखेंगे कि थायराइड कैंसर क्या है और यह क्या रूप ले सकता है।
अन्य अंगों की तरह, थायरॉयड ग्रंथि भी सौम्य और घातक ट्यूमर से प्रभावित हो सकती है। बाद के मामले में, हम कैंसर के बारे में ठीक से बात करते हैं। सौभाग्य से, अधिकांश मामलों में, ये ट्यूमर खराब आक्रामक होते हैं और सापेक्ष आसानी से इलाज योग्य होते हैं; वास्तव में, उनके पास अन्य अंगों को प्रभावित करने वाले कई अन्य नियोप्लाज्म की तुलना में कम गंभीर नैदानिक पाठ्यक्रम है।
एडेनोमास के अधिकांश मामलों में सौम्य थायरॉयड ट्यूमर होते हैं। ये कोशिकाओं के एक समूह की असामान्य वृद्धि के परिणामस्वरूप होते हैं, जो फाइब्रो-कनेक्टिव कैप्सूल द्वारा स्थानीयकृत और शेष स्वस्थ थायरॉयड ऊतक से अलग हो जाते हैं।
कुछ मामलों में, सौम्य थायरॉयड नोड्यूल हाइपरथायरायडिज्म का कारण बन सकते हैं। जब ऐसा होता है तो हम एक जहरीले एडेनोमा या "प्लमर रोग" की बात करते हैं। सौम्य थायरॉयड ट्यूमर एक सकारात्मक रोग का निदान के साथ जुड़े हुए हैं और, घातक लोगों के विपरीत, पूरे शरीर में नहीं फैलते हैं और इसलिए मेटास्टेसाइज नहीं करते हैं।
थायराइड नोड्यूल का केवल एक छोटा प्रतिशत, लगभग 5%, घातक ट्यूमर को छिपाता है। इन्हें चार मुख्य रूपों में विभाजित किया जा सकता है, दोनों कोशिकाओं के प्रकार के लिए अलग-अलग होते हैं, और आक्रामकता और पूर्वानुमान के लिए। ये चार कैंसर हैं पैपिलरी कार्सिनोमा, फॉलिक्युलर कार्सिनोमा, मेडुलरी कार्सिनोमा और, अंतिम लेकिन कम से कम, सबसे आक्रामक, एनाप्लास्टिक कार्सिनोमा।
ऐसे मामले भी हैं, बल्कि दुर्लभ हैं, जिनमें थायरॉयड ग्रंथि के मेटास्टेटिक मूल के ट्यूमर होते हैं और इसलिए अन्य अंगों, लिम्फोमा, यानी लसीका मूल के ट्यूमर, या सरकोमा से उत्पन्न होते हैं, जो ग्रंथि के आसपास की मांसपेशियों या उपास्थि के ऊतकों से निकलते हैं।
पैपिलरी और फॉलिक्युलर कार्सिनोमा कूपिक कोशिकाओं से उत्पन्न होते हैं जो ग्रंथि ऊतक बनाते हैं। ये कैंसर, जिसे विभेदित भी कहा जाता है, लगभग 90% घातक थायरॉयड ट्यूमर बनाते हैं। दोनों के बीच अंतर यह है कि कूपिक कार्सिनोमा की ट्यूमर कोशिकाएं सामान्य लोगों के साथ बेहतर मिश्रण करती हैं, जिससे निदान अधिक कठिन हो जाता है, और पैपिलरी कार्सिनोमा की तुलना में अधिक आक्रामक होते हैं। इस संबंध में सटीक रूप से, यह तुरंत ध्यान दिया जाना चाहिए कि थायराइड के विभेदित कार्सिनोमा, यदि पर्याप्त रूप से इलाज किया जाता है, तो बहुत अच्छा पूर्वानुमान होता है।
विभेदकों की तुलना में बहुत दुर्लभ हैं मेडुलरी और एनाप्लास्टिक कार्सिनोमा। मेडुलरी कार्सिनोमा कैल्सीटोनिन-स्रावित पैराफॉलिक्युलर कोशिकाओं से उत्पन्न होता है और अक्सर अन्य अंतःस्रावी समस्याओं से जुड़ा होता है।
सबसे आक्रामक और खतरनाक रूप, लेकिन सौभाग्य से दुर्लभ, तथाकथित एनाप्लास्टिक या अविभाजित कार्सिनोमा है। यह घातक ट्यूमर थायरॉयड ग्रंथि के तेजी से और दर्दनाक वृद्धि का कारण बनता है, आस-पास की संरचनाओं पर आक्रमण करता है, प्रारंभिक मेटास्टेस का कारण बनता है और इसका इलाज करना बहुत मुश्किल होता है।
थायराइड कैंसर सबसे अधिक बार होने वाला अंतःस्रावी कैंसर है और विभिन्न जोखिम कारक इसकी शुरुआत के पक्ष में प्रतीत होते हैं। इनमें से, हम आकस्मिक या चिकित्सीय उद्देश्यों के लिए आयनकारी विकिरण के संपर्क को याद करते हैं। ज्ञात जोखिम कारकों में गण्डमाला भी है, जो ग्रंथि की सौम्य वृद्धि है, जो कुछ मामलों में, एक नियोप्लास्टिक अर्थ में कोशिकाओं के परिवर्तन का अनुमान लगा सकती है। इसके अलावा, फिर से थायरॉयड विकृति के संबंध में, हाशिमोटो के थायरॉयडिटिस और घातक थायरॉयड लिंफोमा के बीच एक महत्वपूर्ण संबंध है।
थायराइड कैंसर का पारिवारिक इतिहास भी विचार करने के लिए एक महत्वपूर्ण जोखिम कारक है। विशेष रूप से, मेडुलरी कार्सिनोमा एक सिंड्रोम से जुड़ा हो सकता है, जिसे मल्टीपल एंडोक्राइन नियोप्लासिया टाइप 2 (या MEN 2) कहा जाता है, जिसका आनुवंशिक आधार होता है।
अंत में, पुरुषों की तुलना में महिलाओं में थायराइड कैंसर अधिक आम है और उम्र बढ़ने के साथ जोखिम बढ़ जाता है।
थायराइड कैंसर का संदेह पैदा करने वाली स्थितियां अलग हैं। सबसे आम में से एक ग्रंथि के अनुरूप, गर्दन के पूर्वकाल क्षेत्र के तालमेल द्वारा एक या एक से अधिक नोड्यूल की पहचान है। हालांकि, यह याद रखना चाहिए कि सभी थायराइड नोड्यूल कैंसर के रूपों को नहीं छिपाते हैं। वास्तव में, वे अक्सर तथाकथित थायरॉयड हाइपरप्लासिया का संकेत होते हैं, जो कि थायरॉयड ऊतक की एक सौम्य अत्यधिक वृद्धि है।
यदि गांठ द्रव्यमान के आकार तक पहुंच जाए तो थायराइड ट्यूमर घातक होने की अधिक संभावना है। कभी-कभी, प्रकट होने वाला पहला संकेत एक बढ़े हुए लिम्फ नोड होता है। अन्य मामलों में, गर्दन में उत्पीड़न की भावना होती है।
देर से चरण के लक्षणों में आसन्न गर्दन संरचनाओं की भागीदारी के कारण आवाज में परिवर्तन और निगलने और सांस लेने में कठिनाई शामिल हो सकती है। एक नियोप्लास्टिक नोड्यूल हाइपरथायरायडिज्म या हाइपोथायरायडिज्म के लक्षणों से भी जुड़ा हो सकता है।
एक शारीरिक परीक्षा के दौरान एक थायराइड नोड्यूल खोजने के बाद, डॉक्टर आमतौर पर थायराइड समारोह को मापने और हार्मोन के स्तर में किसी भी रोग संबंधी परिवर्तन की पहचान करने के लिए परीक्षणों की एक श्रृंखला निर्धारित करता है। इसलिए, रक्त परीक्षण में थायराइड हार्मोन और टीएसएच का माप शामिल होता है, हालांकि अक्सर, थायरॉयड ट्यूमर की उपस्थिति में, ये स्तर सामान्य होते हैं। दूसरी ओर, कैल्सीटोनिनमिया का निर्धारण, मेडुलरी कार्सिनोमा को बाहर करने का कार्य करता है, जो कि कैल्सीटोनिन के उच्च परिसंचारी स्तरों की उपस्थिति की विशेषता है।
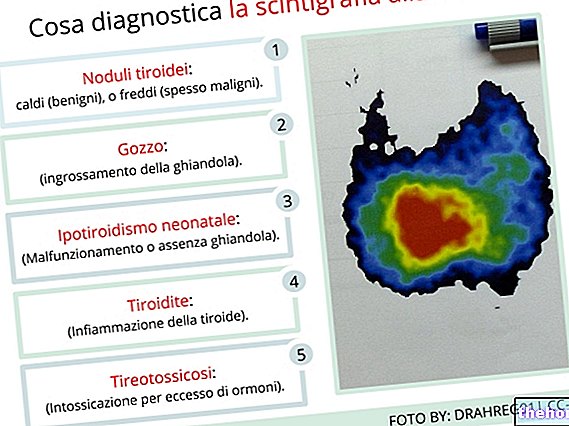
इंस्ट्रुमेंटल जांच की ओर बढ़ते हुए, आज थायराइड का अध्ययन करने के लिए सबसे सरल और सबसे विशिष्ट परीक्षा अल्ट्रासाउंड है। यह ग्रंथि और आसपास के ऊतकों के साथ नोड्यूल के संबंध की पहचान करने की अनुमति देता है; इसके अलावा, यह सौम्यता या संदिग्ध दुर्भावना के कुछ पात्रों को पहचानने की अनुमति देता है। एक और बहुत उपयोगी परीक्षण थायरॉइड स्किंटिग्राफी है, जो इसकी अंतःस्रावी गतिविधि के आधार पर नोड्यूल को परिभाषित करने की अनुमति देता है। यह एक आयोडीन युक्त रेडियोधर्मी कंट्रास्ट माध्यम के प्रशासन के लिए संभव है जो थायरॉयड ऊतक द्वारा एक मजबूत या कमजोर आत्मीयता के साथ जमा होता है। दूसरे शब्दों में, सामान्य ऊतक की तुलना में थायरॉइड नोड्यूल हाइपरकैप्टिव या गर्म हो सकते हैं, यदि वे आसपास के ऊतक की तुलना में अधिक रेडियोधर्मी आइसोटोप जमा करते हैं; इस मामले में वे स्किंटिग्राफी पर बहुत रंगीन दिखाई देते हैं; इसके विपरीत, नोड्यूल जो रेडियोधर्मी आयोडीन को शामिल नहीं करते हैं उन्हें ठंड के रूप में परिभाषित किया जाता है। गर्म थायरॉइड नोड्यूल, एक नियम के रूप में, घातक नहीं होते हैं, जबकि ठंडे नोड्यूल एक ट्यूमर को छिपा सकते हैं। निश्चित रूप से थायराइड कैंसर के निदान की पुष्टि करने के लिए उपयोग की जाने वाली विधियों में से एक है सूक्ष्म सुई आकांक्षा का उपयोग करके साइटोलॉजिकल परीक्षा। इस प्रक्रिया के दौरान, गांठ से सामग्री का एक नमूना लेने के लिए अल्ट्रासाउंड मार्गदर्शन के तहत त्वचा के माध्यम से एक महीन सुई डाली जाती है, जिसकी जांच माइक्रोस्कोप के तहत की जाती है। रोग के फैलने के संभावित स्थानों की पहचान करने के लिए सीटी स्कैन या एमआरआई के साथ एक और नैदानिक जांच प्राप्त की जा सकती है।
थायराइड कैंसर के उपचार के लिए पहली पसंद का उपचार सर्जरी है: हटाने में आमतौर पर पूरी ग्रंथि, साथ ही साथ कोई भी प्रभावित लिम्फ नोड्स शामिल होते हैं। ऑपरेशन के बाद, चूंकि कोई और थायरॉयड नहीं है, हार्मोन थेरेपी निर्धारित है। प्रतिस्थापन, यानी आधारित सोडियम लेवोथायरोक्सिन जैसे सिंथेटिक थायराइड हार्मोन पर। चिकित्सीय प्रक्रियाओं के पूरा होने पर, रोगी रेडियोधर्मी आयोडीन चिकित्सा से गुजर सकता है। रेडियोमेटाबोलिक नामक यह उपचार किसी भी अवशिष्ट थायरॉयड ऊतक को खत्म करने और मेटास्टेस को रोकने की अनुमति देता है। रेडियोधर्मी आयोडीन, वास्तव में, आयोडीन के लालची कैंसरग्रस्त थायरॉयड कोशिकाओं तक पहुँचता है, जो इसका उपयोग थायराइड हार्मोन का उत्पादन करने के लिए करते हैं। रेडियोधर्मी समस्थानिक द्वारा उत्सर्जित विकिरण, थायरॉइड कोशिका के केंद्रक तक पहुँचाया जाता है, इसे नष्ट कर देता है।
दूसरी ओर, कीमोथेरेपी के लिए, यह आम तौर पर उन ट्यूमर तक सीमित होता है जो पहले से ही कुछ दूरी पर मेटास्टेसाइज हो चुके होते हैं।