परिभाषा
गुदा नालव्रण छोटी पैथोलॉजिकल और संक्रमित सुरंगें हैं जो गुदा को आसपास की त्वचा से जोड़ती हैं।विशेष रूप से, इस तरह परिभाषित होने के लिए, गुदा नालव्रण को सटीक शारीरिक साइट में विकसित होना चाहिए - जिसे "कंघी रेखा या एनोरेक्टल लाइन" कहा जाता है - जो मलाशय को "गुदा से अलग करता है, जिसमें एक्सोक्राइन गुदा ग्रंथियां रखी जाती हैं।
समझने के लिए: गुदा ग्रंथियां क्या हैं?
गुदा ग्रंथियां - ठीक कहा जाता है हरमन और डेसफॉसेस की ग्रंथियां अपने खोजकर्ताओं की याद में - गुदा नहर की दीवार के साथ स्थित छोटी शारीरिक संरचनाएं हैं। उनके ट्यूबलर ग्रंथि संबंधी नलिकाएं अपनी सामग्री को गुदा क्रिप्ट में छिपाना (एक निगल के घोंसले के आकार में छोटे अवसाद जो एक अजीब गोलाकार फैशन में गुदा क्षेत्र में व्यवस्थित होते हैं)।
गुदा नालव्रण इन ग्रंथियों के संक्रमण का अंतिम परिणाम है, जो जैसे-जैसे आगे बढ़ता है, एक फोड़ा में बदल जाता है।
- दूसरे शब्दों में, गुदा नालव्रण एक अपर्याप्त इलाज गुदा फोड़ा की तत्काल जटिलता का प्रतिनिधित्व करते हैं।
वे कैसे बनते हैं
हमने देखा है कि गुदा नालव्रण एक अनुपचारित "फोड़ा संक्रमण (फोड़ा) के प्रत्यक्ष परिणाम का प्रतिनिधित्व करता है।
फिस्टुला को विकसित करने के लिए, संक्रमण क्रिप्ट में उत्पन्न होना चाहिए: रोगजनक गुदा ग्रंथियों के क्रिप्ट तक पहुंचने वाले स्फिंक्टर तंत्र में प्रवेश करने में सक्षम होते हैं।
जब गुदा ग्रंथियां सूज जाती हैं (उदाहरण के लिए मल से रोगजनकों के पारित होने के कारण) एक मवाद की थैली बनती है, जो फटने पर गुदा नालव्रण को जन्म देती है।
लेकिन वह प्रक्रिया जो नालव्रण के निर्माण की ओर ले जाती है वह भी भिन्न हो सकती है: कुछ परिस्थितियों में, मल के अवशेष या श्लेष्म स्राव गुदा क्रिप्ट में अवरुद्ध हो जाते हैं, जैसे कि ग्रंथियों के संक्रमण के पक्ष में। बदले में, संक्रामक प्रक्रिया हो सकती है या तो ग्रंथियों के बहिर्वाह के रुकावट से दोनों "उत्सर्जक नलिकाओं में मल सामग्री के प्रवेश" से प्रेरित होते हैं।
उसे याद रखो ...
गुदा फोड़ा और गुदा फिस्टुला एक ही बीमारी के दो विकासवादी चरणों का प्रतिनिधित्व करते हैं: फोड़ा वास्तव में एक संक्रमण की तीव्र जटिलता है, जबकि गुदा फिस्टुला अपने पुराने रूप का गठन करता है।
- फोड़े के बिना गुदा भगंदर नहीं होता है
कारण और जोखिम कारक
फिस्टुला को विभिन्न कारकों द्वारा पसंद किया जा सकता है, वही गुदा फोड़े के लिए जिम्मेदार हैं:
- गुदा अल्सर
- सूजन आंत्र रोग, जैसे क्रोहन रोग, डायवर्टीकुलिटिस और अल्सरेटिव कोलाइटिस। यह अनुमान लगाया गया है कि क्रोहन रोग के 50% रोगियों को कम से कम एक बार गुदा नालव्रण का अनुभव होता है।
- बिगड़ा हुआ प्रतिरक्षा प्रणाली: 30% एचआईवी रोगियों में गुदा नालव्रण विकसित होता है
- मलाशय का कैंसर
- यक्ष्मा
- यौन संचारित रोग (जैसे क्लैमाइडिया और सिफलिस)
- आंत्र सर्जरी की जटिलता
महिलाओं की तुलना में, पुरुष गुदा नालव्रण के प्रति अधिक संवेदनशील प्रतीत होते हैं। इसके अलावा, चिकित्सा आंकड़े बताते हैं कि यह विकार 20 से 40 वर्ष की आयु के युवा-वयस्क पुरुषों में अधिक होता है।
गुदा नालव्रण के प्रकार
गुदा नालव्रण सभी समान नहीं होते हैं: उन्हें अनिवार्य रूप से संरचना और स्थान के आधार पर वर्गीकृत किया जाता है।
संरचना के आधार पर, उनमें शामिल हैं:
- रेक्टिलिनियर फिस्टुलस: उनके पास एक ही संचार चैनल है
- ब्रांच फिस्टुला: कई कनेक्टिंग चैनल देखे जाते हैं
- घोड़े की नाल नालव्रण: गुदा दबानेवाला यंत्र को आसपास की त्वचा से जोड़ते हैं, पहले मलाशय से गुजरते हैं
फिस्टुलस कैनालिकुलस के स्थान के आधार पर, "उच्च" फिस्टुला को प्रतिष्ठित किया जाता है, जो डेंटेट लाइन के ऊपर स्थित होता है, और नीचे स्थित "लो" फिस्टुलस होता है। अधिक विशेष रूप से, गुदा नालव्रण को विभिन्न तरीकों से वर्गीकृत किया जा सकता है, लेकिन आम तौर पर संदर्भ पार्क वर्गीकरण या अमेरिकन गैस्ट्रोएंटेरोलॉजिकल एसोसिएशन (एजीए) द्वारा प्रस्तावित के लिए किया जाता है।
*थोड़ा सा एनाटॉमी समझने के लिए...
बाहरी गुदा दबानेवाला यंत्र एक धारीदार मांसपेशी है जिसमें दो बंडल होते हैं:
- चमड़े के नीचे का बंडल *, जटिल अनुदैर्ध्य अंगरखा के तंतुओं द्वारा पार किया गया
- गहरा बंडल *, स्फिंक्टर का सबसे मोटा हिस्सा जो गुदा नहर के श्लेष्म झिल्ली और आंतरिक दबानेवाला यंत्र को घेरता है
लेवेटर एनस * इसके बजाय एक पतली और लम्बी पेशी है, जिसे तीन खंडों में विभाजित किया गया है: प्यूबोकोकसीगल, प्यूबोरेक्टल और इलियोकॉसीगल

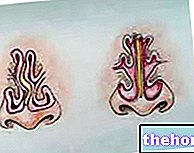
- सतही नालव्रण: आंतरिक गुदा दबानेवाला यंत्र और बाहरी दबानेवाला यंत्र परिसर दोनों के लिए दूर (नीचे) स्थित है (जैसा कि चित्र में दिखाया गया है कि वे आंतरिक या बाहरी दबानेवाला यंत्र को पार नहीं करते हैं)
- इंटरस्फिंक्टेरिक फिस्टुलस: आंतरिक गुदा दबानेवाला यंत्र और बाहरी दबानेवाला यंत्र परिसर के बीच स्थित; पेरिअनल त्वचा तक नीचे की ओर बढ़ सकता है, ऊपर की ओर (अंधा), या मलाशय में खुल सकता है
- Transphinteric नालव्रण: वे बीचवाला स्थान और बाहरी गुदा दबानेवाला यंत्र से गुजरते हैं; फिर वे आंतरिक और बाहरी दोनों स्फिंक्टर से गुजरते हैं
- सुप्रास्फिंक्टेरिक फिस्टुलस: आंतरिक स्फिंक्टर से गुजरते हैं, प्यूबोरेक्टल पेशी के ऊपर बाहरी स्फिंक्टर के चारों ओर ऊपर की ओर जाते हैं, फिर त्वचा के लिए अपना रास्ता बनाने से पहले लेवेटर पेशी में नीचे की ओर जाते हैं
- एक्स्ट्रास्फेरिक फिस्टुलस: उनके पास एक पथ होता है जो आंतरिक गुदा दबानेवाला यंत्र के ऊपर से शुरू होता है और बाहरी त्वचीय छिद्र में समाप्त होता है।
संकेत और लक्षण
अधिक जानकारी के लिए: एनल फिस्टुला लक्षण
गुदा नालव्रण से पीड़ित रोगी की नैदानिक तस्वीर में स्पष्ट संकेतों और लक्षणों की एक उलझन शामिल है।
यदि, रोग के प्रारंभिक चरण में, रोगी को संक्रमण का एहसास नहीं होता है, तीव्र चरण में लक्षण निश्चित रूप से किसी का ध्यान नहीं जाता है। गुदा नालव्रण वास्तव में गुदा में जलन, खुजली और सूजन की एक अप्रिय सनसनी का कारण बनता है, जो शौच के दौरान और आमतौर पर मल, मवाद या बलगम के न्यूनतम लेकिन निरंतर निर्वहन के साथ होता है, जो गुदा क्षेत्र को नम रखता है, जिससे जिल्द की सूजन और खुजली होती है। कथित दर्द कुछ आंदोलनों को करने से असहनीय हो सकता है, इतना कि कुछ रोगियों को कठोर सतह पर बैठे रहने के लिए भी संघर्ष करना पड़ता है।
मल में रक्तस्राव या मवाद देखना असामान्य नहीं है; बहुत बार, गुदा छिद्र से सीरस सामग्री या मवाद का नुकसान भी निकासी (फेकल असंयम) से स्वतंत्र रूप से होता है। गुदा नालव्रण से प्रभावित कुछ रोगियों में शरीर के तापमान (बुखार/निम्न-श्रेणी के बुखार) में कमोबेश उल्लेखनीय वृद्धि होती है।
फार्माकोलॉजिकल या सर्जिकल हस्तक्षेप की अनुपस्थिति में, गुदा नालव्रण के विशिष्ट लक्षण पतित हो सकते हैं: गुदा फोड़े द्वारा दी गई पुरानी सूजन, समय के साथ, घातक नवोप्लाज्म के विकास की ओर अग्रसर हो सकती है।
गंभीर रूप से प्रतिरक्षित रोगियों जैसे कि एड्स से प्रभावित रोगियों में, गुदा नालव्रण फोरनियर के नेक्रोटाइज़िंग फासिसाइटिस में पतित हो जाता है, इस प्रकार जननांगों और कमर तक फैल जाता है।
निदान
गुदा नालव्रण के संदेह का पता लगाने के लिए प्रोक्टोलॉजिकल परीक्षा आवश्यक है। रोगी द्वारा बताए गए लक्षणों का विश्लेषण करने के बाद, चिकित्सक शारीरिक परीक्षण करता है, जिसे स्थानीय संज्ञाहरण के तहत भी किया जा सकता है।
हालांकि गुदा नालव्रण का पता लगाना काफी सरल है, दुर्भाग्य से फिस्टुलस पथ की सटीक पहचान बल्कि जटिल है; इतना "यह है कि बहुत बार पूरे फिस्टुलस पथ को केवल सर्जरी के दौरान ही पहचाना जा सकता है।
आमतौर पर, निदान में एक सौम्य एंडोअनल अल्ट्रासाउंड होता है (जितना संभव हो सके नहर पथ की पहचान करने में सक्षम एक विशेष घूर्णन जांच के साथ किया जाता है)। यहां, डॉक्टर मूल्यांकन करेंगे:
- स्थानीय लालिमा और सूजन
- संभावित रक्त हानि
- मलाशय की जांच के दौरान मवाद का रिसाव
- कोई सर्जिकल निशान
जब गुदा नालव्रण बहुत जटिल और शाखित होते हैं, तो अक्सर पेरिअनल एमआरआई की आवश्यकता होती है।
इलाज
पेरिनियल फिस्टुलस के चिकित्सा उपचार में एंटीबायोटिक्स, इम्यूनोसप्रेसेन्ट्स और इम्युनोमोड्यूलेटर शामिल हैं। सामान्य तौर पर, इन दवाओं की चिकित्सीय प्रभावकारिता बल्कि खराब होती है, क्योंकि दवा को बंद करने पर रिलैप्स की उच्च आवृत्ति होती है। दूसरी ओर, प्रणालीगत (देखें: रेमीकेड) या एंटी-टीएनएफα के साथ स्थानीय इम्यूनोमॉड्यूलेटरी थेरेपी, रोगियों के एक अच्छे प्रतिशत में, क्रोहन रोग को जटिल बनाने वाले फिस्टुला के तेजी से और स्थिर उपचार को प्रेरित करती है।
गुदा नालव्रण के निश्चित प्रतिगमन की दुर्लभ प्रवृत्ति, चाहे सहज या नशीली दवाओं से प्रेरित हो, डॉक्टर को रोगी को एक नाजुक सर्जरी के अधीन करने के लिए प्रेरित करता है। फिस्टुला की शल्य चिकित्सा हटाने की रणनीतियां कई और विविध हैं: इसलिए फिस्टुला की संरचना और लंबाई के आधार पर यह निर्धारित करने के लिए डॉक्टर पर निर्भर होगा कि कैसे कार्य करना है। इन हस्तक्षेपों का अंतिम लक्ष्य रोगी की गुदा निरंतरता से समझौता किए बिना दमनकारी प्रक्रिया का स्थायी उन्मूलन है
गहन अध्ययन: मुख्य प्रकार के हस्तक्षेप
आक्रामक हस्तक्षेप
- फिस्टुलोटॉमी: आमतौर पर साधारण फिस्टुला वाले रोगियों के लिए आरक्षित है; इस हस्तक्षेप में कैनालिकुलस का शाब्दिक चपटा होना शामिल है। प्रक्रिया असंयम के एक महत्वपूर्ण जोखिम के साथ बोझ नहीं है।
- फिस्टुलेक्टोमी: इसमें पूरे फिस्टुला का विच्छेदन और आसपास के स्वस्थ ऊतक का एक सूक्ष्म भाग शामिल है।
- सेटोन: यह एक प्रकार का बड़ा धागा (ट्यूब) होता है जिसे फिस्टुला के माध्यम से डाला जाता है और बाद में शरीर के बाहर इसके दोनों सिरों पर जुड़ जाता है।सेटन के दो संभावित लाभ हैं: पहला है फिस्टुलस टनल (जैसे मवाद) में निहित सामग्री का निरंतर जल निकासी, जो बाहर निकल जाता है, जटिलताओं के विकास को रोकता है और बाद के सर्जिकल ऑपरेशन को आसान बनाता है; दूसरा लाभ संबंधित है मांसपेशियों के ऊतकों को धीरे-धीरे विच्छेदित करने के लिए लोचदार को समय-समय पर कर्षण में डालने की संभावना (इलास्टोडिएरेसिस या धीमा खंड), पिछले घाव के ठीक होने पर एक नए खंड को काटने; ऐसा करने से, साफ कटौती से बचा जाता है और असंयम का खतरा कम हो जाता है।
- दो चरण फिस्टुलेक्टोमी। जैसा कि शब्द से ही पता चलता है, यह ऑपरेशन दो अलग-अलग समय पर किया जाता है ताकि जटिलताओं के जोखिम को कम किया जा सके, जैसे कि गुदा दबानेवाला यंत्र और मल असंयम को नुकसान। यह जटिल, ट्रांसफिन्टरिक और सुप्रास्फेरिक फिस्टुलस के उपचार में संकेत दिया जाता है, जिसमें गुदा की मांसपेशियां भी शामिल होती हैं। पहले चरण में इसमें एक सेटन की स्थिति शामिल होती है जिसे समय-समय पर मांसपेशियों के ऊतकों (इलास्टोडिएरेसिस या स्लो सेक्शन) को धीरे-धीरे विच्छेदित करने के लिए कर्षण में रखा जाता है। सेटन के साथ उपचार कुछ महीनों तक चलता है और जाहिर तौर पर रोगी के लिए बहुत कम संतुष्टिदायक होता है। सेटन पर तनाव डालकर, फिस्टुलस छिद्र को अधिक से अधिक कम किया जाता है, जैसे ही मांसपेशियों के विमान के खंड (पहले एक सेटन के माध्यम से किया जाता है) एक फिस्टुलोटॉमी या फिस्टुलेक्टोमी की अनुमति देता है, ठोस निशान का रास्ता देता है।
- एंडोरेक्टल फ्लैप: इसमें म्यूकोसा, सबम्यूकोसा और कभी-कभी गोलाकार पेशी अंगरखा का पुनर्निर्माण होता है, जो फिस्टुला (फिस्टुलस छिद्र) के आंतरिक उद्घाटन पर रेक्टल म्यूकोसा (ऊपरी मलाशय से लिया गया) के एक अच्छी तरह से संवहनी फ्लैप को लागू करके प्राप्त किया जाता है। इस प्रक्रिया में, असंयम की संभावना 35% है।
नवोन्मेषी और न्यूनतम इनवेसिव उपचार जो सर्जरी के बाद की जटिलताओं को समाप्त करते हैं जैसे कि फेकल असंयम (जो लगभग 10-30% मामलों में होता है)।
- फाइब्रिन गोंद के साथ फिस्टुला को बंद करना। सर्जरी में इलाज की दर मामूली है, 20-60% के क्रम में। इसमें एक गोंद की तरह, इसे सील करने के लिए घुलनशील मिश्रण के पहले साफ (मलबे) के अंदर इंजेक्शन शामिल है। फायदे हस्तक्षेप की मिनी-इनवेसिवनेस से जुड़े हुए हैं, जो पारंपरिक हस्तक्षेपों (असंयम सहित) की कई जटिलताओं को रद्द कर देता है और सामान्य गतिविधियों में अधिक तेजी से वापसी सुनिश्चित करता है। हालांकि, गुदा नालव्रण के निश्चित उपचार की कम सफलता दर के साथ, पुनरावृत्ति का जोखिम अधिक रहता है।
- औषधीय प्लग के साथ फिस्टुला को बंद करना, संक्रमण और निष्क्रियता के लिए प्रतिरोधी (वे एक विदेशी शरीर से प्रतिक्रिया उत्पन्न नहीं करते हैं)। पारंपरिक सर्जरी की तुलना में इन कम आक्रामक उपचारों को फिस्टुला में विशेष "औषधीय गुदा प्लग" (फिस्टुला प्लग) डालने से किया जाता है, जो नए ऊतक की पीढ़ी का पक्ष लेते हैं, और फिर शरीर द्वारा स्वचालित रूप से पुन: अवशोषित हो जाते हैं। इस मामले में सर्जरी के बाद भी जटिलताओं वे लगभग शून्य हैं, जिसमें असंयम के जोखिम शामिल हैं; चिकित्सीय सफलता दर अच्छी है (40-80%) लेकिन फिर भी पुनरावृत्ति का एक महत्वपूर्ण जोखिम है।
- लिफ्ट तकनीक (इंटर स्फिंक्टेरिक फिस्टुला ट्रैक्ट का बंधन): अभिनव शल्य चिकित्सा प्रक्रिया जो आंतरिक फिस्टुलस छिद्र के सुरक्षित बंद होने पर (इंटर-स्फिंक्टेरिक स्पेस के माध्यम से और एंडोरेक्टल मार्ग के माध्यम से नहीं) और संक्रमित क्रिप्टोग्लैंडुलर ऊतक के सहवर्ती हटाने पर आधारित है। (फिस्टुला का कारण) यह हाल ही में एक न्यूनतम इनवेसिव, सुरक्षित, प्रभावी और सस्ती तकनीक है, जिसमें अच्छी सफलता दर और पुनरावृत्ति का कम जोखिम है।
- VAAFT (वीडियो असिस्टेड एनल फिस्टुला ट्रीटमेंट): उन्नत डायग्नोस्टिक टूल्स (ऑपरेटिव फिस्टुलोस्कोप) का उपयोग करता है जो सबसे पहले अंदर से फिस्टुलस पथ का सीधा दृश्य देखने की अनुमति देता है, साथ ही किसी भी स्थानीय जटिलताओं को भी उजागर करता है। दृष्टि के अलावा, यह उपकरण आपको अनुमति देता है फिस्टुला को अंदर से साफ करने और उसका इलाज करने के लिए, मॉनिटर पर चरण दर चरण ऑपरेटिंग चरणों का पालन करना; इसके अलावा, ऑपरेशन में फिस्टुला ट्रांसएनल के आंतरिक छिद्र का भली भांति बंद करना शामिल है, जो फिस्टुला में फेकल सामग्री के पारित होने से बचने के लिए महत्वपूर्ण है। तकनीक विशेष रूप से जटिल पेरिअनल फिस्टुला के उपचार के लिए संकेतित है। अंदर से फिस्टुला का इलाज करके, स्फिंक्टर्स को नुकसान पहुंचाने का जोखिम समाप्त हो जाता है; इस मामले में भी, इसलिए, पश्चात असंयम का जोखिम समाप्त हो जाता है।
अधिकांश समय, रोगी का ऑपरेशन दिन के अस्पताल में किया जाता है, जिसका अर्थ है कि वह ऑपरेशन के उसी दिन घर लौट सकता है। अधिक जटिल फिस्टुला के लिए, हालांकि, रोगी को दो या अधिक दिनों तक अस्पताल में रखा जा सकता है।
हस्तक्षेप के बाद
सर्जरी के बाद, हल्के दर्द की धारणा को बिल्कुल सामान्य स्थिति माना जाना चाहिए। कुछ हद तक खून की कमी भी सर्जरी के बाद काफी सामान्य जोखिम है। एक गुदा नालव्रण के लिए एक ऑपरेशन के बाद, दर्द निवारक दवाओं को प्रशासित करके दर्द को नियंत्रित किया जा सकता है, जिसकी खुराक हमेशा डॉक्टर द्वारा निर्धारित की जानी चाहिए।
इसके अलावा, दर्द को कम करने के लिए, रोगी हस्तक्षेप क्षेत्र पर गर्म-गर्म पानी (सिट्ज बाथ) के हल्के सेक कर सकता है। निकासी की सुविधा के लिए, डॉक्टर रेचक या मल को नरम करने वाली दवाएं लिख सकता है।
मुंह से ली जाने वाली एंटीबायोटिक दवाओं (चिकित्सा नुस्खे के अधीन) का संभावित सेवन सर्जरी के बाद के संक्रमण की शुरुआत को रोक सकता है।
गुदा नालव्रण के लिए सर्जरी से जुड़े प्रमुख जोखिम हैं:
- संक्रमणों
- मल असंयम
- रिलैप्सिंग फिस्टुला
वांछनीय दृष्टिकोण जितना संभव हो केस नंबर 2 से बचना है; दूसरे शब्दों में, हम न्यूनतम इनवेसिव तकनीकों को अपनाकर (जब संभव हो) स्फिंक्टर महाद्वीप की रक्षा करने का प्रयास करते हैं, भले ही यह (निचली) सफलता दर की हानि के लिए हो और (उच्च) पारंपरिक शल्य चिकित्सा तकनीकों की तुलना में पुनरावृत्ति का जोखिम हालांकि, इस तरह के दृष्टिकोण में अक्सर उच्च स्वास्थ्य लागत शामिल होती है, अगर हम देश की वर्तमान सामाजिक-आर्थिक स्थितियों पर विचार करते हैं तो यह एक मामूली समस्या नहीं है।
घाव की स्वच्छता पर विशेष ध्यान देकर और पूर्ण आराम का सम्मान करके सर्जरी के बाद के जोखिमों को आंशिक रूप से रोका जा सकता है: इस तरह, घाव को संक्रमित होने से और गुदा फिस्टुला को दोबारा होने से रोका जा सकता है।