अक्सर कुछ प्रकार की दवाओं का परिणाम, स्टीवंस-जॉनसन सिंड्रोम कभी-कभी संक्रमण या अन्य कारकों के कारण हो सकता है।
त्वचा का छिलना प्रश्न में सिंड्रोम के विशिष्ट लक्षणों में से एक है; इसके विकास से गुजरने वाले मरीजों को आमतौर पर अस्पताल में भर्ती कराया जाता है और आवश्यक सहायक देखभाल और उपचार से गुजरना पड़ता है। यदि सिंड्रोम दवाओं के कारण होता है, तो उनका सेवन तुरंत बंद कर देना चाहिए।
यदि तुरंत निदान किया जाता है, तो रोग का निदान आम तौर पर अच्छा होता है।
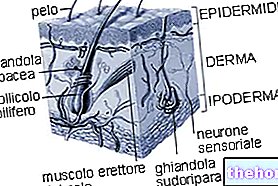
और श्लेष्मा झिल्ली (नेक्रोलिसिस) जिसके परिणाम अत्यंत गंभीर हो सकते हैं।
स्टीवंस-जॉनसन सिंड्रोम की वार्षिक घटना लगभग 1-5 / 1,000,000 है, इसलिए सौभाग्य से यह एक बहुत ही दुर्लभ प्रतिक्रिया है।
कई स्रोत स्टीवंस-जॉनसन सिंड्रोम को विषाक्त एपिडर्मल नेक्रोलिसिस (या लायल सिंड्रोम, एक विशेष प्रकार की पॉलीमॉर्फिक एरिथेमा) के सीमित संस्करण के रूप में मानते हैं, जो स्टीवंस-जॉनसन सिंड्रोम की तुलना में एक समान लेकिन अधिक व्यापक और गंभीर रोगसूचकता की विशेषता है।
स्टीवंस-जॉनसन सिंड्रोम और विषाक्त एपिडर्मल नेक्रोलिसिस: अंतर क्या हैं?
स्टीवंस-जॉनसन सिंड्रोम और विषाक्त एपिडर्मल नेक्रोलिसिस के लक्षण चित्र एक दूसरे के समान हैं। दोनों को त्वचा के विनाश और बाद में विलुप्त होने की विशेषता है, हालांकि, लेख के सिंड्रोम में सीमित शरीर के क्षेत्रों (पूरे शरीर की सतह के 10% से कम) को प्रभावित करता है; जबकि विषाक्त एपिडर्मल नेक्रोलिसिस में यह त्वचा के बड़े क्षेत्रों (शरीर की सतह के 30% से अधिक) को प्रभावित करता है।
दूसरी ओर, त्वचा की सतह के 15% से 30% की भागीदारी को स्टीवंस-जॉनसन सिंड्रोम और विषाक्त एपिडर्मल नेक्रोलिसिस के बीच एक ओवरलैप के रूप में माना जाता है।
(जैसे, उदाहरण के लिए, सह-ट्राइमोक्साज़ोल और सल्फासालजीन);अन्य कारण
स्टीवंस-जॉनसन सिंड्रोम की शुरुआत के लिए जिम्मेदार अन्य संभावित कारण हैं:
- एक वायरल या जीवाणु प्रकृति के संक्रमण (विशेष रूप से, द्वारा बनाए रखा माइकोप्लाज़्मा निमोनिया);
- कुछ प्रकार के टीकों का प्रशासन;
- ग्राफ्ट-बनाम-होस्ट रोग (या जीवीएचडी)।
स्टीवंस-जॉनसन सिंड्रोम के विकास के लिए किन लोगों को जोखिम है?
स्टीवंस-जॉनसन सिंड्रोम विकसित होने का जोखिम अधिक है:
- एचआईवी पॉजिटिव और एड्स रोगियों में;
- बिगड़ा हुआ प्रतिरक्षा प्रणाली वाले रोगियों में (उदाहरण के लिए, दवाओं के कारण);
- के कारण होने वाले संक्रमण वाले रोगियों में न्यूमोसिस्टिस जीरोवेसी;
- प्रणालीगत ल्यूपस एरिथेमेटोसस वाले रोगियों में;
- पुराने आमवाती रोगों से पीड़ित रोगियों में;
- स्टीवंस-जॉनसन सिंड्रोम के पिछले इतिहास वाले रोगियों में।
अंत में, स्टीवंस-जॉनसन सिंड्रोम के विकास के लिए एक निश्चित आनुवंशिक प्रवृत्ति के अस्तित्व की परिकल्पना को भी उन्नत किया गया है।
;
इस स्तर पर, कई रोगियों को त्वचा में एक अस्पष्टीकृत जलन और/या दर्द का अनुभव भी हो सकता है।
यदि स्टीवंस-जॉनसन सिंड्रोम दवा के कारण होता है, तो उपरोक्त प्रोड्रोमल लक्षण उपचार शुरू करने के 1-3 सप्ताह के भीतर दिखाई देते हैं। नीचे वर्णित त्वचा और श्लेष्मा संबंधी लक्षण, हालांकि, इसकी शुरुआत से 4-6 सप्ताह के बाद दिखाई देते हैं।
त्वचा और श्लेष्मा झिल्ली को प्रभावित करने वाले लक्षण
उपरोक्त prodromal लक्षणों की शुरुआत के बाद, त्वचा और श्लेष्मा झिल्ली को प्रभावित करने वाले लक्षण उत्पन्न होते हैं। वे एक "सपाट और लाल चकत्ते से शुरू होते हैं जो आम तौर पर चेहरे, गर्दन और धड़ पर शुरू होते हैं और फिर शरीर के बाकी हिस्सों में फैल जाते हैं। स्टीवंस-जॉनसन सिंड्रोम के विशिष्ट मामले में, यह दाने सतह के 10% से कम को प्रभावित करता है। शारीरिक।
दाने की उपस्थिति के बाद फफोले का निर्माण होता है जो 1-3 दिनों के भीतर छूट जाते हैं। छाले जननांगों, हाथों, पैरों में भी दिखाई दे सकते हैं; वे श्लेष्मा झिल्ली पर होते हैं (उदाहरण के लिए, मुंह, गले में, आदि) और इसमें आंतरिक उपकला भी शामिल हो सकती है, जैसे कि वायुमार्ग, मूत्र पथ, आदि। आंखें भी आमतौर पर फफोले और पपड़ी के गठन से प्रभावित होती हैं: वे सूजी हुई, लाल और दर्दनाक होती हैं।
चिह्नित त्वचा छीलने के अलावा, नाखून और बालों के झड़ने का भी सामना करना पड़ सकता है।
स्पष्ट रूप से, ऐसी स्थिति में, रोगी को काफी दर्द होता है जो "समान रूप से ध्यान देने योग्य सूजन" से जुड़ा होता है। इसके अलावा, उन क्षेत्रों पर निर्भर करता है जहां फफोले बनते हैं और जहां डिक्लेमेशन होता है, रोगी को सांस लेने में कठिनाई, पेशाब करने में कठिनाई, आपको रखने में कठिनाई हो सकती है। आँखें खुली, निगलने, बोलने, खाने और यहाँ तक कि पीने में कठिनाई।
स्टीवंस-जॉनसन सिंड्रोम की जटिलताओं
स्टीवंस-जॉनसन सिंड्रोम की जटिलताएं मुख्य रूप से परिगलन और बाद में त्वचा और श्लेष्मा झिल्ली के छीलने के कारण होती हैं। आम तौर पर त्वचा द्वारा प्रयोग किए जाने वाले बाधा कार्य में कमी, वास्तव में, कोई सामना कर सकता है:
- इलेक्ट्रोलाइट्स और तरल पदार्थों का भारी नुकसान;
- विभिन्न प्रकार के संक्रमणों (बैक्टीरिया, वायरल, कवक, आदि) का संकुचन जिससे सेप्सिस भी हो सकता है।
एक और गंभीर जटिलता विभिन्न अंगों (बहु-अंग अपर्याप्तता) को प्रभावित करने वाली अपर्याप्तता की "शुरुआत" में होती है।
त्वचा, जिसके परिणामस्वरूप हिस्टोलॉजिकल परीक्षा होती है, हालांकि यह अक्सर की जाने वाली प्रक्रिया नहीं है।
दुर्भाग्य से, प्रारंभिक निदान, जब सिंड्रोम अभी भी अपनी प्रारंभिक अवस्था में है और खुद को prodromal लक्षणों के साथ प्रकट करता है, हमेशा संभव नहीं होता है। वास्तव में, चूंकि ये लक्षण विशिष्ट नहीं हैं, इसलिए एक "गलत मूल्यांकन" का सामना करना पड़ सकता है, जिसके परिणामस्वरूप रोगी की अस्वस्थता के वास्तविक कारण की पहचान करने में देरी हो सकती है।
स्टीवंस-जॉनसन सिंड्रोम को किन बीमारियों से भ्रमित नहीं करना चाहिए?
स्टीवंस-जॉनसन सिंड्रोम से प्रेरित अभिव्यक्तियां और लक्षण त्वचा और श्लेष्म झिल्ली से जुड़े अन्य रोगों से प्रेरित लोगों के समान हो सकते हैं, हालांकि, इसके साथ भ्रमित नहीं होना चाहिए। अधिक विस्तार से, विभेदक निदान के संबंध में रखा जाना चाहिए:
- डेल "पॉलीमॉर्फिक एरिथेमा माइनर एंड मेजर;
- यदि आप चाहें तो विषाक्त एपिडर्मल नेक्रोलिसिस या लाइल सिंड्रोम;
- टॉक्सिक शॉक सिंड्रोम;
- एक्सफ़ोलीएटिव डर्मेटाइटिस;
- पेम्फिगस।
यदि सिंड्रोम ड्रग्स लेने के कारण होता है, तो दवाओं के साथ उपचार तुरंत बंद कर देना चाहिए।
दुर्भाग्य से, हालांकि कुछ दवाएं हैं जिन्हें सिंड्रोम की प्रगति को रोकने की कोशिश करने के लिए प्रशासित किया जा सकता है, स्टीवंस-जॉनसन सिंड्रोम के लिए कोई वास्तविक इलाज नहीं है। किसी भी मामले में, सिंड्रोम के कारण अस्पताल में भर्ती मरीजों को पर्याप्त सहायक उपचार प्राप्त करना चाहिए।
सहायक चिकित्सा
रोगी के जीवित रहने को सुनिश्चित करने के लिए सहायक देखभाल आवश्यक है। यह बाद की स्थितियों के अनुसार भिन्न हो सकता है।
- खोए हुए तरल पदार्थ और इलेक्ट्रोलाइट्स को पैरेंट्रल रूप से प्रशासित करने की आवश्यकता होगी। यही बात पोषण पर भी लागू होती है यदि रोगी त्वचा और मुंह, गले आदि की श्लेष्मा झिल्ली पर घावों के कारण स्वतंत्र रूप से इसके लिए प्रदान करने में असमर्थ है।
- आंखों की भागीदारी वाले मरीजों को सिंड्रोम से प्रेरित क्षति को रोकने, या कम से कम सीमित करने के लिए विशेषज्ञ यात्राओं से गुजरना होगा और लक्षित उपचार से गुजरना होगा।
- स्टीवंस-जॉनसन सिंड्रोम के विशिष्ट त्वचा के घावों का इलाज दैनिक रूप से किया जाना चाहिए और जलने के समान ही इलाज किया जाना चाहिए।
- माध्यमिक संक्रमणों की उपस्थिति में, बाद के उपचार के साथ आगे बढ़ना आवश्यक है, ट्रिगरिंग रोगजनक के खिलाफ उपयुक्त उपचार स्थापित करना (उदाहरण के लिए, एंटीबायोटिक दवाओं का उपयोग करना - बशर्ते वे प्रश्न में सिंड्रोम को प्रेरित करने के लिए जाने जाते हैं - एंटीफंगल दवाएं, आदि)।
स्टीवंस-जॉनसन सिंड्रोम की अवधि को कम करने के लिए दवाएं
स्टीवंस-जॉनसन सिंड्रोम को रोकने या किसी भी मामले में इसकी अवधि को कम करने के प्रयास में, दवाओं के उपयोग का सहारा लेना संभव है, जैसे:
- सिक्लोस्पोरिन, टी कोशिकाओं की क्रिया को बाधित करने के लिए दिया जाता है।
- प्रणालीगत उपयोग के लिए कॉर्टिकोस्टेरॉइड, प्रतिरक्षा प्रणाली की क्रिया को कम करने के लिए, लेकिन साथ ही दर्द का प्रतिकार करने के लिए उपयोगी है।
- IV इम्युनोग्लोबुलिन (IgEV) उच्च खुराक पर; जल्दी प्रशासित। उन्हें एंटीबॉडी की गतिविधि को गिरफ्तार करना चाहिए और एफएएस रिसेप्टर लिगैंड की कार्रवाई को अवरुद्ध करना चाहिए।
हालाँकि, इन दवाओं का उपयोग डॉक्टरों के बीच अलग-अलग राय का विषय है।
कॉर्टिकोस्टेरॉइड्स का उपयोग, वास्तव में, मृत्यु दर में वृद्धि के साथ सहसंबद्ध है और संक्रमण की शुरुआत का पक्ष ले सकता है या एक संभावित सेप्सिस का मुखौटा लगा सकता है; हालांकि ऐसी दवाओं ने आंखों के घावों को सुधारने में कुछ प्रभाव दिखाया है।
इसी तरह, हालांकि आईजीईवी का प्रशासन अच्छे प्रारंभिक परिणाम प्राप्त करने की अनुमति देता है, नैदानिक परीक्षणों और पूर्वव्यापी विश्लेषणों के अनुसार, प्राप्त अंतिम परिणाम परस्पर विरोधी हैं। वास्तव में, इन प्रयोगों और विश्लेषणों से, यह सामने आया कि आईजीईवी न केवल अप्रभावी हो सकता है बल्कि संभावित रूप से मृत्यु दर में वृद्धि से जुड़ा हो सकता है।
अन्य उपचार
कुछ मामलों में, प्लास्मफेरेसिस भी किया जा सकता है, ताकि दवाओं और एंटीबॉडी के प्रतिक्रियाशील मेटाबोलाइट्स के अवशेषों को हटाया जा सके जो स्टीवंस-जॉनसन सिंड्रोम का ट्रिगरिंग कारण हो सकते हैं।
किसी भी मामले में, प्रत्येक रोगी के लिए सबसे उपयुक्त उपचार उसी की स्थिति के आधार पर और स्टीवंस-जॉनसन सिंड्रोम के निदान के चरण के आधार पर चिकित्सक द्वारा स्थापित किया जाएगा।



-cos-esami-e-terapia.jpg)