आधार
पिछले लेख में हमने टेस्टिकुलर टोरसन को "शारीरिक विसंगति के रूप में परिभाषित किया था जिसमें शुक्राणु कॉर्ड के धुरी के चारों ओर घूर्णन होता है। इस अंतिम चर्चा में हम निदान पर, उपचारों पर और निदान और उपचार को स्थगित करते समय रोगी को होने वाले संभावित जोखिमों पर ध्यान केंद्रित करेंगे।
वृषण मरोड़ निदान
विकार की गंभीरता को देखते हुए, इस बात पर एक बार फिर जोर दिया जाना चाहिए कि वृषण मरोड़ के पूर्ण उपचार को सुनिश्चित करने के लिए शीघ्र और तत्काल हस्तक्षेप ही एकमात्र समाधान है। स्पष्ट रूप से, हस्तक्षेप करने से पहले एक संपूर्ण निदान की आवश्यकता होती है।
प्रभावित बच्चा अक्सर गलत जननांग दर्द की शिकायत करता है: युवा रोगियों में, वृषण मरोड़ लगभग हमेशा पेट दर्द के साथ होता है। इस संबंध में, बच्चे की सावधानीपूर्वक जांच करना आवश्यक है, खासकर जब वह पेट के निचले हिस्से में दर्द के साथ असामान्य जननांग दर्द की शिकायत करता है।
सबसे पहले, डॉक्टर शारीरिक परीक्षा के साथ आगे बढ़ता है, अनिवार्य रूप से शारीरिक विसंगति के अवलोकन और तालमेल पर आधारित होता है।
यूरिनलिसिस भी उपयोगी है: निश्चित संक्रमण के मामले में, निदान ऑर्काइटिस (वृषण सूजन) के पक्ष में साबित हो सकता है।
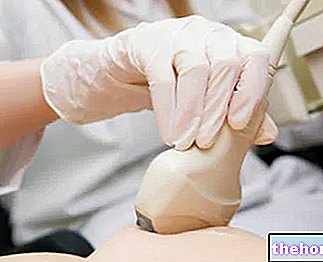
वृषण इको-डॉपलर अल्ट्रासाउंड डिडिमस में रक्त के प्रवाह की संभावित अनुपस्थिति को दर्शाता है, साथ ही शुक्राणु कॉर्ड पर सर्पिल की पुष्टि करता है: इस नैदानिक रणनीति में 90% के बराबर विशिष्टता और 88% तक पहुंचने वाली संवेदनशीलता है।
इसके साथ विभेदक निदान: आघात, varicocele, orchitis, orchi-epididymitis, अज्ञातहेतुक अंडकोश की सूजन, वृषण उपांग का मरोड़ (वृषण मरोड़ का संभावित कारण) और कैद हर्निया भी पर्याप्त है।
चिकित्सा
ज्यादातर मामलों में उपचार तत्काल और शल्य चिकित्सा है: हालांकि, विशेषज्ञों द्वारा स्पष्ट रूप से अभ्यास किए जाने वाले मैनुअल, तेज़ और गैर-आक्रामक विरूपण, 26% रोगियों में सफल होता है।
गंभीरता के मामले में, रोगी, पूरी तरह से संवेदनाहारी, एक "चिकित्सा सर्जरी ऑपरेशन से गुजरता है जिसमें अंडकोश की थैली का चीरा होता है, इसके बाद एक काउंटर-ट्विस्ट (विक्षेपण) होता है और अंडकोष को सामान्य स्थिति में पुनर्स्थापित किया जाता है।" जब ऑपरेशन तुरंत नहीं किया जाता है, तो अंडकोष एक विषम नीले-काले रंग (रक्त प्रवाह की कमी का सूचकांक) पर ले सकता है: ऐसी स्थितियों में, हम पृथक के साथ आगे बढ़ते हैं, फिर डिडिमस को हटाने के साथ, इसके बाद प्रतिस्थापन के साथ एक कृत्रिम अंग।
तत्काल मूत्र संबंधी अवलोकन नितांत आवश्यक है: विशेषज्ञ के दौरे में झिझकना और रुकना, साथ ही शल्य चिकित्सा उपचार में हिचकिचाहट या छोड़ना, पूरी तरह से अनुचित व्यवहार का प्रतिनिधित्व करता है, जो "अपरिहार्य" के लिए जिम्मेदार है।लापरवाही से बधिया". [से गृहीत किया गया आपातकालीन चिकित्सा संकेत और लक्षण, एस. आर. वोटी, एम. ए. डेविस द्वारा]
जोखिम
जब समस्या का तुरंत इलाज नहीं किया जाता है, तो क्षति ऐसी होती है कि यह अंडकोष की संरचना को स्थायी रूप से नष्ट कर देती है। जोखिम का प्रतिनिधित्व स्थानीय ऊतक परिगलन द्वारा किया जाता है, जिसके परिणामस्वरूप अंडकोष का ही और अपरिहार्य विनाश होता है। [www.androweb.it/ से लिया गया]
गंभीरता के मामले में, अर्धवृत्ताकार नलिकाएं लक्षणों की शुरुआत से कुछ घंटों के बाद ही स्थायी घावों को झेल सकती हैं: कभी-कभी, लक्षणों की शुरुआत के 4 घंटे बाद पैरेन्काइमल क्षति होती है और 2 घंटे बाद, अंडकोष व्यवहार्य नहीं होता है।
अंडकोष के कथित मरोड़ की स्थिति में, जितनी जल्दी हो सके एक चिकित्सा परीक्षा की सिफारिश की जाती है, 20-24 घंटों से अधिक की देरी न करने की कोशिश की जाती है: वास्तव में, यह देखा गया है कि पूर्ण उपचार की संभावना काफी बढ़ जाती है जब हस्तक्षेप इस समय सीमा के भीतर होता है।
अधिक सटीक रूप से, यह अनुमान लगाया गया है कि अंडकोष को संरक्षित करने की संभावना लगभग 90% है जब लक्षणों की शुरुआत से 6 घंटे के भीतर वृषण का विरूपण होता है, 12 घंटे के बाद 50% और 24 घंटे के बाद 10% होता है। , हम वृषण की संभावना के बारे में बात करते हैं। स्वास्थ्य लाभ आश्रित समय.
"वृषण मरोड़: निदान, उपचार और जोखिम" पर अन्य लेख
- वृषण मरोड़ - वृषण मरोड़
- वृषण मरोड़ संक्षेप में - वृषण मरोड़ पर सारांश