अभी भी अनिश्चित कारणों के साथ और बहुत बार स्पर्शोन्मुख, मोनोक्लोनल गैमोपैथी कुछ दुर्लभ मामलों में, बहुत गंभीर विकृतियों में विकसित हो सकती है, जैसे कि मल्टीपल मायलोमा या लिम्फोमा।
मोनोक्लोनल गैमोपैथी का पता लगाने के लिए, कुछ रक्त परीक्षण पर्याप्त हैं; फिर भी, कई डॉक्टर आगे के परीक्षणों के साथ स्थिति की जांच करना पसंद करते हैं।
जब तक स्थिति स्पर्शोन्मुख बनी रहती है, कोई उपचार प्रदान नहीं किया जाता है।
वास्तव में, एकमात्र चिकित्सा संकेत उचित रक्त परीक्षणों के माध्यम से समय-समय पर स्थिति की प्रगति की निगरानी करना है।
अस्थि मज्जा और उसके कार्यों का संक्षिप्त अनुस्मारक
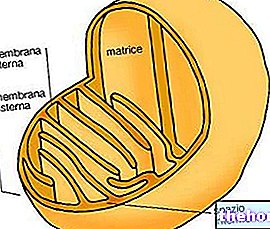
अस्थि मज्जा कुछ हड्डियों (फीमर, ह्यूमरस, कशेरुक, आदि) की आंतरिक गुहा में मौजूद एक नरम ऊतक है। इसका काम रक्त कोशिकाओं, यानी लाल रक्त कोशिकाओं (या एरिथ्रोसाइट्स), सफेद रक्त कोशिकाओं (या ल्यूकोसाइट्स) और प्लेटलेट्स (या थ्रोम्बोसाइट्स) का उत्पादन करना है।
इस प्रक्रिया को हेमटोपोइजिस (या हेमटोपोइजिस) कहा जाता है और विशेष कोशिकाओं से शुरू होता है, जिसे हेमटोपोइएटिक स्टेम सेल के रूप में जाना जाता है। उत्तरार्द्ध वास्तविक पूर्वज कोशिकाएं हैं, जो लगातार अलग-अलग नियति को दोहराने और पूरा करने में सक्षम हैं, खुद को इसमें बदल रही हैं:
- लाल रक्त कोशिकाएं: शरीर के ऊतकों और अंगों तक ऑक्सीजन ले जाती हैं।
- श्वेत रक्त कोशिकाएं: वे प्रतिरक्षा प्रणाली का हिस्सा हैं और शरीर को रोगजनकों और ऐसी किसी भी चीज से बचाती हैं जो आपको नुकसान पहुंचा सकती हैं।
- प्लेटलेट्स: जमावट के मुख्य अभिनेताओं में से हैं।

आकृति: हेमटोपोइजिस टोटिपोटेंट स्टेम सेल से शुरू होता है। विभिन्न प्रकार के स्टेम सेल इनसे प्राप्त होते हैं, जिनमें हेमटोपोइएटिक भी शामिल हैं। हेमटोपोइएटिक स्टेम सेल में लगातार प्रतिकृति बनाने और लाल रक्त कोशिकाओं, सफेद रक्त कोशिकाओं या प्लेटलेट्स बनने का विकल्प चुनने का उपहार है। www.liceotorricelli। यह
कृपया ध्यान दें: "इमेटो" और "इमो" का अर्थ "रक्त" है, जबकि "पोइसी" ग्रीक क्रिया "पोइओ" से आया है जिसका अर्थ है "करना" या "उत्पादन करना"।
; हालांकि, कई नैदानिक मामलों से जो सामने आता है, उसके अनुसार यह प्रतिरक्षा प्रणाली या रक्त कोशिकाओं के कैंसर के विभिन्न रूपों की प्रस्तावना का प्रतिनिधित्व कर सकता है।
प्रतिरक्षा प्रणाली क्या है?
प्रतिरक्षा प्रणाली बाहरी वातावरण से आने वाले खतरों, जैसे वायरस, बैक्टीरिया या परजीवी, लेकिन अंदर से भी, जैसे कि पागल ट्यूमर कोशिकाओं या खराब होने वाले खतरों के खिलाफ एक जीव की रक्षात्मक बाधा है।
समग्र रूप से लिया गया, प्रतिरक्षा प्रणाली एक जटिल एकीकृत नेटवर्क का प्रतिनिधित्व करती है जो अपने भीतर अंगों, कोशिकाओं और रासायनिक मध्यस्थों को इकट्ठा करती है।
शरीर में विभिन्न स्थानों पर स्थित, प्रतिरक्षा प्रणाली (या प्रतिरक्षा अंग) के अंग हैं: अस्थि मज्जा, प्लीहा, लिम्फ नोड्स, टॉन्सिल और अपेंडिक्स।
प्रतिरक्षा कोशिकाएं उपरोक्त श्वेत रक्त कोशिकाएं या ल्यूकोसाइट्स हैं। ल्यूकोसाइट्स के कई उप-समूह हैं: ईोसिनोफिल, बेसोफिल / मस्तूल कोशिकाएं, न्यूट्रोफिल, मोनोसाइट्स / मैक्रोफेज, लिम्फोसाइट्स / प्लाज्मा कोशिकाएं, और वृक्ष के समान कोशिकाएं।
अंत में, प्रतिरक्षा रासायनिक मध्यस्थ अणुओं को संकेत कर रहे हैं, जो प्रतिरक्षा प्रणाली की विभिन्न कोशिकाओं के साथ बातचीत करते हैं, सूचनाओं का आदान-प्रदान करते हैं और रक्षात्मक गतिविधि के स्तर को नियंत्रित करते हैं। दूसरे शब्दों में, वे प्रतिरक्षा प्रतिक्रियाओं का समन्वय करते हैं।
लिम्फोसाइट्स तीन अलग-अलग प्रकार के होते हैं: बी लिम्फोसाइट्स, टी लिम्फोसाइट्स और प्राकृतिक किलर लिम्फोसाइट्स।
प्लाज्मा कोशिकाएं बी लिम्फोसाइट्स हैं, जो एंटीजन के एक निश्चित वर्ग के संपर्क के बाद विकसित हुई हैं और एंटीजन के इस वर्ग का मुकाबला करने में विशिष्ट हैं। इम्यूनोलॉजी की किताबें उन्हें सक्रिय बी लिम्फोसाइट्स के रूप में भी संदर्भित करती हैं।
प्लाज्मा कोशिकाओं की रक्षात्मक क्रिया विशेष ग्लाइकोप्रोटीन के उत्पादन पर आधारित होती है, जिसे इम्युनोग्लोबुलिन या एंटीबॉडी के रूप में जाना जाता है। एक अत्यधिक विशिष्ट और चयनात्मक रक्षात्मक क्रिया होने के नाते, प्रत्येक प्लाज्मा सेल इम्युनोग्लोबुलिन का उत्पादन करता है और सभी केवल उस एंटीजन से लड़ने के लिए जिम्मेदार होते हैं जो बी को सक्रिय करता है। प्लाज्मा सेल में लिम्फोसाइट।
इम्युनोग्लोबुलिन में एक संरचना होती है जो ग्रीक अक्षर गामा (γ) की याद दिलाती है: इस कारण से उन्हें गामा ग्लोब्युलिन भी कहा जाता है। एक बार प्लाज्मा कोशिकाओं द्वारा उत्पादित होने के बाद, वे व्यक्तिगत रूप से उस एंटीजन को नष्ट नहीं करते हैं जिससे उन्हें लड़ना पड़ता है, लेकिन वे इसे बांधते हैं और इसे प्रतिरक्षा प्रणाली की अन्य कोशिकाओं (फागोसाइट्स और साइटोटोक्सिक कोशिकाओं) की कार्रवाई के लिए दृश्यमान और अधिक संवेदनशील बनाते हैं। दूसरे शब्दों में, एंटीबॉडी सिग्नलर्स के रूप में कार्य करते हैं: वे विदेशी पदार्थ को चिह्नित करते हैं ताकि अन्य प्रतिरक्षा कोशिकाएं इसे पहचान सकें और नष्ट कर सकें।
मोनोक्लोनल गैमोपैथी क्यों उत्पन्न होती है?
वर्तमान में, डॉक्टरों और शोधकर्ताओं ने अभी तक स्पष्ट रूप से स्पष्ट नहीं किया है कि वास्तव में प्लाज्मा कोशिकाओं को क्या बदलता है और उन्हें असामान्य प्रोटीन का उत्पादन करने के लिए प्रेरित करता है।
शोध से पता चला है कि मोनोक्लोनल गैमोपैथी की शुरुआत कुछ संक्रमणों और कुछ ऑटोइम्यून बीमारियों से जुड़ी होती है, जैसे कि रुमेटीइड गठिया।
नोट: ऑटोइम्यून बीमारी वाले लोगों में अनुचित तरीके से काम करने वाली प्रतिरक्षा प्रणाली होती है। वास्तव में, यह अपनी अनगिनत कोशिकाओं के माध्यम से स्वस्थ ऊतकों और अंगों पर हमला करता है और उन्हें नुकसान पहुंचाता है।
महामारी विज्ञान और जोखिम कारक
मोनोक्लोनल गैमोपैथी को एक दुर्लभ स्थिति माना जाता है; हालांकि, सामान्य आबादी में इसके सटीक प्रसार से संबंधित कोई अधिक सटीक जानकारी नहीं है।
जोखिम कारकों के संबंध में, विभिन्न अध्ययनों में पाया गया है कि मोनोक्लोनल गैमोपैथी सबसे अधिक प्रभावित करती है:
- बुजुर्ग, खासकर 85 वर्ष से अधिक उम्र के लोग। वृद्धावस्था सबसे महत्वपूर्ण पूर्वगामी कारकों में से एक प्रतीत होती है।
- रंग के लोग। इसलिए, ऐसा प्रतीत होता है कि जातीयता एक निश्चित भूमिका निभाती है।
- पुरुष विषय।
- इस बीमारी के पारिवारिक इतिहास वाले व्यक्ति। इससे यह अनुमान लगाया गया था कि मोनोक्लोनल गैमोपैथी के कुछ मामले "वंशानुक्रम द्वारा प्रेषित जीनोम के परिवर्तन" के कारण हो सकते हैं।
जब रोगसूचक, मोनोक्लोनल गैमोपैथी को न्यूरोलॉजिकल समस्याओं की उपस्थिति से अलग किया जाता है, जैसे हाथों और / या पैरों में सुन्नता और झुनझुनी।
इन तंत्रिका संबंधी विकारों का कारण परिधीय नसों को नुकसान होता है, जो रक्त में मौजूद पैराप्रोटीन के कारण होने की सबसे अधिक संभावना है। वास्तव में, ऐसा लगता है कि मोनोक्लोनल प्रोटीन, जब यह रक्त वाहिकाओं के माध्यम से बहता है जो परिधीय नसों को पोषण देता है, तो बाद वाले के बिगड़ने का पक्षधर है।
चिकित्सा में, परिधीय नसों को नुकसान के परिणामस्वरूप उत्पन्न होने वाली रुग्ण स्थिति को परिधीय न्यूरोपैथी कहा जाता है।
जटिलताओं
कुछ दुर्भाग्यपूर्ण परिस्थितियों में, मोनोक्लोनल गैमोपैथी कई मायलोमा, लिम्फोमा, लाइट चेन एमाइलॉयडोसिस या वाल्डेनस्ट्रॉम के मैक्रोग्लोबुलिनमिया सहित पूर्ण बीमारियों में विकसित हो सकती है।
इसके अलावा, यह ध्यान दिया जाना चाहिए कि मोनोक्लोनल गैमोपैथी के बिगड़ने से बार-बार फ्रैक्चर और रक्त के थक्के बन सकते हैं जो रक्त परिसंचरण (थ्रोम्बेम्बोलिज्म) को प्रभावित करने में सक्षम होते हैं।
मल्टीपल मायलोमा के विशिष्ट लक्षण
- हड्डी में दर्द (विशेषकर रीढ़, श्रोणि, पसलियों, लंबी हड्डियों और खोपड़ी में)
- अतिकैल्शियमरक्तता। यह अत्यधिक प्यास, मतली, कब्ज, भूख न लगना और मानसिक भ्रम का कारण बनता है
- किडनी खराब
- एनीमिया। यह अस्टेनिया, सामान्यीकृत कमजोरी और सांस लेने में कठिनाई का कारण बनता है
- संक्रमण में आसानी
- थ्रोम्बोसाइटोपेनिया
- हाइपरविस्कोसिटी सिंड्रोम
- सुन्नता, विभिन्न तंत्रिका संपीड़न सिंड्रोम आदि सहित तंत्रिका संबंधी विकार।
एकाधिक मायलोमा और लिम्फोमा
मल्टीपल मायलोमा प्रतिरक्षा प्रणाली का एक विशिष्ट घातक ट्यूमर है, जो पैराप्रोटीन के ऐसे उच्च स्तर की विशेषता है, कि गुर्दे और उससे आगे की समस्याएं उत्पन्न होती हैं। वास्तव में, इस गंभीर नियोप्लाज्म से पीड़ित लोग भी विकसित होते हैं: हड्डी में दर्द (70% रोगियों को प्रभावित करना और सबसे आम लक्षण का प्रतिनिधित्व करना), हाइपरलकसीमिया, एनीमिया, जमावट विकार (थ्रोम्बोसाइटोपेनिया) और प्रतिरक्षा प्रणाली की कमी (ल्यूकोपेनिया)।
दूसरी ओर, लिम्फोमा घातक ट्यूमर हैं जो लिम्फो-ग्लैंडुलर तंत्र को प्रभावित करते हैं जो लसीका तंत्र का गठन करते हैं। बी और टी लिम्फोसाइट्स), ऊतकों को अतिरिक्त तरल पदार्थ जमा करने से रोकता है आदि।
मोनोक्लोनल गैमोपैथी के मामले में मल्टीपल मायलोमा या लिम्फोमा के जोखिम का आकलन कैसे करें?
डॉक्टरों के अनुसार, यह निर्धारित करने के लिए कि क्या मोनोक्लोनल गैमोपैथी वाले व्यक्ति में जटिलताओं का जोखिम कम या ज्यादा है, निम्नलिखित मापदंडों का मूल्यांकन किया जाना चाहिए:
- रक्त में पैराप्रोटीन की मात्रा। एम प्रोटीन का बहुत अधिक स्तर बहुत खतरनाक होता है।
- मौजूद पैराप्रोटीन का प्रकार। पैराप्रोटीन में हमेशा सभी रोगियों में समान विशेषताएं नहीं होती हैं। कुछ प्रकार के मोनोक्लोनल प्रोटीन दूसरों की तुलना में अधिक हानिकारक प्रतीत होते हैं।
- रक्त में "मुक्त" प्रकाश श्रृंखलाओं (जिसे बेंस जोन्स प्रोटीन भी कहा जाता है) की मात्रा। इम्युनोग्लोबुलिन मूल रूप से दो भागों से मिलकर बनता है: हल्की श्रृंखला और भारी श्रृंखला। मोनोक्लोनल गैमोपैथी वाले व्यक्ति में, प्लाज्मा कोशिकाओं के असामान्य व्यवहार के कारण, प्रकाश श्रृंखलाएं भारी जंजीरों से बंधी नहीं होती हैं और रक्त में पाई जा सकती हैं। यदि वे विशेष रूप से उच्च हैं, तो मल्टीपल मायलोमा का संदेह है।
डॉक्टर को कब देखना है?
पहले स्पर्शोन्मुख मोनोक्लोनल गैमोपैथी वाले व्यक्ति को तुरंत अपने डॉक्टर से संपर्क करना चाहिए यदि:
- वह अत्यधिक और असामान्य थकान महसूस करता है।
- बहुत ही साधारण गतिविधियों के मामले में भी आसानी से परेशानी हो जाती है।
- आप हड्डियों में लगातार दर्द से पीड़ित हैं और विशिष्ट बिंदुओं में स्थानीयकृत हैं (उदाहरण के लिए पीठ, कूल्हों, पसलियों या श्रोणि के स्तर पर)।
- बेवजह वह अपना वजन कम करता है।
- यह विशेष रूप से संक्रमण से ग्रस्त है। यह एक सफेद रक्त कोशिका की कमी से जुड़ी प्रतिरक्षा समस्या का स्पष्ट संकेत है।
आगे के परीक्षणों (मूत्र विश्लेषण, अन्य रक्त परीक्षण, एक्स-रे, सीटी और अस्थि मज्जा बायोप्सी) का उपयोग मुख्य रूप से असामान्यता की गंभीरता और जटिलताओं के जोखिम का आकलन करने के लिए किया जाता है।
इसके अलावा, एक बहुत ही सटीक निदान प्रक्रिया मल्टीपल मायलोमा या लिम्फोमा की पहचान की अनुमति देती है।
सीरम प्रोटीन वैद्युतकणसंचलन और इम्यूनोइलेक्ट्रोफोरेसिस
सीरम प्रोटीन वैद्युतकणसंचलन 5 सीरम प्रोटीन के मात्रात्मक स्तरों का मूल्यांकन करने की अनुमति देता है: एल्ब्यूमिन और α1, α2, β और γ ग्लोब्युलिन।मोनोक्लोनल गैमोपैथी वाले रोगियों में, ये 5 सीरम प्रोटीन विशिष्ट परिवर्तन प्रस्तुत करते हैं, जिसे एक हेमेटोलॉजिस्ट (रक्त रोगों के निदान और उपचार में अनुभवी चिकित्सक) पहचानने में सक्षम है।
दूसरी ओर, इम्यूनोइलेक्ट्रोफोरेसिस, हमें रक्त में मौजूद प्रत्येक प्रकार के इम्युनोग्लोबुलिन की मात्रा निर्धारित करने की अनुमति देता है। मोनोक्लोनल गैमोपैथी वाले लोगों में, यह "बेंस जोन्स प्रोटीन की पहचान, यानी" मुक्त "प्रकाश श्रृंखला की अनुमति देता है।

आगे रक्त परीक्षण
स्थिति की जांच करने के लिए, डॉक्टर अन्य रक्त रसायन परीक्षणों का उपयोग करते हैं, जिनमें शामिल हैं:
- पूर्ण रक्त गणना। इसका उपयोग लाल रक्त कोशिकाओं, श्वेत रक्त कोशिकाओं और प्लेटलेट्स के आकलन (मात्रात्मक और न केवल) के लिए किया जाता है। यह संदिग्ध लिम्फोमा या मल्टीपल मायलोमा के मामले में उपयोगी है, क्योंकि यह थ्रोम्बोसाइटोपेनिया, न्यूट्रोपेनिया (न्यूट्रोफिल के रक्त में कमी) आदि की किसी भी स्थिति की पहचान करने की अनुमति देता है।
- क्रिएटिनिन माप। रक्त में क्रिएटिनिन का स्तर गुर्दे की गतिविधि का एक सूचकांक है। यदि उन्हें ऊंचा किया जाता है, तो इसका मतलब है कि गुर्दे ठीक से काम नहीं कर रहे हैं। याद रखें कि मल्टीपल मायलोमा गुर्दे के कार्य को बाधित करता है, इसलिए, इन स्थितियों में, क्रिएटिनिन आमतौर पर बहुत अधिक होता है।
- सीरम कैल्शियम का मापन। रक्त में बड़ी मात्रा में कैल्शियम मिलने का मतलब मल्टीपल मायलोमा हो सकता है।
मूत्र-विश्लेषण
मोनोक्लोनल गैमोपैथी और मल्टीपल मायलोमा वाले लोगों में, मूत्र में बेंस जोन्स प्रोटीन होता है (बाद के मामले में, "मुक्त" प्रकाश श्रृंखलाओं का स्तर भी बहुत अधिक होता है)।
इसलिए, उनकी परीक्षा सीरम प्रोटीन वैद्युतकणसंचलन और इम्यूनोइलेक्ट्रोफोरेसिस के साथ अब तक जो कुछ भी देखा जा चुका है, उसकी और पुष्टि के रूप में कार्य करता है।
एक्स-रे
एक्स-रे संदिग्ध मल्टीपल मायलोमा के मामलों में उपयोगी होते हैं, क्योंकि इस गंभीर दुर्दमता में कंकाल की संरचना भी शामिल होती है, जिसके परिणामस्वरूप हड्डी की असामान्यताएं होती हैं (जिसे पुनर्व्यवस्था भी कहा जाता है)।
सीटी स्कैन
सीटी (या कम्प्यूटरीकृत अक्षीय टोमोग्राफी) एक ऐसी विधि है जो किसी दिए गए शरीर के डिब्बे की अत्यधिक विस्तृत, त्रि-आयामी छवि बनाने के लिए आयनकारी विकिरण का उपयोग करती है। यह पूरी तरह से दर्द रहित है, लेकिन एक्स-रे की खुराक जिससे रोगियों को उजागर किया जाता है, यह नहीं है नगण्य है।
मोनोक्लोनल गैमोपैथी के मामले में, लिम्फ नोड्स, यकृत और प्लीहा के आयामी पहलू का मूल्यांकन करने के लिए इसका अभ्यास किया जाता है।
कुछ मामलों में, छवि गुणवत्ता में सुधार करने के लिए, डॉक्टर एक कंट्रास्ट द्रव (गैडोलीनियम) का उपयोग कर सकते हैं, जिसे रक्त में इंजेक्ट किया जाता है और संभावित दुष्प्रभावों से मुक्त नहीं होता है।
अस्थि मज्जा बायोप्सी
बायोप्सी में एक निश्चित ऊतक या अंग से कोशिकाओं के नमूने का प्रयोगशाला में लेना और हिस्टोलॉजिकल विश्लेषण होता है।
अस्थि मज्जा बायोप्सी के अवसर पर, विश्लेषण की जाने वाली कोशिकाओं का संग्रह इलियाक शिखाओं के स्तर पर, एक विशेष सुई के माध्यम से और स्थानीय संज्ञाहरण के बाद होता है।
बाद के प्रयोगशाला विश्लेषणों का उपयोग अस्थि मज्जा के भीतर मौजूद प्लाज्मा कोशिकाओं (और पैराप्रोटीन) की संख्या को मापने के लिए किया जाता है।
प्रक्रिया के अंत में, उस बिंदु पर जहां सुई डाली जाती है, रोगी को एक छोटा हेमेटोमा विकसित हो सकता है।
सावधानी: डॉक्टर बोन मैरो बायोप्सी तभी करते हैं, जब उन्हें लगता है कि मल्टीपल मायलोमा की अत्यधिक संभावना है।
, कॉर्टिकोस्टेरॉइड दवाएं और हेमटोपोइएटिक स्टेम सेल प्रत्यारोपण। उत्तरार्द्ध, उपयुक्त दाताओं की उपलब्धता से संबंधित कारणों के लिए, एलोजेनिक प्रकार की तुलना में अधिक बार ऑटोलॉगस प्रकार का होता है। हालांकि, यह ध्यान दिया जाना चाहिए कि एलोजेनिक प्रत्यारोपण में अधिक चिकित्सीय क्षमता है।दूसरी ओर, 65 वर्ष से अधिक आयु के रोगियों का आमतौर पर केवल कीमोथेरेपी और कॉर्टिकोस्टेरॉइड्स (प्रेडनिसोन) के साथ इलाज किया जाता है, क्योंकि हेमटोपोइएटिक स्टेम सेल प्रत्यारोपण (चाहे ऑटोलॉगस या एलोजेनिक) स्वास्थ्य के लिए एक contraindicated अभ्यास है (एनबी: वे प्रक्रिया को विफल कर सकते हैं और गंभीर जटिलताओं का विकास)।
मल्टीपल मायलोमा के मामले में अपेक्षित कीमोथेरेपी दवाएं
65 वर्ष से कम आयु के रोगियों के लिए:
- थैलिडोमाइड
- बोर्टेज़ोमिब
- लेनिलेडोमाइड
65 वर्ष से अधिक आयु के रोगियों के लिए:
- मेलफ़लान
- बोर्टेज़ोमिब
मोनोक्लोनल गैमोपैथी के लिए अन्य उपचार
यदि रोगी बार-बार हड्डी के फ्रैक्चर से पीड़ित होते हैं, तो हड्डियों को मजबूत करने के लिए एक बिसफ़ॉस्फ़ोनेट-आधारित उपचार प्रदान किया जाता है (सटीक होने के लिए, वे हड्डियों के पुनर्जीवन को कम करते हैं और अस्थि खनिज घनत्व को बढ़ाते हैं)।
बिसफ़ॉस्फ़ोनेट्स में, मोनोक्लोनल गैमोपैथी के मामले में सबसे अधिक प्रशासित हैं: ज़ोलेड्रोनिक एसिड, एलेंड्रोनिक एसिड (एलेंड्रोनेट), राइसड्रोनेट और इबंड्रोनिक एसिड।
कुछ सलाह
मोनोक्लोनल गैमोपैथी वाले लोगों के लिए, हेमेटोलॉजिस्ट अत्यधिक अनुशंसा करते हैं:
- उस स्थिति से संबंधित हर चीज के बारे में पता करें जो उन्हें पीड़ित करती है। संभावित लक्षणों, जटिलताओं और निगरानी निदान को जानने से आप मोनोक्लोनल गैमोपैथी के किसी भी परिवर्तन / विकास को बेहतर ढंग से नियंत्रित कर सकते हैं।
इसके विपरीत, उपरोक्त पहलुओं की उपेक्षा करना या उन्हें केवल सतही रूप से जानना बहुत खतरनाक हो सकता है। - स्वस्थ जीवन शैली अपनाएं। फल और सब्जियां खाना, धूम्रपान नहीं करना, नियमित रूप से व्यायाम करना और सही समय पर सोना ऐसे व्यवहार हैं जो जटिलताओं के जोखिम को कम नहीं करते हैं, लेकिन अन्य बीमारियों (कॉमरेडिटीज) की शुरुआत को कम करते हैं।
- चेक-अप के शेड्यूल का सख्ती से पालन करें। कुछ रोगी जो गलती कर सकते हैं वह है नियंत्रणों की उपेक्षा करना, क्योंकि बाद वाले ने कुछ समय के लिए नकारात्मक परिणाम दिए हैं।

-cosa-significa-quando-preoccuparsi.jpg)