प्रोस्टेट बायोप्सी क्या है?
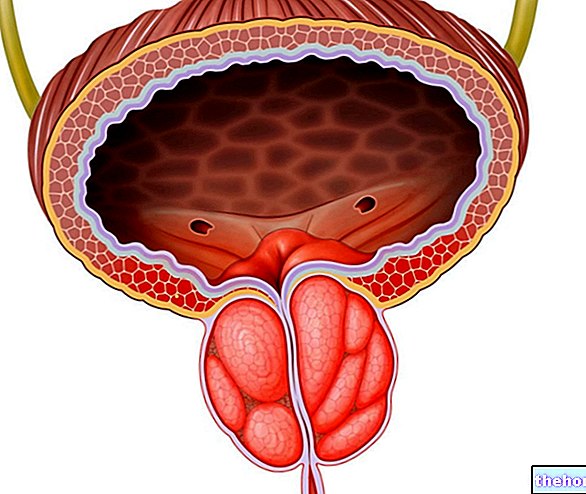
प्रोस्टेट बायोप्सी एक नैदानिक परीक्षण है जिसका उद्देश्य प्रोस्टेट ऊतक के छोटे नमूने लेना है, जिसे बाद में प्रोस्टेट कैंसर की उपस्थिति की पुष्टि या बाहर करने के लिए एक ऑप्टिकल माइक्रोस्कोप के तहत देखा जाता है।
संकेत यह कैसे करना है? संभावित जटिलताओं की तैयारी
संकेत
इसकी आवश्यकता कब है?
प्रोस्टेट बायोप्सी के लिए निम्न में से एक या अधिक का पता लगाना एक सामान्य संकेत है:
- पीएसए (प्रोस्टेट विशिष्ट एंटीजन) के ऊंचे रक्त मूल्य;
- ट्रांसरेक्टल प्रोस्टेटिक अल्ट्रासाउंड के दौरान सामने आई संदिग्ध तस्वीरें;
- प्रोस्टेट की मलाशय की खोज के दौरान असामान्य संरचनाओं की धारणा (डॉक्टर अपनी तर्जनी को रोगी के गुदा में पेश करता है और आंतों की दीवार के माध्यम से ग्रंथि को महसूस करता है)।

प्रोस्टेट बायोप्सी इसलिए आवश्यक है जब भी प्रोस्टेट कैंसर का एक सुस्थापित संदेह होता है, एक बीमारी जो प्रतिनिधित्व करती है - भले ही केवल कुछ मामलों में - पुरुषों में सबसे आम प्रकार का कैंसर। सौभाग्य से, कई प्रोस्टेट ट्यूमर सौम्य होते हैं या धीरे-धीरे विकसित होते हैं, महत्वपूर्ण गड़बड़ी पैदा किए बिना ग्रंथि में लंबे समय तक सीमित रहते हैं (इन ट्यूमर की घटनाएं बहुत अधिक होती हैं, जबकि मृत्यु दर बेहद कम होती है, यही कारण है कि यह कहा जाता है कि "वे मर जाते हैं प्रोस्टेट कैंसर और प्रोस्टेट कैंसर वाले अधिक पुरुष "। दुर्भाग्य से ऐसे मामले भी अक्सर नहीं होते हैं जिनमें रोग तेजी से विकसित होता है और पहले से ही प्रारंभिक अवस्था में मेटास्टेस बनाता है (इन घातक ट्यूमर की घटना अपेक्षाकृत कम है, लेकिन मृत्यु दर काफी अधिक है) .
पैंतालीस/पचास वर्ष की आयु से पहले प्रोस्टेट कैंसर बहुत दुर्लभ है "और भले ही इस संबंध में कोई विशिष्ट स्क्रीनिंग योजनाएं न हों, इस उम्र से शुरू होकर ग्रंथि की नियमित जांच से गुजरना महत्वपूर्ण है, विशेष रूप से जोखिम कारकों की उपस्थिति में - जैसे कि स्थिति से परिचित होना - या संदिग्ध लक्षण, जैसे पेशाब करने में कठिनाई, पेशाब करते समय दर्द और जलन, हेमट्यूरिया और मूत्राशय के अधूरे खाली होने की भावना (मूत्राशय टेनेसमस)। "इनकी उपयोगिता" स्क्रीनिंग के बाद से स्पर्शोन्मुख में परीक्षण पीएसए खुराक और डिजिटल रेक्टल परीक्षा जैसे परीक्षणों से गुजरने या न करने के अवसर का मूल्यांकन करने के लिए अपने डॉक्टर से संपर्क करना महत्वपूर्ण है।
यह कैसे किया जाता है?
दुर्भाग्य से, गैर-आक्रामक परीक्षण जैसे कि सीटी, परमाणु चुंबकीय अनुनाद और पीईटी इस प्रकार के ट्यूमर की सटीक पहचान नहीं कर सकते हैं, आमतौर पर बहुत छोटे, यही कारण है कि हिस्टोलॉजिकल परीक्षाओं के अधीन प्रोस्टेट ऊतक का एक नमूना लेना आवश्यक है।
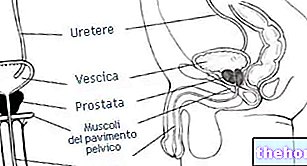
ट्रांसरेक्टल बायोप्सी
प्रोस्टेट बायोप्सी के दौरान, रोगी को आम तौर पर अपनी तरफ लेटा हुआ पाया जाता है, जांघों को छाती की ओर मोड़ा जाता है या, वैकल्पिक रूप से, "स्त्री रोग" स्थिति में (पैरों को अलग रखते हुए लापरवाह)।
एक बार डॉक्टर द्वारा सुझाए गए शरीर के आसन को ग्रहण करने के बाद, मूत्र रोग विशेषज्ञ मलाशय और प्रोस्टेट का एक निवारक डिजिटल अन्वेषण करता है। इस प्रकार contraindications की अनुपस्थिति का पता लगाने के बाद, एक अच्छी तरह से चिकनाई वाली अल्ट्रासाउंड जांच गुदा में डाली जाती है, जो मलाशय के ऊपर जाकर प्रोस्टेट को उपयुक्त स्क्रीन पर देखने की अनुमति देती है। इस संबंध में, उपकरण ध्वनि तरंगों के एक बीम का उपयोग करता है, मूल्यांकन करता है ऊतकों के परावर्तन की परिणामी डिग्री; इसलिए आयनकारी विकिरण से संबंधित कोई खतरा नहीं है।
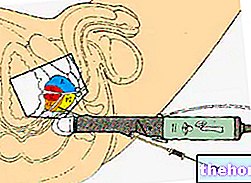
जांच द्वारा खोले गए पथ के माध्यम से, अल्ट्रासाउंड छवियों की सहायता से, डॉक्टर प्रोस्टेट के पास एनेस्थेटिक (लिडोकेन) की एक छोटी खुराक इंजेक्ट करता है, फिर दवा को कुछ मिनटों के लिए कार्य करने के लिए छोड़ देता है। एक विशेष बायोप्सी सुई और अल्ट्रासाउंड छवियों का उपयोग करना, डॉक्टर प्रोस्टेट के औसतन 8/16 टुकड़े लेते हैं, इसके आकार, पिछली बायोप्सी के परिणाम और गुदा अन्वेषण द्वारा दिए गए किसी भी नैदानिक संदेह के संबंध में। इस बीच, अल्ट्रासाउंड जांच मूत्र रोग विशेषज्ञ को प्रोस्टेटिक की लगातार निगरानी करने की अनुमति देती है सुई द्वारा पहुंचे क्षेत्रों।

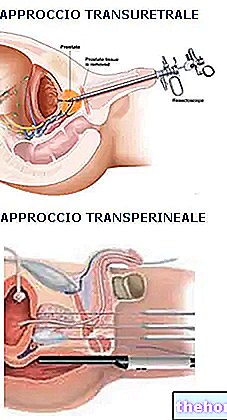
अभी वर्णित तकनीक को ट्रांसरेक्टल प्रोस्टेट बायोप्सी कहा जाता है; इस पद्धति का एक प्रकार, भले ही कम बार उपयोग किया जाता है, पेरिनेम के माध्यम से प्रोस्टेट तक पहुंच प्रदान करता है।
दोनों विधियां प्रभावी और सुरक्षित साबित हुई हैं, यही कारण है कि दोनों के बीच चुनाव अनिवार्य रूप से ऑपरेटर की प्राथमिकताओं पर निर्भर करता है। डिजिटल नियंत्रण के तहत ट्रांस-पेरिनियल और ट्रांस-रेक्टल तकनीक, इसलिए अल्ट्रासाउंड की सहायता के बिना, ट्रांसयूरेथ्रल प्रोस्टेट हैं साइटोस्कोप की सहायता से बायोप्सी भी काफी दुर्लभ है।
"प्रोस्टेट बायोप्सी" पर अन्य लेख
- प्रोस्टेट बायोप्सी, विश्वसनीयता और जटिलताएं
- प्रोस्टेट बायोप्सी की तैयारी

.jpg)














.jpg)