मासिक धर्म चक्र की अवधि के दौरान, यह अनुचित एंडोमेट्रियल ऊतक (जो एक्टोपिक का नाम लेता है) से गुजरता है, अंडाशय द्वारा उत्पादित एस्ट्रोजेन के कारण, शारीरिक गर्भाशय एंडोमेट्रियम के समान परिवर्तन: यह लक्षणों और नैदानिक संकेतों का कारण है जो एंडोमेट्रियोसिस को अलग करता है।
प्रसव उम्र की महिलाओं की विशिष्ट, एंडोमेट्रियोटिक बीमारी प्रसव उम्र की महिलाओं में पुरानी श्रोणि दर्द के सबसे आम कारणों में से एक है।
एंडोमेट्रियोसिस पैदा करने वाली महान नैदानिक रुचि के बावजूद, विशेष रूप से हाल के वर्षों में, यह रोग आज भी काफी हद तक अज्ञात बना हुआ है, विशेष रूप से प्रजनन क्षमता पर इसके परिणामों के संबंध में।
तथाकथित अस्तर उपकला, सिलिअटेड कॉलमर कोशिकाओं (सबसे अंतरंग भाग) के एक मोनोलेयर द्वारा बनाई गई है, और तथाकथित लैमिना प्रोप्रिया (या स्ट्रोमा), श्लेष्म ग्रंथियों में समृद्ध अत्यधिक संवहनी ढीले संयोजी ऊतक से बना है (मायोमेट्रियम की सीमा वाला भाग) .
एस्ट्रोजेन और प्रोजेस्टेरोन के प्रभाव के कारण - मासिक धर्म चक्र के दौरान अंडाशय द्वारा स्रावित हार्मोन - एंडोमेट्रियम नियमित रूप से नवीनीकृत होता है और यह भ्रूण के आरोपण के लिए उपयुक्त वातावरण की निरंतर उपस्थिति की गारंटी देता है।
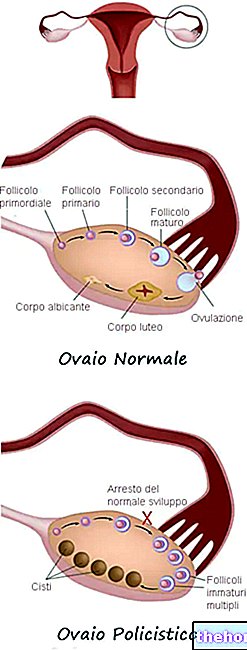
, एंडोमेट्रियम की उपस्थिति की विशेषता है जहां यह सामान्य रूप से मौजूद नहीं है, इसलिए गर्भाशय के बाहर या गर्भाशय के अनुपयुक्त भागों में।चिकित्सा में, एंडोमेट्रियम जहां स्थित नहीं होना चाहिए उसे एक्टोपिक एंडोमेट्रियम या एक्टोपिक एंडोमेट्रियल ऊतक कहा जाता है।
"एंडोमेट्रियोसिस, बाद वाला" पर लौटना एक पुरानी, अर्थात दीर्घकालिक, स्थिति है।
आंतरिक एंडोमेट्रियोसिस और बाहरी एंडोमेट्रियोसिस: अंतर:
महिला जननांग प्रणाली के रोगों के क्षेत्र में विशेषज्ञ एंडोमेट्रियोसिस को आंतरिक और बाहरी में भेद करते हैं; अधिक विस्तार से, वे बोलते हैं
- आंतरिक एंडोमेट्रियोसिस (या एडिनोमायोसिस), जब एक्टोपिक एंडोमेट्रियम की मोटाई में स्थित होता है मायोमेट्रियम,
और का
- बाहरी एंडोमेट्रियोसिस जब एक्टोपिक एंडोमेट्रियम स्थित होता है
- श्रोणि के स्तर पर(उदाहरण के लिए अंडाशय, मलाशय, योनि, योनी, फैलोपियन ट्यूब, मूत्राशय, मूत्रवाहिनी, बृहदान्त्र के सिग्मॉइड भाग, अवरोही बृहदान्त्र और / या स्नायुबंधन जो गर्भाशय को जगह में रखते हैं) या
- श्रोणि के बाहर (जैसे पेट पर, इलियोसेकल उपांग, छोटी आंत, गुर्दे और / या फेफड़े)।
आंतरिक एंडोमेट्रियोसिस और बाहरी एंडोमेट्रियोसिस के बीच, एंडोमेट्रियोसिस रोग का अब तक का सबसे आम रूप बाहरी एंडोमेट्रियोसिस है, इस मामले में बाहरी एंडोमेट्रियोसिस अंडाशय को प्रभावित करता है।
(या एडिनोमायोसिस)
जब एक्टोपिक एंडोमेट्रियम ने मायोमेट्रियम को "प्रभावित" किया है।
(या एंडोमेट्रियोसिस उचित)
महामारी विज्ञान: एंडोमेट्रियोसिस की घटना और प्रसार
एंडोमेट्रियोसिस किसी भी उम्र की महिलाओं को प्रभावित कर सकता है; हालाँकि, यह 30 से 40 वर्ष के बीच प्रसव उम्र के विषयों के लिए एक विशेष झुकाव साबित होता है।
एंडोमेट्रियोसिस की घटना काफी अधिक है: सबसे विश्वसनीय सांख्यिकीय शोध के अनुसार, वास्तव में, एंडोमेट्रियोटिक बीमारी से पीड़ित महिलाओं की संख्या सामान्य महिला आबादी का 6-11% प्रतिनिधित्व करेगी।
एंडोमेट्रियोसिस की व्यापकता के आंकड़ों के आधार पर, पुरानी श्रोणि दर्द वाली बांझ महिलाओं में एंडोमेट्रियोसिस बहुत अधिक आम है।
इटली में, एंडोमेट्रियोसिस वाली महिलाएं 3 मिलियन से अधिक हैं; यूरोपीय संघ में, लगभग 14 मिलियन; अंत में, दुनिया में लगभग 150,000,000।
रोग को बेहतर ढंग से प्रबंधित करने के लिए एक विशिष्ट आहार का पालन करना उपयोगी होता है। इस समय के दौरान, कई गिरते खाद्य पदार्थ उपलब्ध हैं जो एंडोमेट्रियोसिस को नियंत्रित करने और संबंधित दर्द को कम करने में मदद करते हैं।
क्या आप यह जानते थे ...
कुछ नैदानिक अध्ययनों से पता चला है कि एंडोमेट्रियोसिस 8 साल की उम्र से ही विकसित होना शुरू हो सकता है, इसलिए बहुत जल्दी।
जिज्ञासा: क्या पुरुष एंडोमेट्रियोसिस मौजूद है?
हाल ही में, कुछ अध्ययनों ने प्रोस्टेट में सटीक होने के लिए पुरुषों में भी एंडोमेट्रियल ऊतक की उपस्थिति का वर्णन किया है।
विशेषज्ञों के अनुसार, यह उपस्थिति महिला जननांग के रेखाचित्रों का भ्रूण अवशेष होगी, जिसका विकास पुरुष जननांग तंत्र के लिए जगह बनाने के लिए बहुत पहले ही बाधित हो गया था।
इस परिकल्पना का समर्थन करने के लिए तथ्य यह है कि एंडोमेट्रियोसिस की सबसे बड़ी आवृत्ति की साइटें फैलोपियन ट्यूब, अंडाशय और डगलस की खुदाई (यानी गर्भाशय के पीछे और मलाशय के पूर्वकाल भाग के बीच की जगह द्वारा बनाई गई खोखली) हैं, सभी संरचनात्मक उदर-श्रोणि डिब्बे के तत्व।
लसीका और रक्त प्रसार सिद्धांत
इस सिद्धांत के अनुसार, एंडोमेट्रियम की कोशिकाएं लसीका तंत्र या रक्त (श्रोणि नसों के माध्यम से) के माध्यम से अन्य अंगों (जैसे फेफड़े या गुर्दे) तक पहुंच सकती हैं।
श्रोणि गुहा के बाहर एंडोमेट्रियम की सभी उपस्थिति को समझाने के लिए लसीका और रक्त प्रसार का सिद्धांत सबसे अधिक मान्यता प्राप्त परिकल्पना है और जो प्रतिगामी परिवहन पर निर्भर नहीं हो सकती है।
मेटाप्लास्टिक सिद्धांत
मेटाप्लास्टिक सिद्धांत के अनुसार, पेरिटोनियम की कोशिकाएं अज्ञात कारणों से एंडोमेट्रियम की कोशिकाओं में परिवर्तन से गुजरती हैं।
यदि सही है, तो मेटाप्लास्टिक सिद्धांत मूत्राशय और पुरुष विषयों के प्रोस्टेट में एंडोमेट्रियल ऊतक के असाधारण गठन की व्याख्या करेगा।
हार्मोनल सिद्धांत
यह सिद्धांत बताता है कि, कुछ विषयों में, एंडोमेट्रियोसिस एस्ट्रोजेन की गतिविधि पर निर्भर करेगा, जो महिला यौवन के दौरान, कुछ कोशिकाओं के एंडोमेट्रियल कोशिकाओं में परिवर्तन को प्रेरित करेगा, जो मूल रूप से कुछ और बनने के लिए नियत है।
इस सिद्धांत ने कम-एस्ट्रोजन और उच्च-प्रोजेस्टेरोन मौखिक गर्भ निरोधकों के बारे में एक बहस उठाई है: चर्चा का विषय यह है कि क्या ऐसी दवाएं एंडोमेट्रियोसिस के खिलाफ सुरक्षात्मक प्रभाव डाल सकती हैं या नहीं।
आनुवंशिक प्रवृत्ति सिद्धांत
यह सिद्धांत मानता है कि एंडोमेट्रियोसिस एक प्रकार की वंशानुगत स्थिति है;
आनुवंशिक प्रवृत्ति का सिद्धांत इस अवलोकन पर आधारित है कि एंडोमेट्रियोसिस वाली महिलाओं की एक नगण्य संख्या में एक ही स्थिति से प्रभावित पहली रिश्तेदार (जाहिर है महिला) है।
आईट्रोजेनिक इम्प्लांट का सिद्धांत
यह सिद्धांत इस प्रदर्शन का परिणाम है कि सिजेरियन सेक्शन के बाद या गर्भाशय (हिस्टेरेक्टॉमी) को हटाने के बाद सर्जिकल निशान पर एंडोमेट्रियल ऊतक के आरोपण की संभावना है।
एंडोपेरिटोनियल प्रतिरक्षा परिवर्तन सिद्धांत
आम तौर पर, प्रतिरक्षा प्रणाली एंडोमेट्रियम की कोशिकाओं को पहचानती है जो मासिक धर्म के समय उदर गुहा में वापस प्रवाहित होती हैं और उन्हें समाप्त कर देती हैं।
"एंडोपेरिटोनियल प्रतिरक्षा परिवर्तन" के सिद्धांत के अनुसार, एक आनुवंशिक उत्परिवर्तन से प्रेरित उपरोक्त प्रतिरक्षा तंत्र की एक असामान्यता, कुछ एंडोमेट्रियल कोशिकाओं को जीवित रहने और गुणा करने की अनुमति देगी।
जोखिम कारक: एंडोमेट्रियोसिस का क्या पक्षधर है?
कुछ सबूत बताते हैं कि एंडोमेट्रियोसिस विकसित होने का जोखिम (और, आमतौर पर, "एंडोमेट्रियोसिस) की घटना के मामले में अधिक है:
- शून्यता। यह चिकित्सा शब्द है जो उन महिलाओं को संदर्भित करता है जिन्होंने कभी जन्म नहीं दिया है;
- मेनारका (यानी पहली माहवारी) कम उम्र में;
- बहुत कम उम्र में रजोनिवृत्ति;
- लघु मासिक धर्म चक्र (उदाहरण के लिए, 27 दिनों से कम समय तक चलने वाला);
- बहुत लंबे समय तक मासिक धर्म (7 दिनों से अधिक समय तक चलने वाला);
- शरीर में एस्ट्रोजन का उच्च स्तर या "एस्ट्रोजन के संपर्क में आना जो शरीर द्वारा सामान्य रूप से उत्पादित एस्ट्रोजन की मात्रा को जोड़ता है;"
- शराब का भारी सेवन;
- एंडोमेट्रियोसिस का पारिवारिक इतिहास;
- शरीर के बाहर मासिक धर्म प्रवाह के सामान्य मार्ग को रोकने वाली किसी भी चिकित्सा स्थिति की उपस्थिति;
- गर्भाशय संबंधी विसंगतियों की उपस्थिति।
एंडोमेट्रियोसिस की जटिलताओं
संक्षेप में, एंडोमेट्रियोसिस एक या एक से अधिक एंडोमेट्रियोटिक सिस्ट और / या आसंजनों के गठन का कारण बन सकता है; इसके अलावा, यह बांझपन की स्थिति को बढ़ावा दे सकता है (अर्थात, गर्भ धारण करने की क्षमता को प्रभावित करता है) और, इस घटना में कि यह अंडाशय को प्रभावित करता है, वृद्धि करता है डिम्बग्रंथि के कैंसर का खतरा (डिम्बग्रंथि एंडोमेट्रियोसिस वाले 3-8% रोगियों में होता है)।
अधिक जानने के लिए: एंडोमेट्रियोटिक सिस्ट क्या है?एंडोमेट्रियोसिस में बाँझपन
कई अध्ययनों से पता चला है कि बांझपन (यानी गर्भ धारण करने में असमर्थता) एंडोमेट्रियोसिस की एक जटिलता है जो लगभग 30-40% रोगियों को प्रभावित करती है; इसका मतलब है कि यह काफी आम है।
, शारीरिक परीक्षण, स्त्री रोग संबंधी परीक्षा, नैदानिक इमेजिंग (ट्रांसवेजिनल या ट्रांसरेक्टल अल्ट्रासाउंड, चुंबकीय अनुनाद, सीटी) और, कभी-कभी, नैदानिक उद्देश्यों के लिए लैप्रोस्कोपी जैसी न्यूनतम इनवेसिव सर्जिकल प्रक्रिया।एंडोमेट्रियोसिस के निदान के बारे में अधिक जानने के लिए
एंडोमेट्रियोसिस का निदान कैसे किया जाता है, इसके बारे में अधिक जानकारी यहां पाई जा सकती है।
संक्षेप में एंडोमेट्रियोसिस का रूढ़िवादी उपचार
एंडोमेट्रियोसिस का रूढ़िवादी उपचार मूल रूप से दर्द और अन्य लक्षणों को नियंत्रित करने के उद्देश्य से होता है जो रोगी के जीवन की गुणवत्ता को प्रभावित करते हैं।
इसमें शामिल हो सकते हैं:
- दर्द निवारक और / या . पर आधारित एक दवा चिकित्सा
- एंटी-एस्ट्रोजेनिक कार्रवाई के साथ एक हार्मोन थेरेपी।