ब्रेस्ट कैंसर कितने प्रकार का होता है?
इसे आमतौर पर में वर्गीकृत किया जाता है घुसपैठ नलिका और में घुसपैठ लोबुलर, इस पर निर्भर करता है कि यह लोब्यूल्स के उपकला की कोशिकाओं से उत्पन्न होता है या नलिकाओं से। घुसपैठ की वजह से यह उपकला से परे फैली हुई है, जो आस-पास और कभी-कभी दूर की संरचनाओं (लिम्फ नोड्स और अन्य अंगों के लिए मेटास्टेस) को भी प्रभावित करती है। घुसपैठ करने वाले डक्टल कार्सिनोमा समूह में ट्यूमर का एक उपसमूह होता है जिसे कहा जाता है घुसपैठ करने वाला डक्टल कार्सिनोमा अन्यथा निर्दिष्ट नहीं है (एनएएस), बेहद आक्रामक और घातक, और दुर्भाग्य से 50% स्तन कैंसर के लिए जिम्मेदार है। दूसरी ओर घुसपैठ करने वाले लोब्युलर कार्सिनोमा को पांच किस्मों में बांटा गया है: क्लासिक, ठोस, ट्यूबलो-एल्वियोलर और मिश्रित। अन्य तीन की तुलना में ठोस और ट्यूबलोएल्वोलर रूपों में बेहतर रोग का निदान होता है।
पगेट का कार्सिनोमा भी है, जो अपने आप में एक प्रकार है, जिसमें ट्यूमर कोशिकाएं निप्पल की उपकला कोशिकाओं से उत्पन्न होती हैं, जो लाल, मुड़ी हुई और कभी-कभी रक्तस्रावी दिखाई देती हैं। यह ट्यूमर अक्सर घुसपैठ करने वाले डक्टल कार्सिनोमा से जुड़ा होता है, जो अक्सर NAS प्रकार का होता है।
NS भड़काऊ कार्सिनोमा इसके बजाय यह तेजी से बढ़ता हुआ मोटा होना, अक्सर दर्दनाक होता है, जिसके ऊपर की त्वचा गर्म, लाल और सूजी हुई दिखाई देती है। यह बहुत जल्दी और जल्दी मेटास्टेसाइज करता है, खासकर लसीका तंत्र को।
अंत में, हम पाते हैं किशोर कार्सिनोमा, जो बहुत दुर्लभ है और काफी अनुकूल पूर्वानुमान है।
स्तन कैंसर के लक्षण और संकेत
अधिक जानकारी के लिए: स्तन कैंसर के लक्षण
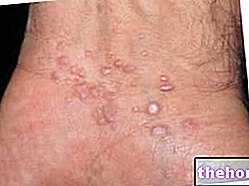
रोगसूचकता ट्यूमर के प्रकार, उसके व्यास, उसके प्रसार और रोगी की उम्र पर निर्भर करती है। प्रारंभिक रूपों में, हमारे पास एक प्रारंभिक रोगसूचकता होगी, जो एक एकल द्रव्यमान की उपस्थिति की विशेषता होगी, आमतौर पर व्यास में 5 सेंटीमीटर से कम , लेकिन हालांकि, एक अत्यंत परिवर्तनशील आयतन, कठोर, रेशेदार, लगभग लकड़ी की संगति (जैसे लकड़ी) के साथ खराब निश्चित मार्जिन के साथ, अंतर्निहित सतही और गहरे तल पर मोबाइल या बहुत मोबाइल नहीं है। यह आसपास से अलग नहीं हो सकता है ऊतक और शुरू में दर्दनाक नहीं है। निप्पल से मध्यम क्षरण या सूजन या सीरस या रक्त स्राव, ऊपर की त्वचा का पकना, रोगग्रस्त स्तन के एक ही तरफ अक्षीय लिम्फ नोड्स की मात्रा में वृद्धि, जो अभी भी मोबाइल हैं, हालांकि, सह-अस्तित्व हो सकता है देर से संकेत, पहले से ही उन्नत ट्यूमर के विशिष्ट, इसके बजाय वे विमानों के संबंध में 5 सेंटीमीटर से अधिक, स्थिर, मोबाइल नहीं, काफी मात्रा के द्रव्यमान की उपस्थिति के कारण होते हैं अंतर्निहित (पेक्टोरल मांसपेशी और छाती की दीवार), स्तन के संबंधित शोफ (सूजन) के साथ, जो लाल, दर्दनाक भी है, त्वचा पर सूजन (नारंगी के छिलके की त्वचा) और इसकी घुसपैठ या अल्सरेशन के साथ, कभी-कभी त्वचा की गांठें ( माध्यमिक ट्यूमर) जो मुख्य द्रव्यमान से अलग हो गए हैं), एक्सिलरी लिम्फ नोड्स बढ़े हुए और अंतर्निहित विमानों में तय हो गए हैं, निप्पल का पीछे हटना, कभी-कभी ट्यूमर के एक ही तरफ बांह की सूजन।
कैंसर आस-पास के अंगों में फैल सकता है, जैसे कि फेफड़े, या लसीका के माध्यम से, बगल में लिम्फ नोड्स तक, रक्त के माध्यम से, हड्डियों, यकृत और मस्तिष्क तक।
निदान
यह भी देखें: सीए 15-3: ट्यूमर एंटीजन 15-3
मरीज से सवाल करना बहुत जरूरी है (इतिहास), एक संभावित जोखिम कारक के अस्तित्व को जानने के लिए, विशेष रूप से परिवार में स्तन कैंसर के लिए। इसके बाद डॉक्टर "निरीक्षण, दूसरे के संबंध में एक स्तन के आकार या आयतन की कोई विषमता देखने के लिए, और करने के लिए टटोलने का कार्य, जो रोगी को अपने सिर के पीछे अपनी बाहों के साथ झूठ बोलना चाहिए: वह अंतर्निहित विमानों के संबंध में नोड्यूल की स्थिरता, मात्रा, कोमलता और गतिशीलता का मूल्यांकन करेगा। फिर हम वाद्य निदान के लिए आगे बढ़ेंगे: the मैमोग्राफी दोनों स्तनों (द्विपक्षीय) के लिए किसी भी नैदानिक प्रक्रिया और चिकित्सा की योजना बनाना आवश्यक है। यह एक ट्यूमर को उजागर कर सकता है इससे पहले कि द्रव्यमान स्पष्ट हो जाए (प्रीक्लिनिकल चरण) और स्टीरियोटैक्सिक तकनीक के लिए 1 सेंटीमीटर से छोटे लगभग 70% घावों को पहचानता है, जो कि संदिग्ध क्षेत्र का त्रि-आयामी विन्यास है। मैमोग्राफी का मुख्य लाभ यह है कि छोटे व्यास के घावों को देखने के लिए सबसे विश्वसनीय परीक्षा है। दूसरी ओर, नुकसान, युवा महिलाओं के स्तन में इसकी कम विशिष्टता या एक बहुत ही परिधीय ट्यूमर का पता लगाने से संबंधित है।सूक्ष्म सुई आकांक्षा द्वारा साइटोलॉजिकल परीक्षा: एक महीन सुई के साथ, अल्ट्रासाउंड के मार्गदर्शन में, घाव से सामग्री की आकांक्षा की जाती है, जिसे तब माइक्रोस्कोप के तहत विश्लेषण किया जाएगा कि यह किस प्रकार की कोशिकाएं बनाती हैं (चाहे घातक या सौम्य)। साइटोलॉजिकल परीक्षा भी की जा सकती है निप्पल से डिस्चार्ज होने पर, या किसी संदिग्ध सूजन पर। इस घटना में कि यह मूल्यांकन नहीं किया गया है, या किसी भी मामले में इसने निदान के बारे में संदेह का समाधान नहीं किया है, एक किया जाएगा बायोप्सी, यानी ट्यूमर के घाव के एक छोटे से टुकड़े को हटाने के लिए एक छोटी सी सर्जरी, जिसका आगे माइक्रोस्कोप के तहत विश्लेषण किया जाएगा ताकि यह देखा जा सके कि आसपास के ऊतक पर कितना आक्रमण हुआ है (ऊतकीय परीक्षा).
एल"अल्ट्रासाउंड यह विशेष रूप से ठोस घावों से द्रव से भरे सिस्ट को अलग करने के लिए संकेत दिया जाता है, मैमोग्राफी के सहयोग से संदिग्ध स्पष्ट घावों में नैदानिक अध्ययन के रूप में, और ठीक सुई आकांक्षा के लिए एक गाइड के रूप में। इसमें एक सेंटीमीटर के मामूली घावों के लिए कम संवेदनशीलता है, लेकिन यह है 30 वर्ष से कम उम्र की युवतियों में नियंत्रण उपकरण के रूप में बेहतर है, जिनके पास घने स्तन हैं जिन्हें इस तकनीक से बेहतर तरीके से खोजा जा सकता है।
अंत में, एक परीक्षा होती है जिसका नाम है दत्तोगैलेक्टोग्राफी, जिसमें "स्तन नलिकाओं में एक सुई के साथ एक रंगीन रेडियोधर्मी पदार्थ को इंजेक्ट करना शामिल है। यदि कोई द्रव्यमान है, तो एक्स-रे पर आप नलिकाओं को डाई से भरने में एक दोष देखेंगे। यह मुझे सौम्य और घातक घावों के बीच अंतर नहीं करता है, लेकिन यह निप्पल से सीरस या रक्त स्राव के मामले में या डक्टल ट्यूमर के संदेह में इंगित किया जाता है।
स्क्रीनिंग
स्तन स्व-परीक्षा
स्तन स्व-परीक्षा बहुत महत्वपूर्ण है, जिसे महिला को हर महीने 20 साल की उम्र से करना चाहिए, अधिमानतः उस सप्ताह में जिसमें उसने मासिक धर्म समाप्त किया है (स्तन कम सूजे हुए हैं), फैला हुआ है और उसके सिर के पीछे एक हाथ है । contralateral हाथ निप्पल से शुरू होना चाहिए और, पहले प्रकाश के परिपत्र आंदोलनों और फिर गहरे तालमेल के साथ, पूरे स्तन की जांच करने के लिए, छाती तक, और अक्षीय लिम्फ नोड्स भी जाना चाहिए। स्त्री रोग विशेषज्ञ या पारिवारिक चिकित्सक भी मूल्यांकन कर सकते हैं रोगी के स्तन, यदि उसके द्वारा अनुरोध किया गया हो।
२० से ४० वर्ष की आयु तक, स्व-परीक्षा के अलावा, महिला को हर तीन साल में कम से कम एक बार स्तन की जांच करवानी चाहिए, खासकर अगर वह गर्भनिरोधक गोली लेती है; यहाँ उसकी अधिक गहन जाँच की जाएगी और एक अल्ट्रासाउंड।
मैमोग्राफी
अधिक जानकारी के लिए: मैमोग्राफी
पहला मैमोग्राम 40 साल की उम्र में किया जाना चाहिए, और वहां से हर 12 महीने में। परिचित या अन्य के जोखिम वाले रोगियों में, इसे इसके बजाय 30 से शुरू करना चाहिए, और फिर हमेशा वर्ष में एक बार। यदि कोई स्पष्ट गैर-घातक नोड्यूल है, तो 6 महीने के बाद मैमोग्राफी दोहराई जानी चाहिए।
यदि गांठ घातक होने का संदेह है, लेकिन 2 सेंटीमीटर से कम है, तो 2 महीने के बाद यह देखना चाहिए कि यह बढ़ी है या नहीं; यदि यह संदिग्ध है और 2 सेंटीमीटर से अधिक है, तो सुई की आकांक्षा तुरंत की जानी चाहिए। 55 वर्ष की आयु के बाद, वर्ष में एक बार के बजाय हर दो साल में मैमोग्राफी की जा सकती है, क्योंकि इसके विकसित होने का जोखिम सबसे अधिक उम्र 40 से 50 है। -55 वर्ष और इसके बजाय, रजोनिवृत्ति के बाद, स्तन एक निश्चित डिग्री के शोष से गुजरते हैं।
शल्य चिकित्सा
अधिक जानकारी के लिए: मास्टेक्टॉमी
कई वर्षों तक, टोटल मास्टेक्टॉमी (पूरे स्तन को हटाना) डीसीआईएस की चिकित्सा का प्रतिनिधित्व करती थी।स्वस्थानी डक्टल कार्सिनोमा); हालांकि, स्थानीय पुनरावृत्ति की संख्या को कम करते हुए (मास्टेक्टॉमी के साथ वे 1-2% थे, आज, कुल मास्टेक्टॉमी के बिना, वे 15-20% हैं), यह रूढ़िवादी सर्जरी (केवल एक को हटाने) की तुलना में जीवित रहने में कोई सुधार प्रदान नहीं करता है पीस ब्रेस्ट → आंशिक मास्टेक्टॉमी)।
इसके अलावा, सर्जरी के बाद अब रेडियोथेरेपी का भी उपयोग किया जाता है: यह उन रोगियों में स्थानीय रिलैप्स की संख्या को कम करता है जिन्होंने कुल मास्टेक्टॉमी नहीं की है और वर्तमान में डीसीआईएस के अधिकांश रोगियों के लिए एक मानक उपचार माना जाता है।
हालांकि, कुल मिलाकर, हालांकि डीसीआईएस वाली अधिकांश महिलाएं रूढ़िवादी सर्जरी के लिए उम्मीदवार हैं, फिर भी पूरे स्तन में फैले छोटे ट्यूमर घावों के लिए कुल मास्टक्टोमी अभी भी पसंद का उपचार है।
अंत में, नामक दवा के साथ हार्मोन उपचार की प्रभावशीलता टेमोक्सीफेन स्थानीय पुनरावृत्ति और contralateral स्तन कैंसर के जोखिम को कम करने में। यह एक एंटी-एस्ट्रोजन यौगिक है, जिसका अर्थ है कि यह एस्ट्रोजन को कैंसर कोशिकाओं को बढ़ने से रोकता है।
रेडिकल मास्टेक्टॉमी 1894 से पहले की है, और एक सिद्धांत के व्यावहारिक अनुप्रयोग का प्रतिनिधित्व करता है जिसके अनुसार कैंसर एक बीमारी है जो उस स्थान से फैलती है जहां यह लसीका वाहिकाओं (जो उन्हें ले जाती है) के बाद पास के (क्षेत्रीय) लिम्फ नोड्स में एक व्यवस्थित रूप से फैलती है। ढंग..
अधिक रूढ़िवादी सर्जिकल तकनीकों का विकास, और इसलिए कि "संपूर्ण स्तन को हटाने से बचें, इस अवधारणा से उपजा है जिसके अनुसार स्तन कैंसर एक ऐसी बीमारी है, जो इसकी शुरुआत से, पूरे शरीर (प्रणालीगत भागीदारी) को प्रभावित करती है, लगातार उपस्थिति के लिए, अस्थि मज्जा, यकृत और फेफड़ों में इसकी सूक्ष्म मेटास्टेसिस की शुरुआत से। यह इस प्रकार है कि, इस सिद्धांत के अनुसार, कट्टरपंथी सर्जरी जीवित रहने में सुधार नहीं करती है, जिसके बजाय रूढ़िवादी सर्जरी के साथ रेडियोथेरेपी या कीमोथेरेपी के संयोजन से सुधार किया जा सकता है।
1970 के दशक के बाद से, कई अध्ययनों से पता चला है कि रोग का निदान के संदर्भ में, रूढ़िवादी उपचार और अधिक कट्टरपंथी और डिफिगरिंग सर्जरी के बीच कोई अंतर नहीं है। प्रारंभिक अवस्था में ट्यूमर वाले रोगियों के लिए, रेडियोथेरेपी के बाद रूढ़िवादी सर्जरी की सिफारिश की जाती है, जब तक कि एक अलग वरीयता न हो रोगी द्वारा या contraindications की उपस्थिति में। किसी भी मामले में, सर्जिकल उपचार के प्रकार की पसंद को महिला की प्राथमिकताओं को ध्यान में रखना चाहिए, क्योंकि रूढ़िवादी उपचार का अर्थ है 5-6 सप्ताह दैनिक रेडियोथेरेपी के सत्र से गुजरना और 10% के आदेश के स्थानीय पुनरावृत्ति के जोखिम को स्वीकार करें, जो कि कुल मास्टेक्टॉमी से गुजरने वाले रोगियों की तुलना में अधिक है।
"स्तन कैंसर: लक्षण और शल्य चिकित्सा" पर अन्य लेख
- स्तन कैंसर के जोखिम कारक
- स्तन कैंसर
- डक्टल कार्सिनोमा इन सीटू - लोबुलर कार्सिनोमा इन सीटू
- स्तन कैंसर: रेडियोथेरेपी, कीमोथेरेपी और हार्मोन थेरेपी
- स्तन कैंसर और गर्भावस्था
- स्तन कैंसर - स्तन कैंसर की दवाएं