हार्मोनल परिवर्तन या अन्य सहवर्ती विकृति के कारण शारीरिक उम्र बढ़ने की प्रक्रिया के परिणामस्वरूप, प्रोस्टेट एडेनोमा सबसे ऊपर पाया जाता है।
इस रोगविज्ञान की प्रारंभिक अभिव्यक्तियों में पेशाब करने में कठिनाई (डिसुरिया) और दिन के समय में वृद्धि (पोलकियूरिया) और रात में पेशाब (निशाचर) शामिल हैं। इन संकेतों को एक खतरे की घंटी के रूप में कार्य करना चाहिए और रोगी को नैदानिक परीक्षा से गुजरना चाहिए। सटीक, यह भी महत्वपूर्ण है किसी भी विकृति को बाहर करें जो खुद को एक समान रोगसूचक चित्र (प्रोस्टेट कैंसर सहित) के साथ प्रकट करता है। इसके अलावा, अगर उपेक्षा की जाती है, तो बढ़े हुए प्रोस्टेट मूत्रमार्ग नहर को संकुचित कर सकते हैं, जिससे यह आंशिक रूप से बाधित हो सकता है और पेशाब करने की क्षमता में हस्तक्षेप कर सकता है। प्रोस्टेट एडेनोमा इस प्रकार दीर्घकालिक जटिलताओं की एक श्रृंखला का कारण बन सकता है, जैसे कि मूत्र प्रतिधारण, मूत्राशय की पथरी और पुरानी गुर्दे की विफलता।
उपचार स्थिति की सीमा पर निर्भर करता है और इसमें रोगी के लक्षणों और जीवन की गुणवत्ता में सुधार लाने के उद्देश्य से विभिन्न औषधीय या शल्य चिकित्सा विकल्प शामिल हो सकते हैं।
प्रोस्टेट क्या है?
प्रोस्टेट (या प्रोस्टेट ग्रंथि) एक छोटा विशेष रूप से पुरुष अंग है, जो मूत्राशय के ठीक नीचे स्थित प्रजनन प्रणाली से संबंधित है। इसका मुख्य कार्य वीर्य द्रव के एक हिस्से का उत्पादन करना है, इस प्रकार यह शरीर की जीवन शक्ति को बनाए रखने में मदद करता है। शुक्राणुजोज़ा अधिक विशेष रूप से, प्रोस्टेट ग्रंथि आंशिक रूप से मूत्रमार्ग के पहले भाग (नलिका जो पेशाब के दौरान शरीर के बाहर मूत्र ले जाती है) को एक डोनट की तरह, मूत्राशय की गर्दन पर घेर लेती है और इससे गुजरने वाली दो स्खलन नलिकाओं के साथ विलीन हो जाती है।
ठीक इस स्थिति और आस-पास के अंगों के साथ वर्णित संबंधों के कारण, बढ़े हुए प्रोस्टेट पेशाब, स्खलन या शौच के साथ समस्या पैदा कर सकते हैं।
सौम्य) बढ़े हुए प्रोस्टेट के साथ मेल खाता है, ट्यूमर संरचनाओं से जुड़ा नहीं है। इस स्थिति के मूल में, वास्तव में, एक सौम्य प्रसार है, इसलिए कैंसर नहीं है। जैसे, प्रोस्टेट की मात्रा में वृद्धि प्रोस्टेट कोशिकाओं की संख्या में वृद्धि के कारण होती है जो आसपास के ऊतकों को संकुचित करती हैं (विशेषकर प्रोस्टेट का स्तर) "प्रोस्टेटिक मूत्रमार्ग), उन्हें घुसपैठ किए बिना।
प्रोस्टेट एडेनोमा: समानार्थक शब्द और शब्दावली
प्रोस्टेट एडेनोमा को आमतौर पर सौम्य प्रोस्टेटिक हाइपरट्रॉफी (बीपीएच) या बढ़े हुए प्रोस्टेट के रूप में जाना जाता है। अधिक सही ढंग से, इस स्थिति को सौम्य प्रोस्टेटिक हाइपरप्लासिया के रूप में भी जाना जाता है, क्योंकि प्रोस्टेट का बढ़ना कोशिकाओं की संख्या में वृद्धि के कारण होता है जो इसे बनाते हैं। प्रोस्टेट। एक ही अंग।
यह प्रोस्टेट की परिधि से विकसित होता है)।सामान्य परिस्थितियों में, प्रोस्टेट का आकार और आकार आम तौर पर शाहबलूत के समान होता है, जिसका आधार ऊपर की ओर होता है (मूत्राशय की निचली सतह से जुड़ा होता है) और शीर्ष नीचे की ओर होता है। वर्षों से या कुछ विकृति की उपस्थिति, प्रोस्टेट बढ़ सकता है, फिर मात्रा में वृद्धि हो सकती है।
प्रोस्टेट एडेनोमा से पीड़ित लोगों में, उपचार के अभाव में, ग्रंथि अपने सामान्य आकार से दो या तीन गुना तक बढ़ सकती है।
प्रोस्टेट एडेनोमा का क्या कारण है?
प्रोस्टेट एडेनोमा के कारण अभी तक पूरी तरह से ज्ञात नहीं हैं, लेकिन अब यह स्थापित हो गया है कि विकृति विज्ञान के आधार पर उम्र बढ़ने के कुछ विशिष्ट परिवर्तन शामिल हैं।
वास्तव में, बढ़ती उम्र के साथ, प्रोस्टेट कोशिकाओं के सौम्य प्रसार को प्रोत्साहित करने वाले हार्मोनल विविधताओं और कई वृद्धि कारकों के जवाब में प्रोस्टेट अनायास अपनी स्थिरता और मात्रा को बदलने के लिए जाता है। उदाहरण के लिए, एस्ट्रोजन की थोड़ी मात्रा का निकलना और डायहाइड्रोटेस्टोस्टेरोन (या DHT, टेस्टोस्टेरोन का मेटाबोलाइट) में वृद्धि प्रोस्टेट एडेनोमा की शुरुआत का पक्ष लेती है।
जोखिम
प्रोस्टेट एडेनोमा एक बहुत बार-बार होने वाला परिवर्तन है, जो सामान्य उम्र बढ़ने की प्रक्रिया के साथ होता है, इसलिए यह मुख्य रूप से वृद्ध पुरुषों में पाया जाता है। विशेष रूप से, यह स्थिति 40 वर्ष की आयु के बाद विकसित होने लगती है और मुख्य रूप से 50 वर्ष की आयु के बाद प्रकट होती है।
प्रोस्टेट एडेनोमा की घटना बढ़ती उम्र के साथ आनुपातिक रूप से बढ़ जाती है, जीवन के आठवें दशक में उच्चतम स्तर तक पहुंच जाती है। अनुमान है, वास्तव में, 70 से 80 वर्ष के बीच यह रोग 80% पुरुष आबादी को प्रभावित करता है।
उम्र के अलावा, प्रोस्टेट एडेनोमा के लिए पूर्वगामी कारकों में शामिल हैं:
- परिचित;
- अन्य सहवर्ती रोग, जैसे मोटापा, हृदय रोग और मधुमेह;
- भौतिक निष्क्रियता।
ध्यान दें
प्रोस्टेट एडेनोमा में होने वाले एक चिड़चिड़ा और प्रतिरोधी प्रकार के मूत्र लक्षण मूत्राशय की समस्याओं, मूत्र पथ के संक्रमण या प्रोस्टेटाइटिस (प्रोस्टेट की सूजन) की उपस्थिति में भी हो सकते हैं। ये विकार बहुत अधिक गंभीर विकृति का संकेत भी हो सकते हैं। प्रोस्टेट कैंसर। इस कारण से, आपके मामले के लिए सबसे उपयुक्त परीक्षणों के लिए अपने डॉक्टर से संपर्क करना हमेशा उचित होता है।
प्रोस्टेट एडेनोमा: संभावित परिणाम
प्रोस्टेट एडेनोमा के संदर्भ में, मूत्रमार्ग का संकुचन और मूत्र प्रतिधारण मूत्र के सही प्रवाह के साथ समस्याओं के लिए जिम्मेदार हैं: रोगी को उन्हें बाहर निकालने और मूत्राशय को खाली करने में सक्षम होने के लिए पेट पर जोर देना चाहिए।
इस अधिक काम के कारण, मूत्राशय की दीवार धीरे-धीरे कमजोर हो जाती है और, समय के साथ, तीव्र मूत्र प्रतिधारण, या पेशाब करने में असमर्थता तक पहुंचना भी संभव है। "मूत्रमार्ग की लंबी रुकावट गुर्दे के कार्य से भी समझौता कर सकती है, जिससे एक अंग बन सकता है" असफलता"।
ध्यान! मूत्र प्रतिधारण एक "मूत्र संबंधी आपात स्थिति है, जिसके लिए मूत्राशय कैथेटर की नियुक्ति की आवश्यकता होती है।
विचार करने के लिए एक और जटिलता मूत्राशय का अधूरा खाली होना है, जो एक अवशिष्ट मूत्र के ठहराव को निर्धारित करता है जिसमें बैक्टीरिया किसी भी क्रिस्टलीय समुच्चय को फैला और व्यवस्थित कर सकता है। इस कारण से, प्रोस्टेट एडेनोमा मूत्र संक्रमण, प्रोस्टेटाइटिस, पायलोनेफ्राइटिस और पथरी के अधिक जोखिम को उजागर करता है, जो कि पोस्ट-वेडिंग अवशेषों में लवण के क्रिस्टलीकरण के कारण होता है।
चेतावनी के संकेत
प्रोस्टेट एडेनोमा के "संदर्भ" में, जिन अभिव्यक्तियों को कम करके आंका नहीं जाना चाहिए, जिससे शीघ्र चिकित्सा हस्तक्षेप की आवश्यकता हो, उनमें शामिल हैं:
- पेशाब करने में पूर्ण अक्षमता;
- दर्दनाक, तत्काल और बार-बार पेशाब करने की इच्छा, बुखार और ठंड लगना के साथ;
- मूत्र में रक्त;
- निचले पेट और मूत्र पथ में गंभीर परेशानी या दर्द।
प्रोस्टेट एडेनोमा के सही मूल्यांकन के लिए, कुछ विशिष्ट नैदानिक परीक्षण आवश्यक हैं, जिनमें शामिल हैं:
- मूत्र संस्कृति के साथ मूत्रालय;
- रक्त में पीएसए (प्रोस्टेट विशिष्ट प्रतिजन) की खुराक;
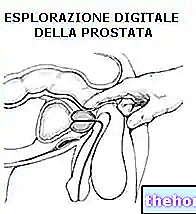
- प्रोस्टेट का डिजिटल रेक्टल एक्सप्लोरेशन (मलाशय के माध्यम से प्रोस्टेट का तालमेल)।
पीएसए का उपयोग इस संभावना का मूल्यांकन करने के लिए किया जाता है कि एक घातक ट्यूमर मौजूद है, जबकि रेक्टल परीक्षा ग्रंथि की मात्रा और स्थिरता के बारे में जानकारी प्रदान करती है। दूसरी ओर, यूरिनलिसिस, गुर्दे के कार्य को सत्यापित करने या उसकी उपस्थिति को बाहर करने की अनुमति देता है। मूत्र के संक्रमण, प्रोस्टेट एडेनोमा के समान लक्षण पैदा करने में सक्षम।
रोग की सीमा निर्धारित करने के लिए, रोगी को अधिक गहन परीक्षाओं के अधीन किया जा सकता है, जैसे:
- यूरोफ्लोमेट्री: मूत्र प्रवाह की गति और पेशाब के दौरान उत्सर्जित मूत्र की मात्रा को मापता है, इस प्रकार मूत्राशय को किसी भी तरह की क्षति के बारे में एक विचार प्रदान करता है;
- ट्रांस-रेक्टल प्रोस्टेटिक अल्ट्रासाउंड, उसके बाद बायोप्सी: यह एक घातक ट्यूमर की उपस्थिति की पुष्टि या बाहर करने की अनुमति देता है और प्रोस्टेट की सही मात्रा का मूल्यांकन करने के लिए एक उपयोगी उपकरण है, विशेष रूप से किसी भी सर्जिकल हस्तक्षेप के लिए महत्वपूर्ण है।
प्रोस्टेट एडेनोमा के उपचार के लिए दवाओं के उपयोग की प्रमुख समस्याएं संभावित दुष्प्रभावों से जुड़ी हैं। इनमें स्तंभन दोष, प्रतिगामी स्खलन और 5-अल्फा-रिडक्टेस अवरोधकों के लिए गाइनेकोमास्टिया शामिल हैं, जबकि हाइपोटेंशन, माइग्रेन, चक्कर आना, सिरदर्द और अस्टेनिया उपयोगकर्ताओं में आम हैं। अल्फा ब्लॉकर्स के मामले के आधार पर, रोगी के लक्षणों को नियंत्रित करने और प्रोस्टेट एडेनोमा की प्रगति को धीमा करने के लिए दवाएं पर्याप्त हो सकती हैं, लेकिन यह ध्यान दिया जाना चाहिए कि इनकी प्रभावशीलता "दीर्घकालिक उपयोग" के साथ कम हो जाती है।
5-अल्फा-रिडक्टेस इनहिबिटर के समान, मामूली प्रभावकारिता के साथ, कुछ फाइटोथेरेप्यूटिक दवाएं, जैसे कि सेरेनो रिपेंस और अफ्रीकी पिगियो अर्क भी कार्य करते हैं।
शल्य चिकित्सा
जब ड्रग थेरेपी अप्रभावी होती है, तो सर्जिकल थेरेपी का उपयोग किया जाता है। रोगी से गुजरने के लिए प्रक्रिया के प्रकार का चुनाव अनिवार्य रूप से प्रोस्टेट एडेनोमा के आकार पर आधारित होता है।
याद करने के लिए
विभिन्न सर्जिकल तकनीकों की उपयुक्तता या अन्यथा मुख्य रूप से प्रोस्टेट एडेनोमा की सीमा से प्रभावित होती है; सामान्य तौर पर, ग्रंथियों की मात्रा में जितनी अधिक वृद्धि होगी, ऑपरेशन उतना ही अधिक आक्रामक होगा।
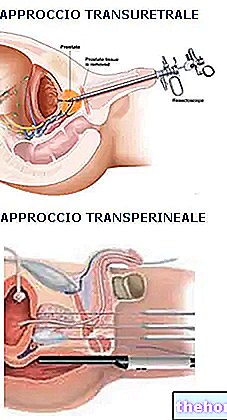
प्रोस्टेट एडेनोमा के उपचार के लिए सबसे अधिक इस्तेमाल की जाने वाली तकनीक ट्रांसयूरेथ्रल एंडोस्कोपिक रिसेक्शन (या टीयूआरपी) है। जैसा कि नाम से पता चलता है, यह एंडोस्कोपी द्वारा किए गए प्रोस्टेट की कमी है, यानी बिना चीरे के। व्यवहार में, एक विशेष उपकरण को मूत्र में पेश किया जाता है प्रोस्टेट एडेनोमा को काटने के लिए लिंग के माध्यम से नहर। इस तरह बढ़े हुए प्रोस्टेट के अंदरूनी हिस्से को हटाया जा सकता है।
यदि प्रोस्टेट का आकार अत्यधिक है, हालांकि, एक खुली सर्जरी के साथ आगे बढ़ना आवश्यक है, जिसे एडेनोनेक्टॉमी कहा जाता है। इस "ऑपरेशन में" ट्रांस-वेसिकल या रेट्रोप्यूबिक "त्वचा चीरा के माध्यम से पूरे प्रोस्टेट एडेनोमा को हटाना" शामिल है।
प्रोस्टेट के आंशिक या कुल सर्जिकल हटाने से रोगियों के लिए कुछ जटिलताएँ हो सकती हैं। इनमें से, जो आमतौर पर रोगियों को सबसे अधिक चिंतित करता है, वह है इरेक्टाइल डिसफंक्शन का खतरा। हालांकि, हाल के अध्ययनों के अनुसार इस जोखिम को उन रोगियों की तुलना में शून्य या उससे भी कम माना जाना चाहिए, जो सर्जरी नहीं कराना चाहते हैं। सर्जरी के बाद एक बहुत ही लगातार प्रतिकूल प्रभाव, इसके बजाय, प्रतिगामी स्खलन है; व्यवहार में, स्खलन के दौरान, वीर्य द्रव, मूत्रमार्ग से निकलने के बजाय, मूत्राशय में वापस बह जाता है, जिससे बांझपन होता है।
प्रोस्टेट एडेनोमा का इलाज करने के लिए, वैकल्पिक तकनीकों का सहारा लेना संभव है, कम आक्रामक, लेकिन अलग-अलग प्रभावशीलता। इन प्रक्रियाओं का उद्देश्य ग्रंथियों के ऊतकों के हिस्से को नुकसान पहुंचाए बिना नष्ट करना है। इस उद्देश्य के लिए, इस्तेमाल की जाने वाली विधि के आधार पर। , लेजर किरणें (HOLAP प्रक्रिया के अनुसार), रेडियो तरंगें (रेडियोफ्रीक्वेंसी या TUNA के साथ ट्रांसयूरेथ्रल एब्लेशन), माइक्रोवेव (जैसे TUMT या माइक्रोवेव के साथ ट्रांसयूरेथ्रल थर्मोथेरेपी) या रसायन सीधे प्रोस्टेट के अंदर केंद्रित होते हैं।