एंजियोएडेमा क्या है?
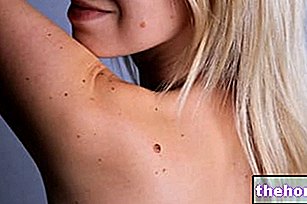
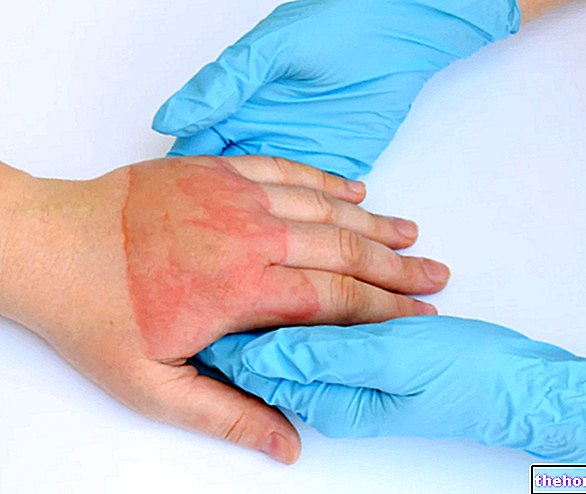
एंजियोएडेमा पित्ती के समान एक भड़काऊ त्वचा प्रतिक्रिया है जो त्वचा, श्लेष्मा और सबम्यूकोसल ऊतकों की सूजन के एक क्षेत्र की अचानक उपस्थिति की विशेषता है। एंजियोएडेमा के लक्षण शरीर के किसी भी हिस्से को प्रभावित कर सकते हैं, लेकिन सबसे अधिक प्रभावित क्षेत्र आंखें, होंठ, जीभ, गला, जननांग, हाथ और पैर हैं।

ज्यादातर मामलों में, प्रतिक्रिया हानिरहित होती है और उपचार के बिना भी कोई स्थायी निशान नहीं छोड़ती है। एकमात्र खतरा गले या जीभ की अंतिम भागीदारी में है, क्योंकि उनकी गंभीर सूजन तेजी से ग्रसनी रुकावट, सांस की तकलीफ और चेतना की हानि का कारण बन सकती है।
"अर्टिकेरिया" के साथ अंतर
एंजियोएडेमा और पित्ती एक ही रोग प्रक्रिया के परिणाम हैं, इसलिए वे कई मायनों में समान हैं:
- अक्सर, दोनों नैदानिक अभिव्यक्तियाँ सह-अस्तित्व में होती हैं और ओवरलैप होती हैं: पित्ती 40-85% मामलों में एंजियोएडेमा के साथ होती है, जबकि एंजियोएडेमा केवल 10% मामलों में पित्ती के बिना हो सकती है।
- पित्ती कम गंभीर होती है, जो त्वचा की केवल सतही परतों को प्रभावित करती है। दूसरी ओर, एंजियोएडेमा में गहरे चमड़े के नीचे के ऊतक शामिल होते हैं।
- पित्ती को डर्मिस के अच्छी तरह से परिभाषित क्षेत्रों में एक एरिथेमेटस और खुजली वाली प्रतिक्रिया की अस्थायी शुरुआत की विशेषता है (अधिक या कम लाल और उभरे हुए चक्कों की उपस्थिति)। दूसरी ओर, एंजियोएडेमा में, त्वचा एक सामान्य उपस्थिति को बरकरार रखती है, जो बिना किसी घाव के रह जाती है। इसके अलावा, यह बिना खुजली के भी हो सकता है।
पित्ती और एंजियोएडेमा के बीच मुख्य अंतर नीचे दी गई तालिका में दिखाए गए हैं:
कारण
उत्पत्ति के कारणों के आधार पर, एंजियोएडेमा को विभिन्न रूपों में वर्गीकृत किया जा सकता है: तीव्र एलर्जी, दवा-प्रेरित (गैर-एलर्जी), अज्ञातहेतुक, वंशानुगत और अधिग्रहित।
एलर्जी एंजियोएडेमा
सूजन एक तीव्र एलर्जी प्रतिक्रिया के कारण होती है, लगभग हमेशा पित्ती से जुड़ी होती है, जो एलर्जी के संपर्क में आने के 1-2 घंटे के भीतर होती है। कभी-कभी, यह एनाफिलेक्सिस के साथ होता है।
प्रतिक्रियाएं आत्म-सीमित होती हैं और 1-3 दिनों के भीतर कम हो जाती हैं, लेकिन बार-बार संपर्क या क्रॉस-रिएक्टिव पदार्थों के साथ बातचीत के मामले में फिर से उत्पन्न हो सकती हैं।
- खाद्य एलर्जी, विशेष रूप से पागल, शंख, दूध और अंडे के लिए; विशेष योजक युक्त खाद्य पदार्थों का अंतर्ग्रहण, जैसे टार्ट्राज़िन पीला या सोडियम ग्लूटामेट
- कुछ प्रकार की दवाएं, उदाहरण के लिए, पेनिसिलिन, एस्पिरिन, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी), सल्फोनामाइड्स और टीके;
- कंट्रास्ट मीडिया (इमेजिंग तकनीक);
- कीट के काटने, विशेष रूप से, ततैया और मधुमक्खी के डंक; सांप या जेलीफ़िश का डंक;
- प्राकृतिक रबर लेटेक्स, जैसे दस्ताने, कैथेटर, गुब्बारे और गर्भनिरोधक उपकरण।
गैर-एलर्जी दवा-प्रेरित प्रतिक्रिया
कुछ दवाएं साइड इफेक्ट के रूप में एंजियोएडेमा का कारण बन सकती हैं। शुरुआत दवा के पहले सेवन के कुछ दिनों या महीनों के बाद हो सकती है, प्रभाव के एक कैस्केड के कारण जो किनिन-कैलिकेरिन प्रणाली की सक्रियता, एराकिडोनिक एसिड के चयापचय और नाइट्रिक ऑक्साइड की पीढ़ी को प्रेरित करता है।
- उच्च रक्तचाप का इलाज करने के लिए उपयोग किए जाने वाले एंजियोटेंसिन-परिवर्तित एंजाइम अवरोधक (एसीई अवरोधक) आमतौर पर एंजियोएडेमा का मुख्य कारण होते हैं। दवा-प्रेरित रूप में से लगभग चार में से एक एसीई अवरोधक लेने के पहले महीने के दौरान होता है। शेष मामले कई महीनों या यहां तक कि विकसित होते हैं उपचार शुरू करने के वर्षों बाद।
- बुप्रोपियन;
- टीके;
- चयनात्मक सेरोटोनिन रीपटेक इनहिबिटर (SSRIs);
- चयनात्मक COX-2 अवरोधक;
- गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी), जैसे कि इबुप्रोफेन;
- एंजियोटेंसिन II रिसेप्टर विरोधी (एआरबी);
- स्टेटिन;
- प्रोटॉन पंप अवरोधक (पीपीआई)।
अज्ञातहेतुक वाहिकाशोफ
कुछ मामलों में, एंजियोएडेमा का कोई ज्ञात अंतर्निहित कारण नहीं है, हालांकि कुछ कारक लक्षणों को ट्रिगर कर सकते हैं। अज्ञातहेतुक रूप अक्सर पुराना और आवर्तक होता है और आमतौर पर पित्ती के साथ होता है। कुछ लोगों में, जहां स्थिति बिना किसी स्पष्ट कारण के वर्षों तक बनी रहती है, वहां एक अंतर्निहित ऑटोइम्यून प्रक्रिया हो सकती है।
- ज्यादातर मामलों में, एंजियोएडेमा का कारण अज्ञात है;
- कुछ विशेष उत्तेजनाएं अज्ञातहेतुक वाहिकाशोफ को प्रेरित कर सकती हैं, जैसे: तनाव, संक्रमण, शराब, कैफीन, मसालेदार भोजन, अत्यधिक तापमान (उदाहरण: गर्म स्नान या शॉवर) और तंग कपड़े पहनना। जब भी संभव हो इन ट्रिगर से बचने से लक्षणों में सुधार हो सकता है;
- हाल के शोध से संकेत मिलता है कि इडियोपैथिक एंजियोएडेमा के 30-50% मामले कुछ प्रकार के ऑटोइम्यून विकारों से जुड़े हो सकते हैं, जिसमें सिस्टमिक ल्यूपस एरिथेमेटोसस भी शामिल है।
वंशानुगत वाहिकाशोफ
ऑटोसोमल प्रमुख वंशानुगत रोग।वंशानुगत वाहिकाशोफ एक सेरीन प्रोटीज अवरोधक (C1 अवरोधक या C1-INH) के निम्न स्तर की विशेषता है, जो रक्त वाहिकाओं को स्थिर रखने में मदद करता है और ऊतकों में द्रव के रिसाव को नियंत्रित करता है। C1 अवरोधक की घटी हुई गतिविधि से कैलिकेरिन की अधिकता हो जाती है, जो , बदले में, एक शक्तिशाली वासोडिलेटर, ब्रैडीकाइनिन का उत्पादन करता है।
- वंशानुगत वाहिकाशोफ एक बहुत ही दुर्लभ लेकिन गंभीर आनुवंशिक रोग है;
- यह स्थिति आमतौर पर काफी युवा रोगियों में होती है (बचपन के बजाय किशोरावस्था में);
- वंशानुगत वाहिकाशोफ आमतौर पर पित्ती के साथ नहीं होता है; यह चेहरे, हाथ, पैर, हाथ, पैर, जननांग, पाचन तंत्र और वायुमार्ग की अचानक, गंभीर, तेजी से शुरू होने वाली सूजन का कारण बन सकता है। पेट में ऐंठन, मतली और उल्टी परिणाम हैं "पाचन तंत्र की भागीदारी, जबकि सांस लेने में कठिनाई सूजन के कारण होती है जो वायुमार्ग को बाधित करती है। शायद ही कभी, मूत्र प्रतिधारण हो सकता है।
- वंशानुगत एंजियोएडेमा बिना किसी उकसावे के हो सकता है या स्थानीय आघात, व्यायाम, भावनात्मक तनाव, शराब और हार्मोनल परिवर्तन सहित कारकों से प्रेरित हो सकता है। एडिमा धीरे-धीरे फैलती है और 3-4 दिनों तक रह सकती है।
- 3 प्रकार: टाइप I और II - गुणसूत्र 11 पर C1NH (SERPING1) जीन का उत्परिवर्तन, जो सर्पिन प्रोटीन अवरोधक के लिए कोड है; टाइप III - गुणसूत्र 12 पर जीन का उत्परिवर्तन, जो जमावट कारक XII के लिए कोड है।
- टाइप I: C1INH स्तरों में कमी; टाइप II: सामान्य स्तर, लेकिन कम C1INH फ़ंक्शन; टाइप III: C1INH में कोई पता लगाने योग्य विसंगति नहीं है, मुख्य रूप से महिला सेक्स (X-लिंक्ड डोमिनेंट) को प्रभावित करती है।
C1 अवरोधक की अधिग्रहित कमी
- C1-INH की कमी जीवन के दौरान हासिल की जा सकती है (न केवल आनुवंशिक रूप से विरासत में मिली)। यह लिम्फोमा वाले लोगों में और कुछ प्रकार के ऑटोइम्यून रोगों जैसे कि सिस्टमिक ल्यूपस एरिथेमेटोसस में संभव है।
एंजियोएडेमा का कारण जो भी हो, अंतर्निहित रोग प्रक्रिया सभी मामलों में समान होती है: सूजन छोटी रक्त वाहिकाओं की दीवारों से तरल पदार्थ के नुकसान का परिणाम है जो चमड़े के नीचे के ऊतकों की आपूर्ति करती है।
त्वचा में हिस्टामाइन और अन्य भड़काऊ रासायनिक मध्यस्थ निकलते हैं जो लालिमा, खुजली और सूजन का कारण बनते हैं। डर्मिस या म्यूकोसा की मस्त कोशिकाएं विभिन्न घटनाओं में शामिल होती हैं। मस्त सेल डिग्रेन्यूलेशन प्राथमिक वासोएक्टिव मध्यस्थों जैसे हिस्टामाइन, ब्रैडीकिनिन और अन्य किनिन को मुक्त करता है; बाद में, माध्यमिक मध्यस्थों को छोड़ दिया जाता है, जैसे कि ल्यूकोट्रिएन्स और प्रोस्टाग्लैंडिन, जो सतही ऊतकों में संवहनी पारगम्यता और द्रव रिसाव में वृद्धि के साथ, प्रारंभिक और देर से भड़काऊ प्रतिक्रियाओं दोनों में योगदान करते हैं। इन भड़काऊ मध्यस्थों की रिहाई में शामिल ट्रिगरिंग कारक और तंत्र हमें विभिन्न प्रकार के एंजियोएडेमा को परिभाषित करने की अनुमति देते हैं।
लक्षण
एंजियोएडेमा के नैदानिक लक्षण विभिन्न रूपों के बीच थोड़े भिन्न हो सकते हैं, लेकिन सामान्य तौर पर निम्नलिखित अभिव्यक्तियाँ दिखाई देती हैं:
- स्थानीय सूजन, आमतौर पर पेरिऑर्बिटल क्षेत्र, होंठ, जीभ, ऑरोफरीनक्स और जननांग शामिल होते हैं
- त्वचा सामान्य दिखाई दे सकती है, अर्थात बिना पित्ती या अन्य चकत्ते के;
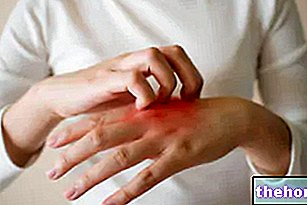
- दर्द, गर्मी, खुजली, झुनझुनी या प्रभावित क्षेत्रों में जलन;
अन्य लक्षणों में शामिल हो सकते हैं:
- जठरांत्र संबंधी मार्ग के श्लेष्म झिल्ली की सूजन के कारण पेट में दर्द, मतली, उल्टी, ऐंठन और दस्त के साथ;
- मूत्राशय या मूत्रमार्ग की सूजन, जिससे पेशाब करने में कठिनाई हो सकती है;
- गंभीर मामलों में, गले और/या जीभ में सूजन के कारण सांस लेने और निगलने में कठिनाई हो सकती है।
निदान
एंजियोएडेमा का निदान अपेक्षाकृत सरल है। इसकी विशिष्ट उपस्थिति के कारण, एक चिकित्सक को एक साधारण शारीरिक परीक्षण और एक विस्तृत चिकित्सा इतिहास के बाद इसे पहचानने में सक्षम होना चाहिए।
एंजियोएडेमा के प्रकार को ठीक से परिभाषित करने के लिए आगे के परीक्षण, जैसे रक्त परीक्षण की आवश्यकता हो सकती है। किसी भी एलर्जी (एलर्जी एंजियोएडेमा) की पहचान करने के लिए चुभन परीक्षण किया जा सकता है। सी 1-आईएनएच जीन द्वारा नियंत्रित प्रोटीन के स्तर की जांच करने के लिए वंशानुगत एंजियोएडेमा का निदान रक्त परीक्षण के साथ किया जा सकता है: एक बहुत ही निम्न स्तर रोग की पुष्टि करता है। वंशानुगत एंजियोएडेमा का निदान और प्रबंधन अत्यधिक विशिष्ट है और नैदानिक विशेषज्ञ द्वारा किया जाना चाहिए प्रतिरक्षा विज्ञान। एंजियोएडेमा अन्य चिकित्सा समस्याओं से जुड़ा हो सकता है, जैसे कि लोहे की कमी, जिगर की बीमारी, और थायराइड की समस्याएं, जिनकी जांच डॉक्टर साधारण रक्त परीक्षण (इन स्थितियों की उपस्थिति की जांच या इनकार करने के लिए उपयोगी) के साथ करेंगे। अज्ञातहेतुक की पुष्टि आमतौर पर एक प्रक्रिया द्वारा की जाती है "बहिष्करण निदान" के रूप में जाना जाता है; व्यवहार में, निदान की पुष्टि तभी होती है जब विभिन्न जांचों ने समान अभिव्यक्तियों के साथ किसी अन्य बीमारी या स्थिति को खारिज कर दिया हो।
इलाज
एंजियोएडेमा का उपचार स्थिति की गंभीरता पर निर्भर करता है। ऐसे मामलों में जहां श्वसन पथ शामिल है, पहली प्राथमिकता यह सुनिश्चित करना है कि वायुमार्ग खुला है। मरीजों को आपातकालीन अस्पताल देखभाल की आवश्यकता हो सकती है और इंटुबैषेण की आवश्यकता हो सकती है।
कई मामलों में, सूजन स्वयं सीमित होती है और कुछ घंटों या दिनों के बाद अपने आप ठीक हो जाती है। इस बीच, हल्के लक्षणों से राहत पाने के लिए, आप इन उपायों को आजमा सकते हैं:
- विशिष्ट ट्रिगरिंग उत्तेजनाओं को हटा दें;
- एक ठंडा (लेकिन बहुत ज्यादा नहीं) शॉवर लें या प्रभावित क्षेत्र पर एक ठंडा सेक लगाएं;
- ढीले कपड़े पहनें;
- प्रभावित क्षेत्र को रगड़ने या खरोंचने से बचें;
- खुजली से राहत पाने के लिए एंटीहिस्टामाइन लें।
गंभीर मामलों में, यदि सूजन, खुजली या दर्द लगातार बना रहता है, तो निम्नलिखित दवाओं का संकेत दिया जा सकता है:
- मौखिक या अंतःशिरा कॉर्टिकोस्टेरॉइड्स;
- मुंह से या इंजेक्शन द्वारा एंटीथिस्टेमाइंस;
- एड्रेनालाईन (एपिनेफ्रिन) के इंजेक्शन।
एंजियोएडेमा के उपचार का लक्ष्य सामान्य गतिविधियों (उदाहरण के लिए, काम या रात्रि विश्राम) को सुनिश्चित करने में सक्षम लक्षणों को सहनीय स्तर तक कम करना है।
क्रोनिक ऑटोइम्यून या इडियोपैथिक पित्ती से जुड़े एंजियोएडेमा का इलाज करना अक्सर मुश्किल होता है और दवा की प्रतिक्रिया परिवर्तनशील होती है। आम तौर पर, निम्नलिखित उपचार चरणों की सिफारिश की जाती है, जहां प्रत्येक चरण को पिछले एक में जोड़ा जाता है, अगर यह अपर्याप्त प्रतिक्रिया उत्पन्न नहीं करता है:
- चरण 1: गैर-sedating एंटीथिस्टेमाइंस, उदाहरण के लिए cetirizine;
- चरण 2: शामक एंटीथिस्टेमाइंस, उदाहरण के लिए, डिपेनहाइड्रामाइन;
- चरण 3:
- ए) मौखिक कॉर्टिकोस्टेरॉइड्स, उदाहरण के लिए, प्रेडनिसोन;
- बी) इम्यूनोसप्रेसेन्ट्स, उदाहरण के लिए साइक्लोस्पोरिन और मेथोट्रेक्सेट।