सक्रिय तत्व: गेस्टोडीन, एथिनिल एस्ट्राडियोल
एरियाना 60 माइक्रोग्राम / 15 माइक्रोग्राम, फिल्म-लेपित टैबलेट
Arianna - गर्भनिरोधक गोली का उपयोग क्यों किया जाता है? ये किसके लिये है?
- एरियाना एक मौखिक गर्भनिरोधक गोली है, जिसका उपयोग गर्भावस्था को रोकने के लिए किया जाता है।
- 24 पीली पीली गोलियों में से प्रत्येक में दो अलग-अलग महिला हार्मोन, जेस्टोडीन और एथिनिल एस्ट्राडियोल की थोड़ी मात्रा होती है।
- 4 सफेद गोलियों में सक्रिय पदार्थ नहीं होते हैं और उन्हें "प्लेसबो टैबलेट" कहा जाता है।
- गर्भनिरोधक गोलियां जिनमें दो हार्मोन होते हैं, "संयोजन" गोलियां कहलाती हैं।
अंतर्विरोध जब Arianna - गर्भनिरोधक गोली का उपयोग नहीं किया जाना चाहिए
यदि आपके पास नीचे सूचीबद्ध शर्तों में से कोई भी है तो एरियाना का प्रयोग न करें। यदि आपके पास नीचे सूचीबद्ध शर्तों में से कोई भी है, तो कृपया अपने डॉक्टर से संपर्क करें। आपका डॉक्टर आपके साथ अन्य जन्म नियंत्रण विधियों पर चर्चा करेगा जो आपके लिए अधिक उपयुक्त हो सकती हैं।
- यदि आपको सक्रिय पदार्थों (जेस्टोडीन या एथिनिल एस्ट्राडियोल) में से किसी एक या इस दवा के अन्य अवयवों से एलर्जी (अतिसंवेदनशीलता) है (अनुभाग 6 में सहायक पदार्थों की सूची दी गई है)।
- यदि आपके पास पैर की रक्त वाहिका (गहरी शिरा घनास्त्रता, डीवीटी), फेफड़े (फुफ्फुसीय अन्त: शल्यता, पीई) या अन्य अंगों में रक्त का थक्का है (या कभी हुआ है);
- यदि आप जानते हैं कि आपको कोई विकार है जो रक्त के थक्के को प्रभावित करता है, जैसे कि प्रोटीन सी की कमी, प्रोटीन एस की कमी, एंटीथ्रोम्बिन-III की कमी, कारक वी लीडेन या एंटीफॉस्फोलिपिड एंटीबॉडी;
- यदि आपका "ऑपरेशन" होने वाला है या यदि आप लंबे समय तक लेटे रहने वाले हैं (अनुभाग "रक्त के थक्के" देखें);
- अगर आपको कभी दिल का दौरा या स्ट्रोक हुआ हो;
- यदि आपके पास एनजाइना पेक्टोरिस (एक ऐसी स्थिति है जो गंभीर सीने में दर्द का कारण बनती है और दिल के दौरे का पहला संकेत हो सकती है) या क्षणिक इस्केमिक अटैक (टीआईए - अस्थायी स्ट्रोक लक्षण);
- यदि आपको निम्न में से कोई भी बीमारी है, जिससे धमनियों में थक्का जमने का खतरा बढ़ सकता है:
- रक्त वाहिका की चोट के साथ गंभीर मधुमेह
- बहुत उच्च रक्तचाप
- रक्त में वसा (कोलेस्ट्रॉल या ट्राइग्लिसराइड्स) का बहुत उच्च स्तर
- यदि आपके पास एक प्रकार का माइग्रेन है (या कभी हुआ है) जिसे "माइग्रेन विद ऑरा" कहा जाता है;
- यदि आपको हृदय या रक्त वाहिका रोग है (या कभी हुआ है), विशेष रूप से: - एक हृदय ताल या हृदय वाल्व विकार; - हृदय (कोरोनरी) की कुछ रक्त वाहिकाओं का रोग।
- यदि आपके पास एक सौम्य ट्यूमर है (या कभी हुआ है) (जिसे फोकल नोडुलर हाइपरप्लासिया या हेपेटिक एडेनोमा कहा जाता है) या यकृत की खराबी या यदि आपको हाल ही में यकृत की बीमारी हुई है। इन मामलों में, आपका डॉक्टर आपको तब तक गोलियां लेने से रोकने के लिए कहेगा जब तक कि आपका लीवर सामान्य रूप से काम न करे।
- यदि आपको अज्ञात कारण से योनि से रक्तस्राव होता है।
- यदि आपको स्तन कैंसर या गर्भ का कैंसर है या ऐसा कैंसर है जो महिला सेक्स हार्मोन के प्रति संवेदनशील है, या यदि आपको संदेह है कि आपको इनमें से कोई कैंसर है।
उपयोग के लिए सावधानियां एरियाना - गर्भनिरोधक गोली लेने से पहले आपको क्या जानना चाहिए
सामान्य नोट्स
एमआईए का उपयोग शुरू करने से पहले आपको खंड 2 में रक्त के थक्कों की जानकारी पढ़नी चाहिए। यह विशेष रूप से महत्वपूर्ण है कि आप रक्त के थक्के के लक्षणों को पढ़ें (खंड 2 "रक्त के थक्के" देखें)। एरियाना लेना शुरू करने से पहले, आपका डॉक्टर आपसे आपके व्यक्तिगत और पारिवारिक चिकित्सा इतिहास के बारे में कुछ प्रश्न पूछेगा। आपका डॉक्टर आपके रक्तचाप को भी मापेगा और आपकी व्यक्तिगत स्थिति के आधार पर अन्य परीक्षण भी कर सकता है। यह पत्रक विभिन्न स्थितियों का वर्णन करता है जिनके लिए ARIANNA के निलंबन की आवश्यकता होती है या जिसमें ARIANNA की विश्वसनीयता कम हो सकती है। ऐसी स्थितियों में संभोग से दूर रहना या अन्य गैर-हार्मोनल गर्भनिरोधक उपायों को अपनाना आवश्यक है, जैसे कि कंडोम का उपयोग या अन्य। बाधा तरीके। ताल या बेसल तापमान विधि का प्रयोग न करें। वास्तव में, ये तरीके अविश्वसनीय हो सकते हैं, क्योंकि ARIANNA शरीर के तापमान और ग्रीवा बलगम में मासिक परिवर्तन को बदल देता है।
अरियाना, सभी हार्मोनल गर्भ निरोधकों की तरह, एचआईवी संक्रमण (एड्स) या अन्य यौन संचारित रोगों से रक्षा नहीं करती है।
कौन सी दवाएं या खाद्य पदार्थ Arianna के प्रभाव को बदल सकते हैं - गर्भनिरोधक गोली
हमेशा अपने डॉक्टर को बताएं कि आप पहले से कौन सी दवाएं या हर्बल उत्पाद ले रहे हैं, जिसमें बिना प्रिस्क्रिप्शन के खरीदी गई दवाएं भी शामिल हैं।
किसी अन्य डॉक्टर या दंत चिकित्सक को भी बताएं जो दवा निर्धारित करता है (या फार्मासिस्ट जो इसे आपको बेचता है) कि आप एरियाना का उपयोग कर रहे हैं।
वे आपको बता सकते हैं कि क्या आपको अतिरिक्त गर्भनिरोधक सावधानियों (जैसे कंडोम) का उपयोग करने की आवश्यकता है और यदि हां, तो कितने समय तक।
कुछ दवाएं गर्भावस्था को रोकने में अरियाना की प्रभावशीलता को कम कर सकती हैं या अप्रत्याशित रक्तस्राव का कारण बन सकती हैं।
- इलाज के लिए इस्तेमाल की जाने वाली दवाएं:
- एचआईवी संक्रमण (रटनवीर)
- मिर्गी (जैसे फेनोबार्बिटल, फ़िनाइटोइन, प्राइमिडोन, कार्बामाज़ेपिन या टोपिरामेट)
- कुछ संक्रमण (जैसे रिफैब्यूटिन, रिफैम्पिसिन, ग्रिसोफुलविन, एम्पीसिलीन, या टेट्रासाइक्लिन)
- नींद की गड़बड़ी (मोडाफिनिल)
- सेंट जॉन पौधा से बना उपाय, जो कुछ प्रकार के अवसाद के इलाज के लिए प्रयोग किया जाता है।
ट्रोलैंडोमाइसिन, COCs के साथ सहवर्ती रूप से दिया जाता है, इंट्राहेपेटिक कोलेस्टेसिस (यकृत में पित्त की अवधारण) के जोखिम को बढ़ा सकता है।
कोई भी दवा लेने से पहले अपने डॉक्टर या फार्मासिस्ट से सलाह लें।
गर्भावस्था
यदि आप गर्भवती हैं, तो आपके डॉक्टर के पास गर्भनिरोधक निर्धारित करने का कोई कारण नहीं है। अगर आपको पता चलता है कि एरियाना लेते समय आप गर्भवती हैं, तो इस गोली को लेना बंद कर दें और अपने डॉक्टर से सलाह लें। यदि आप गर्भवती होने की योजना बना रही हैं, तो अपने डॉक्टर को बताएं। कोई भी दवा लेने से पहले अपने डॉक्टर या फार्मासिस्ट से सलाह लें।
खाने का समय
यदि आप स्तनपान करा रही हैं तो एरियाना का उपयोग करने की अनुशंसा नहीं की जाती है।
यदि आप स्तनपान कराना चाहती हैं, तो आपका डॉक्टर गर्भनिरोधक के उपयुक्त रूप की सिफारिश करेगा।
कोई भी दवा लेने से पहले अपने डॉक्टर या फार्मासिस्ट से सलाह लें।
अरियाना की कुछ सामग्रियों के बारे में महत्वपूर्ण जानकारी
एरियाना में लैक्टोज होता है। यदि आप कुछ शर्करा के प्रति असहिष्णुता से पीड़ित हैं, तो अरियाना लेने से पहले अपने चिकित्सक से परामर्श करें।
चेतावनियाँ यह जानना महत्वपूर्ण है कि:
आपको डॉक्टर को कब देखना चाहिए?
तुरंत डॉक्टर से संपर्क करें
- यदि आपको रक्त के थक्के के संभावित लक्षण दिखाई देते हैं जो यह संकेत दे सकते हैं कि आप पैर में रक्त के थक्के (डीप वेन थ्रॉम्बोसिस), फेफड़े में रक्त के थक्के (फुफ्फुसीय अन्त: शल्यता), दिल का दौरा या स्ट्रोक (नीचे अनुभाग देखें) से पीड़ित हैं। "रक्त के थक्के")।
इन गंभीर दुष्प्रभावों के लक्षणों के विवरण के लिए "रक्त के थक्के को कैसे पहचानें" अनुभाग पर जाएँ।
कुछ स्थितियों में अरियाना या अन्य संयुक्त हार्मोनल गर्भ निरोधकों के उपयोग पर विशेष ध्यान देना आवश्यक है और नियमित चिकित्सा परीक्षाओं से गुजरना आवश्यक हो सकता है।
अपने डॉक्टर को बताएं कि क्या निम्न में से कोई भी आप पर लागू होता है।
यदि आप एरियाना का उपयोग करते समय यह स्थिति प्रकट होती है या खराब हो जाती है तो आपको अपने डॉक्टर को सूचित करना चाहिए।
- यदि आपके रक्त परीक्षणों से पता चला है कि आपके पास उच्च स्तर की चीनी, उच्च स्तर का कोलेस्ट्रॉल या उच्च स्तर का प्रोलैक्टिन (हार्मोन जो दूध उत्पादन को उत्तेजित करता है);
- यदि आप मोटे हैं;
- यदि आपको सौम्य स्तन कैंसर है या कोई करीबी रिश्तेदार जिसे स्तन कैंसर हुआ है;
- यदि आपको गर्भाशय रोग (गर्भाशय डिस्ट्रोफी) है;
- यदि आपको क्रोहन रोग या अल्सरेटिव कोलाइटिस (पुरानी सूजन आंत्र रोग) है;
- यदि आपके पास सिस्टमिक ल्यूपस एरिथेमैटोसस (एसएलई, एक बीमारी जो प्राकृतिक रक्षा प्रणाली को प्रभावित करती है);
- यदि आपके पास हेमोलिटिक यूरीमिक सिंड्रोम है (पति, एक रक्त के थक्के विकार जो गुर्दे की विफलता का कारण बनता है);
- यदि आपको सिकल सेल एनीमिया है (लाल रक्त कोशिकाओं की विरासत में मिली बीमारी);
- यदि आपके रक्त में वसा का उच्च स्तर (हाइपरट्रिग्लिसराइडिमिया) या "इस स्थिति का सकारात्मक पारिवारिक इतिहास" है।
- यदि आपका "ऑपरेशन" होने वाला है या यदि आप लंबे समय तक लेटे रहने वाले हैं (देखें खंड 2 "रक्त के थक्के");
- यदि आपने अभी जन्म दिया है, तो आपके रक्त के थक्कों के विकसित होने का जोखिम अधिक है। अपने डॉक्टर से पूछें कि बच्चा होने के कितने समय बाद आप एरियाना लेना शुरू कर सकते हैं;
- यदि आपके पास "त्वचा के नीचे नसों की सूजन (सतही थ्रोम्बोफ्लिबिटिस) है;
- यदि आपके पास वैरिकाज़ नसें हैं।
- यदि आप या कोई करीबी रिश्तेदार (माता-पिता, दादा-दादी, भाई, बहन) कभी भी रक्त के थक्कों (पैरों, फेफड़ों या अन्य जगहों पर; दिल का दौरा; स्ट्रोक) विकसित करने की प्रवृत्ति के साथ एक बीमारी से पीड़ित हैं;
- यदि आप मिर्गी से पीड़ित हैं ("अन्य दवाएं लेना" भी देखें);
- यदि आप माइग्रेन से पीड़ित हैं;
- यदि आपको ओटोस्क्लेरोसिस नामक बीमारी के कारण बहरापन है;
- यदि आप अस्थमा से पीड़ित हैं;
- यदि गर्भावस्था के दौरान, या किसी अन्य गर्भनिरोधक गोली का उपयोग करते समय, आपको त्वचा रोग हो गया है जिसके कारण खुजली, लाल धब्बे और छाले (हर्पीज जेस्टेशनिस) होते हैं;
- यदि गर्भावस्था के दौरान या किसी अन्य गर्भनिरोधक गोली का उपयोग करते समय आपके चेहरे पर कभी धब्बे (क्लोस्मा) रहे हों। इस मामले में, एरियाना का उपयोग करते समय सूर्य के प्रकाश के सीधे संपर्क से बचें;
- यदि आप पित्त पथरी से पीड़ित हैं;
- अगर आपको दिल, लीवर या किडनी की बीमारी है;
- यदि आप अवसाद से पीड़ित हैं;
- यदि आपको उच्च रक्तचाप है;
- यदि आप 'कोरिया' नामक बीमारी से पीड़ित हैं, जिसमें अनैच्छिक, अनियमित और अचानक हलचल होती है।
यदि आपके पास वंशानुगत एंजियोएडेमा है, तो एस्ट्रोजन युक्त उत्पाद एंजियोएडेमा के लक्षणों को प्रेरित या खराब कर सकते हैं। यदि आप एंजियोएडेमा के लक्षणों का अनुभव करते हैं, जैसे कि चेहरे, जीभ और / या ग्रसनी की सूजन और / या निगलने में कठिनाई, तो आपको तुरंत अपने डॉक्टर को देखना चाहिए। सांस लेने में कठिनाई के साथ पित्ती।
यदि आपके पास एरियाना के उपयोग के बारे में कोई प्रश्न हैं तो सलाह के लिए अपने डॉक्टर या फार्मासिस्ट से पूछने में संकोच न करें।
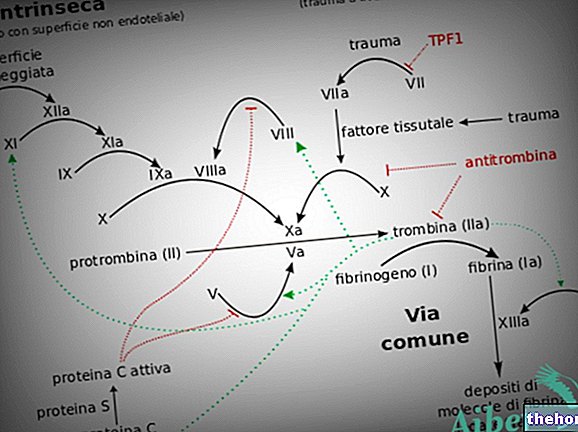
रक्त के थक्के
अरियाना जैसे संयुक्त हार्मोनल गर्भनिरोधक का उपयोग न करने की तुलना में रक्त के थक्के के विकास के आपके जोखिम को बढ़ाता है।
दुर्लभ मामलों में, रक्त का थक्का रक्त वाहिकाओं को अवरुद्ध कर सकता है और गंभीर समस्याएं पैदा कर सकता है।
रक्त के थक्के विकसित हो सकते हैं
- नसों में (जिसे "शिरापरक घनास्त्रता", "शिरापरक थ्रोम्बेम्बोलिज्म" या वीटीई कहा जाता है)
- धमनियों में ('धमनी थ्रोम्बिसिस', 'धमनी थ्रोम्बेम्बोलिज्म' या एटीई के रूप में जाना जाता है)।
रक्त के थक्कों से रिकवरी हमेशा पूरी नहीं होती है। शायद ही कभी, लंबे समय तक चलने वाले गंभीर प्रभाव हो सकते हैं या बहुत कम ही, वे घातक हो सकते हैं।
यह याद रखना महत्वपूर्ण है कि अरियाना से जुड़े हानिकारक रक्त के थक्के का समग्र जोखिम कम है।
खून के थक्के को कैसे पहचानें
यदि आपको निम्न में से कोई भी लक्षण या लक्षण दिखाई दें तो तुरंत डॉक्टर से मिलें।
- एक पैर या पैर या पैर में नस के साथ सूजन, खासकर जब इसके साथ:
- पैर में दर्द या कोमलता जो केवल खड़े होने या चलने पर ही महसूस हो सकती है
- प्रभावित पैर में गर्मी की अनुभूति बढ़ जाना
- पैर की त्वचा के रंग में परिवर्तन, जैसे पीला, लाल या नीला पड़ जाना
- सांस की अचानक और अस्पष्टीकृत कमी या तेजी से सांस लेना;
- बिना किसी स्पष्ट कारण के अचानक खाँसी, जिससे रक्त का उत्सर्जन हो सकता है;
- तेज सीने में दर्द जो गहरी सांस लेने के साथ बढ़ सकता है;
- गंभीर प्रकाश सिरदर्द या चक्कर आना;
- तेज या अनियमित दिल की धड़कन;
- पेट में तेज दर्द।
- दृष्टि की तत्काल हानि या
- दृष्टि का दर्द रहित धुंधलापन जो दृष्टि हानि में प्रगति कर सकता है
- सीने में दर्द, बेचैनी, दबाव या भारीपन की भावना
- छाती, हाथ या ब्रेस्टबोन के नीचे निचोड़ने या परिपूर्णता की अनुभूति;
- परिपूर्णता, अपच या घुटन की भावना;
- पीठ, जबड़े, गले, हाथ और पेट तक विकीर्ण होने वाली ऊपरी शरीर की परेशानी;
- पसीना, मतली, उल्टी या चक्कर आना;
- अत्यधिक कमजोरी, चिंता, या सांस की तकलीफ;
- तेज़ या अनियमित दिल की धड़कन
- चेहरे, हाथ या पैर की अचानक सुन्नता या कमजोरी, विशेष रूप से शरीर के एक तरफ;
- अचानक भ्रम, बोलने या समझने में कठिनाई;
- एक या दोनों आँखों में देखने में अचानक कठिनाई;
- चलने में अचानक कठिनाई, चक्कर आना, संतुलन या समन्वय की हानि;
- बिना किसी ज्ञात कारण के अचानक, गंभीर या लंबे समय तक माइग्रेन;
- दौरे के साथ या बिना चेतना की हानि या बेहोशी।
- एक छोर की सूजन और हल्का नीला मलिनकिरण;
- गंभीर पेट दर्द (तीव्र पेट)
एक नस में खून के थक्के
अगर नस में खून का थक्का बन जाए तो क्या हो सकता है?
- संयुक्त हार्मोनल गर्भ निरोधकों के उपयोग को नसों (शिरापरक घनास्त्रता) में रक्त के थक्कों के बढ़ते जोखिम से जोड़ा गया है। हालांकि, ये दुष्प्रभाव दुर्लभ हैं। ज्यादातर मामलों में वे एक संयुक्त हार्मोनल गर्भनिरोधक का उपयोग करने के पहले वर्ष में होते हैं।
- यदि पैर या पैर की नस में रक्त का थक्का बनता है, तो यह डीप वेन थ्रॉम्बोसिस (DVT) का कारण बन सकता है।
- यदि रक्त का थक्का पैर से निकलकर फेफड़ों में जमा हो जाता है, तो यह "फुफ्फुसीय अन्त: शल्यता" का कारण बन सकता है।
- बहुत कम ही, किसी अन्य अंग जैसे आंख (रेटिनल वेन थ्रॉम्बोसिस) में थक्का बन सकता है।
शिरा में रक्त का थक्का बनने का जोखिम सबसे अधिक कब होता है?
पहली बार एक संयुक्त हार्मोनल गर्भनिरोधक लेने के पहले वर्ष के दौरान शिरा में रक्त का थक्का विकसित होने का जोखिम सबसे अधिक होता है। यदि आप 4 या अधिक सप्ताह के ब्रेक के बाद एक संयुक्त हार्मोनल गर्भनिरोधक (एक ही दवा या एक अलग दवा) लेना फिर से शुरू करते हैं तो जोखिम और भी अधिक हो सकता है।
पहले वर्ष के बाद, जोखिम कम हो जाता है, लेकिन यदि आप एक संयुक्त हार्मोनल गर्भनिरोधक का उपयोग नहीं कर रहे थे, तो यह हमेशा थोड़ा अधिक होता है।
जब आप एरियाना लेना बंद कर देते हैं, तो रक्त का थक्का बनने का जोखिम कुछ ही हफ्तों में सामान्य हो जाता है।
रक्त का थक्का विकसित होने का खतरा क्या है?
जोखिम वीटीई के आपके प्राकृतिक जोखिम और आपके द्वारा लिए जा रहे संयुक्त हार्मोनल गर्भनिरोधक के प्रकार पर निर्भर करता है। ARIANNA के साथ पैर या फेफड़े (DVT या PE) में रक्त का थक्का बनने का समग्र जोखिम कम होता है।
- १०,००० महिलाओं में से जो किसी भी संयुक्त हार्मोनल गर्भनिरोधक का उपयोग नहीं कर रही हैं और जो गर्भवती नहीं हैं, उनमें से लगभग २ को एक वर्ष में रक्त का थक्का विकसित हो जाएगा।
- १०,००० महिलाओं में से जो एक संयुक्त हार्मोनल गर्भनिरोधक का उपयोग कर रही हैं जिसमें लेवोनोर्गेस्ट्रेल, नॉरएथिस्टरोन या नॉरएस्टीमेट शामिल हैं, लगभग ५-७ में एक वर्ष में रक्त का थक्का विकसित होगा।
- १०,००० महिलाओं में से जो एक संयुक्त हार्मोनल गर्भनिरोधक का उपयोग कर रही हैं, जिसमें एरियना जैसे जेस्टोडीन शामिल हैं, लगभग ९-१२ में एक वर्ष में रक्त का थक्का विकसित हो जाएगा।
- रक्त का थक्का बनने का जोखिम आपके चिकित्सा इतिहास पर निर्भर करता है ("कारक जो रक्त के थक्के बनने के जोखिम को बढ़ाते हैं" के तहत देखें)।
कारक जो नस में रक्त के थक्के के विकास के जोखिम को बढ़ाते हैं
अरियाना के साथ रक्त का थक्का बनने का जोखिम कम होता है लेकिन कुछ स्थितियों के कारण यह बढ़ जाता है। इसका जोखिम अधिक है:
- यदि आप गंभीर रूप से अधिक वजन वाले हैं (बॉडी मास इंडेक्स या बीएमआई 30 किग्रा / एम 2 से अधिक);
- अगर किसी करीबी रिश्तेदार के पैर, फेफड़े या अन्य अंग में कम उम्र (लगभग 50 वर्ष से कम) में रक्त का थक्का बन गया हो। इस मामले में आपको विरासत में मिला रक्त का थक्का जमने का विकार हो सकता है;
- यदि आपका ऑपरेशन होने वाला है या यदि आपको चोट या बीमारी के कारण लंबे समय तक लेटना पड़ता है या यदि आपके पास एक कास्ट में पैर है तो आपको सर्जरी से कुछ हफ्ते पहले या उसके दौरान एरियाना लेना बंद करना पड़ सकता है जो आप कम मोबाइल हैं। अगर आपको एरियाना लेना बंद करना है, तो अपने डॉक्टर से पूछें कि आप इसे फिर से कब लेना शुरू कर सकते हैं;
- जैसे-जैसे आप बड़े होते हैं (विशेषकर 35 वर्ष से अधिक);
- यदि आपने कुछ सप्ताह से कम समय पहले जन्म दिया है।
रक्त के थक्के के विकसित होने का जोखिम आपके पास इस प्रकार की अधिक स्थितियों को बढ़ाता है। हवाई यात्रा (स्थायी> 4 घंटे) अस्थायी रूप से रक्त के थक्के के जोखिम को बढ़ा सकती है, खासकर यदि आपके पास कुछ अन्य जोखिम कारक सूचीबद्ध हैं। यह महत्वपूर्ण है कि आप अपने डॉक्टर को बताएं कि क्या इनमें से कोई भी आप पर लागू होता है, भले ही आप सुनिश्चित न हों। आपका डॉक्टर तय कर सकता है कि एरियाना को बंद कर दिया जाना चाहिए। यदि आप एरियाना का उपयोग कर रहे हैं तो उपरोक्त में से कोई भी स्थिति बदल जाती है, उदाहरण के लिए यदि किसी करीबी रिश्तेदार को बिना किसी ज्ञात कारण के घनास्त्रता है या यदि आपका वजन बहुत अधिक है, तो अपने डॉक्टर से संपर्क करें।
एक धमनी में रक्त के थक्के
यदि "धमनी" में रक्त का थक्का बन जाए तो क्या हो सकता है?
नस में रक्त के थक्के की तरह, धमनी में थक्के गंभीर समस्याएं पैदा कर सकते हैं, उदाहरण के लिए, वे दिल का दौरा या स्ट्रोक का कारण बन सकते हैं।
धमनी में रक्त का थक्का बनने के जोखिम को बढ़ाने वाले कारक
यह ध्यान रखना महत्वपूर्ण है कि अरियाना के उपयोग से जुड़े दिल के दौरे या स्ट्रोक का जोखिम बहुत कम है, लेकिन बढ़ सकता है:
- बढ़ती उम्र के साथ (35 वर्ष से अधिक);
- यदि आप धूम्रपान करते हैं। अरियाना जैसे संयुक्त हार्मोनल गर्भनिरोधक का उपयोग करते समय आपको धूम्रपान बंद करने की सलाह दी जाती है। यदि आप धूम्रपान बंद करने में असमर्थ हैं और 35 वर्ष से अधिक उम्र के हैं, तो आपका डॉक्टर आपको एक अलग प्रकार के गर्भनिरोधक का उपयोग करने की सलाह दे सकता है;
- यदि आप अधिक वजन वाले हैं;
- यदि आपको उच्च रक्तचाप है;
- यदि आपके परिवार के किसी सदस्य को कम उम्र (लगभग 50 वर्ष से कम) में दिल का दौरा या स्ट्रोक हुआ हो। इस मामले में, आपको दिल का दौरा या स्ट्रोक होने का भी उच्च जोखिम हो सकता है;
- यदि आपके या किसी करीबी रिश्तेदार के रक्त में वसा का उच्च स्तर (कोलेस्ट्रॉल या ट्राइग्लिसराइड्स) है;
- यदि आप माइग्रेन से पीड़ित हैं, विशेष रूप से आभा के साथ माइग्रेन;
- यदि आपको हृदय की कोई समस्या है (वाल्व दोष, एक हृदय ताल विकार जिसे आलिंद फिब्रिलेशन कहा जाता है);
- अगर आपको मधुमेह है।
यदि आपके पास इनमें से एक से अधिक स्थितियां हैं या यदि उनमें से कोई भी विशेष रूप से गंभीर है, तो रक्त का थक्का विकसित होने का जोखिम और भी अधिक हो सकता है।
यदि एरियाना का उपयोग करते समय उपरोक्त में से कोई भी स्थिति बदल जाती है, उदाहरण के लिए यदि आप धूम्रपान करना शुरू करते हैं, यदि किसी करीबी रिश्तेदार को बिना किसी कारण के घनास्त्रता है या यदि आपका वजन बहुत अधिक है, तो अपने डॉक्टर से संपर्क करें।
एरियाना और कैंसर
संयोजन गोलियों का उपयोग करने वाली महिलाओं में स्तन कैंसर थोड़ा अधिक बार देखा गया है, लेकिन यह ज्ञात नहीं है कि यह गोली के कारण होता है। हो सकता है कि इन महिलाओं को अधिक अच्छी तरह से और अधिक बार देखा गया हो और स्तन कैंसर का पता पहले ही चल गया हो। जो महिलाएं अपेक्षाकृत लंबी अवधि के लिए संयोजन गोलियों का उपयोग करती हैं, अध्ययनों में सर्वाइकल कैंसर के मामले सामने आए हैं। यह वर्तमान में अज्ञात है कि यह गोली के कारण होता है या यौन व्यवहार (जैसे भागीदारों में अधिक बार-बार परिवर्तन) और अन्य कारकों के कारण होता है।
दुर्लभ मामलों में, पिल का उपयोग करने वाली महिलाओं में सौम्य यकृत ट्यूमर और, शायद ही कभी, घातक यकृत ट्यूमर की सूचना मिली है। यदि आप असामान्य रूप से गंभीर पेट दर्द का अनुभव करते हैं, तो अपने डॉक्टर से संपर्क करें।
इंटरमेंस्ट्रुअल ब्लीडिंग
अरियाना लेने के पहले महीनों के दौरान अप्रत्याशित रक्तस्राव (उन दिनों के बाहर रक्तस्राव जब आप प्लेसीबो टैबलेट ले रहे हैं) हो सकता है। यदि यह रक्तस्राव कुछ महीनों से अधिक समय तक होता है, या कुछ महीनों के बाद शुरू होता है, तो डॉक्टर को कारण की जांच करनी चाहिए।
यदि प्लेसीबो दिनों के दौरान मासिक धर्म प्रकट नहीं होता है तो क्या करें
यदि आपने सभी सक्रिय पीली पीली गोलियां सही ढंग से ली हैं, गंभीर उल्टी या दस्त नहीं हुआ है, और कोई अन्य दवा नहीं ली है, तो यह बहुत कम संभावना है कि आप गर्भवती हैं। यदि आपका मासिक धर्म लगातार दो बार नहीं आता है, तो आप गर्भवती हो सकती हैं। तुरंत अपने डॉक्टर से संपर्क करें। अगली पट्टी तब तक शुरू न करें जब तक आप सुनिश्चित न हों कि आप गर्भवती नहीं हैं।
खुराक, विधि और प्रशासन का समय एरियाना का उपयोग कैसे करें - गर्भनिरोधक गोली: खुराक
मात्रा बनाने की विधि
- "START" शब्द के बगल में स्थित टैबलेट नंबर 1 लेकर ARIANNNA लेना शुरू करें।
- अपने दैनिक गोली सेवन पर नज़र रखने में आपकी सहायता के लिए, सप्ताह के 7 दिनों के साथ 7 स्वयं-चिपकने वाली स्ट्रिप्स हैं। वह पट्टी चुनें जो उस दिन से शुरू होती है जब आप अपनी गोलियाँ लेना शुरू करते हैं। उदाहरण के लिए, यदि आप बुधवार को शुरू करते हैं, तो उपयोग करें "एमईआर" से शुरू होने वाली चिपकने वाली पट्टी एरियाना ब्लिस्टर के शीर्ष पर चिपकने वाली पट्टी को लागू करें, जहां यह कहता है "यहां चिपकने वाली पट्टी लागू करें"।
- प्रत्येक छाले में 28 गोलियां होती हैं। एक गोली हर दिन एक ही समय पर, लगातार २८ दिनों तक, तीरों द्वारा बताए गए निर्देशों का पालन करते हुए, कभी भी गलती किए बिना, इस प्रकार लें: पहले २४ दिनों के लिए, एक दिन में एक पीली-पीली सक्रिय गोली लें; फिर पिछले 4 दिनों के लिए हर दिन एक सफेद प्लेसबो गोली।
- आखिरी गोली लेने के बाद, अगले दिन एरियाना लेना जारी रखें और एक पट्टी और दूसरी पट्टी के बीच बिना किसी खाली अंतराल के दूसरी पट्टी शुरू करें। आपको हमेशा सप्ताह के एक ही दिन एक नई पट्टी शुरू करनी होगी। चूंकि कोई अंतराल नहीं है, इसलिए यह महत्वपूर्ण है कि आप एक से बाहर निकलने से पहले ही अपने आप को एक नया ब्लिस्टर प्राप्त कर लें।
- मासिक धर्म आमतौर पर पट्टी में आखिरी पीली पीली गोली लेने के दो से तीन दिन बाद शुरू होता है और अगली पट्टी शुरू करने से पहले समाप्त नहीं हो सकता है।
प्रशासन का तरीका और मार्ग
प्रत्येक गोली को एक बड़े गिलास पानी के साथ लें।
यदि आपने पिछले महीने हार्मोनल गर्भनिरोधक का उपयोग नहीं किया है
माहवारी के पहले दिन पहली गोली लें।
अगर वह एक और "गर्भनिरोधक गोली" का उपयोग कर रही थी।
आप जो ब्लिस्टर पैक ले रहे हैं उसका उपयोग करें (यदि आपके द्वारा ली जा रही गोलियों के पैक में हार्मोन-मुक्त (निष्क्रिय) टैबलेट भी हैं, तो उन्हें न लें)। फिर अगले दिन एरियना ब्लिस्टर शुरू करें, बिना किसी गोली-मुक्त अंतराल को छोड़े।
यदि आप केवल प्रोजेस्टोजन विधि का उपयोग कर रहे थे (प्रोजेस्टोजन-केवल गोली, इंजेक्शन योग्य विधि, या प्रत्यारोपण)
- प्रोजेस्टोजन-ओनली पिल से स्विच करना: मायलिना आपके पीरियड्स के दौरान किसी भी समय शुरू हो सकती है, जिस दिन आपने प्रोजेस्टोजन-ओनली पिल को बंद कर दिया था।
- एक इम्प्लांट से संक्रमण: जिस दिन इम्प्लांट हटा दिया जाता है उस दिन आप एरियाना शुरू करते हैं।
- इंजेक्शन योग्य गर्भनिरोधक से स्विच करना: जिस दिन आपका अगला इंजेक्शन निर्धारित किया गया था, उस दिन एमआईए शुरू करें।
किसी भी मामले में, आपको गोली लेने के पहले 7 दिनों के लिए गर्भनिरोधक की बाधा विधि (जैसे कंडोम) का उपयोग करना चाहिए।
अगर यह पहली तिमाही में गर्भपात होने के बाद एरियाना शुरू होता है
आप मेली को तुरंत लेना शुरू कर सकते हैं, लेकिन शुरू करने से पहले आपको अपने डॉक्टर की सलाह का पालन करना चाहिए। यदि ARIANNA प्रसव के बाद या दूसरी तिमाही में गर्भपात के बाद शुरू होता है, किसी भी अन्य गर्भनिरोधक गोली की तरह, ARIANNA को प्रसव या गर्भपात के 21-28 दिनों से पहले शुरू नहीं किया जाना चाहिए, क्योंकि रक्त के थक्कों का खतरा अधिक होता है। यदि आप बाद में शुरू करते हैं, हम अनुशंसा करते हैं कि आप गोली लेने के पहले 7 दिनों के दौरान गर्भनिरोधक की बाधा विधि का उपयोग करें यदि आपने एमआईए शुरू करने से पहले यौन संबंध बनाए हैं तो सुनिश्चित करें कि आप गर्भवती नहीं हैं या अगले चक्र की प्रतीक्षा करें।
सलाह के लिए हमेशा अपने डॉक्टर से पूछें।
उपयोग की अवधि
आपका डॉक्टर आपको बताएगा कि इस गोली को कितने समय तक लेना है।
अगर आप अरियाना लेना भूल जाते हैं
यदि आप गोली लेना भूल जाती हैं, तो गर्भवती होने का खतरा होता है
यदि आपको पता चलता है कि आपने सामान्य रूप से अपना टैबलेट लेने के 12 घंटों के भीतर एक पीली पीली गोली नहीं ली है, तो भूली हुई गोली को तुरंत लें और सामान्य रूप से जारी रखें, अगली गोली सामान्य समय पर लेते रहें जब तक कि छाला समाप्त न हो जाए।
यदि आप पाते हैं कि आपने सामान्य रूप से इसे लेने के 12 घंटे से अधिक समय बाद पीली पीली गोली नहीं ली है, तो आपके गर्भवती होने का जोखिम है। फिर:
- भूली हुई गोली तुरंत लें, भले ही इसका मतलब एक ही दिन में 2 गोलियां लेना हो;
- पट्टी के अंत तक गर्भनिरोधक लेना जारी रखें;
- इसके अलावा, अगले 7 दिनों के लिए गर्भनिरोधक (कंडोम, शुक्राणुनाशक) की बाधा विधि का उपयोग करें;
- यदि यह 7-दिन की अवधि आखिरी पीली पीली गोली से आगे निकल जाती है, तो बची हुई गोलियों को फेंक दें और अगला छाला शुरू करें।
यदि आप ब्लिस्टर पैक में कुछ हल्के पीले रंग की गोलियां भूल गए हैं और आपकी अपेक्षित अवधि नहीं है, जो सफेद गोलियां लेते समय शुरू होनी चाहिए, तो आप गर्भवती हो सकती हैं।
यदि आप एक या अधिक सफेद गोलियां भूल गए हैं, तब भी आप तब तक सुरक्षित रहते हैं जब तक कि वर्तमान पट्टी में अंतिम पीली पीली गोली और अगली पट्टी में पहली पीली पीली गोली के बीच 4 दिन से अधिक न हों।
सलाह के लिए अपने डॉक्टर से पूछें।
यदि गोली लेने के 4 घंटे के भीतर आपको गंभीर उल्टी या दस्त होता है, तो स्थिति ऐसी ही होती है जब आप एक गोली भूल जाते हैं। उल्टी या दस्त के बाद, आपको जितनी जल्दी हो सके आरक्षित पट्टी से दूसरी गोली लेनी चाहिए। यदि संभव हो, तो गोली लेने के लिए सामान्य समय के 12 घंटे के भीतर इसे लें। यदि यह संभव नहीं है, या यदि 12 घंटे पहले ही बीत चुके हैं, तो आपको 'यदि आप एरियाना लेना भूल जाते हैं' में दिए गए निर्देशों का पालन करना चाहिए।
यदि गंभीर उल्टी या दस्त के ये एपिसोड कई दिनों तक दोहराए जाते हैं, तो आपको अगला छाला शुरू होने तक गर्भनिरोधक की बाधा विधि (कंडोम, शुक्राणुनाशक ...) का उपयोग करना चाहिए।
सलाह के लिए अपने डॉक्टर से पूछें।
ओवरडोज अगर आपने बहुत अधिक एरियाना - जन्म नियंत्रण की गोली ले ली है तो क्या करें?
अधिक मात्रा में गैस्ट्रोइंटेस्टाइनल समस्याएं (जैसे मतली, उल्टी, पेट दर्द), स्तन कोमलता, चक्कर आना, नींद / थकान और अनियमित मासिक धर्म (रक्तस्राव) हो सकता है।
सलाह के लिए अपने डॉक्टर से पूछें।
साइड इफेक्ट Arianna के दुष्प्रभाव क्या हैं - जन्म नियंत्रण की गोली
सभी दवाओं की तरह, एरियाना के दुष्प्रभाव हो सकते हैं, हालांकि हर कोई उन्हें नहीं पाता है।
यदि आपको कोई साइड इफेक्ट मिलता है, खासकर यदि वे गंभीर या लगातार हैं, या यदि आपके स्वास्थ्य में कोई बदलाव है जो आपको लगता है कि मेरी के कारण हो सकता है, तो कृपया अपने डॉक्टर को बताएं।
संयुक्त हार्मोनल गर्भनिरोधक लेने वाली सभी महिलाओं में नसों में रक्त के थक्के (शिरापरक थ्रोम्बेम्बोलाइज्म (वीटीई)) या धमनियों में रक्त के थक्के (धमनी थ्रोम्बेम्बोलिज्म (एटीई)) के विकास का जोखिम बढ़ जाता है। "संयुक्त हार्मोनल गर्भ निरोधकों को लेने से उत्पन्न होने वाले विभिन्न जोखिमों के बारे में अधिक विस्तृत जानकारी के लिए, अनुभाग 2 देखें" MERRY का उपयोग करने से पहले आपको क्या जानना चाहिए "।
एरियाना का उपयोग करने वाली महिलाओं में सबसे अधिक बार रिपोर्ट किए गए दुष्प्रभाव (10% से अधिक) गोली के दौरान दुर्लभ या अनुपस्थित मासिक धर्म हैं या इसे रोकते समय, माइग्रेन सहित मासिक धर्म या सिरदर्द के बीच रक्तस्राव होता है।
सामान्य दुष्प्रभाव (100 महिलाओं में 1 से 10 को प्रभावित कर सकते हैं):
- योनि कैंडिडिआसिस सहित योनि संक्रमण
- मनोदशा में परिवर्तन, जिसमें अवसाद या परिवर्तित यौन इच्छा शामिल है
- घबराहट या चक्कर आना
- मतली, उल्टी या पेट दर्द
- स्तन मुँहासे की समस्याएं, जैसे दर्द, कोमलता, सूजन या निर्वहन
- दर्दनाक माहवारी या मासिक धर्म प्रवाह में परिवर्तन
- योनि स्राव में परिवर्तन या गर्भाशय ग्रीवा में परिवर्तन (एक्ट्रोपियन)
- ऊतकों या शोफ में द्रव प्रतिधारण (चिह्नित द्रव प्रतिधारण)
- वजन कम होना या बढ़ना
असामान्य दुष्प्रभाव (1000 महिलाओं में 1 से 10 को प्रभावित कर सकते हैं):
- भूख में परिवर्तन
- पेट में ऐंठन या पेट फूलना
- दाने, बालों का अत्यधिक बढ़ना, बालों का झड़ना या चेहरे पर धब्बे (क्लोस्मा)
- प्रयोगशाला परीक्षण के परिणामों में परिवर्तन: बढ़ा हुआ कोलेस्ट्रॉल, ट्राइग्लिसराइड का स्तर या रक्तचाप में वृद्धि दुर्लभ दुष्प्रभाव (10,000 महिलाओं में 1 से 10 को प्रभावित कर सकते हैं):
- एलर्जी प्रतिक्रियाएं (पित्ती, एंजियोएडेमा या गंभीर श्वसन या संचार संबंधी विकारों के बहुत दुर्लभ मामले)
- ग्लूकोज असहिष्णुता
- कॉन्टेक्ट लेंस के प्रति असहिष्णुता
- पीलिया
- एक प्रकार की त्वचा प्रतिक्रिया जिसे "एरिथेमा नोडोसम" कहा जाता है
- नस या धमनी में हानिकारक रक्त के थक्के, उदाहरण के लिए:
- एक पैर या पैर में (DVT)
- एक फेफड़े में (पीई)
- दिल का दौरा
- आघात
- मिनी-स्ट्रोक या अस्थायी स्ट्रोक जैसे लक्षण, जिन्हें क्षणिक इस्केमिक अटैक (TIA) के रूप में जाना जाता है
- जिगर, पेट / आंतों, गुर्दे या आंख में रक्त के थक्के।
रक्त का थक्का विकसित होने की संभावना अधिक हो सकती है यदि आपके पास कोई अन्य स्थितियां हैं जो इस जोखिम को बढ़ाती हैं (खून के थक्कों के जोखिम और रक्त के थक्के के लक्षणों को बढ़ाने वाली स्थितियों के बारे में अधिक जानकारी के लिए खंड 2 देखें)।
बहुत दुर्लभ दुष्प्रभाव (10,000 में 1 से कम महिलाओं को प्रभावित कर सकते हैं):
- सौम्य यकृत ट्यूमर (जिसे फोकल गांठदार हाइपरप्लासिया या यकृत एडेनोमा कहा जाता है) या घातक यकृत ट्यूमर
- एक प्रतिरक्षा प्रणाली रोग (ल्यूपस), यकृत रोग (पोरफाइरिया) या एक बीमारी जिसे 'कोरिया' के रूप में जाना जाता है, जो अनियमित, अचानक और अनैच्छिक आंदोलनों की विशेषता है
- कुछ प्रकार के नेत्र रोग, जैसे कि ऑप्टिक तंत्रिका की सूजन, जिससे दृष्टि का आंशिक या पूर्ण नुकसान हो सकता है, या रेटिना में रक्त का थक्का बन सकता है
- अग्नाशय के रोगों में पित्त पथरी या पित्त के प्रवाह में रुकावट का खतरा बढ़ जाता है
- जिगर या पित्त रोग (जैसे हेपेटाइटिस या असामान्य यकृत समारोह)
- रक्त और मूत्र पथ की बीमारी (हेमोलिटिक और यूरीमिक सिंड्रोम)
- एक प्रकार की त्वचा प्रतिक्रिया जिसे "एरिथेमा मल्टीफॉर्म" कहा जाता है
यदि कोई भी दुष्प्रभाव गंभीर हो जाता है, या यदि आप इस पत्रक में सूचीबद्ध कोई दुष्प्रभाव देखते हैं, तो कृपया अपने डॉक्टर या फार्मासिस्ट को बताएं।
साइड इफेक्ट की रिपोर्टिंग
यदि आपको कोई साइड इफेक्ट मिलता है, तो अपने डॉक्टर या फार्मासिस्ट से बात करें इसमें कोई भी संभावित दुष्प्रभाव शामिल हैं जो इस पत्रक में सूचीबद्ध नहीं हैं। आप www.agenziafarmaco.gov.it/it/responsabili पर सीधे राष्ट्रीय रिपोर्टिंग सिस्टम के माध्यम से साइड इफेक्ट की रिपोर्ट कर सकते हैं। साइड इफेक्ट की रिपोर्ट करके आप इस दवा की सुरक्षा के बारे में अधिक जानकारी प्रदान करने में मदद कर सकते हैं।
समाप्ति और अवधारण
एरियाना को बच्चों की पहुंच और दृष्टि से दूर रखें।
कार्टन और ब्लिस्टर पर बताई गई समाप्ति तिथि के बाद एरियाना का उपयोग न करें।
कोई विशेष भंडारण की स्थिति की आवश्यकता नहीं है।
अपशिष्ट जल या घरेलू कचरे के माध्यम से दवाओं का निपटान नहीं किया जाना चाहिए। अपने फार्मासिस्ट से पूछें कि उन दवाओं को कैसे फेंकना है जिनका आप अब उपयोग नहीं करते हैं। इससे पर्यावरण की रक्षा करने में मदद मिलेगी।
Other_information "> अन्य जानकारी
एरियाना में क्या शामिल है
पीली पीली गोली
सक्रिय तत्व हैं: 60 माइक्रोग्राम जेस्टोडीन और 15 माइक्रोग्राम एथिनिल एस्ट्राडियोल।
अन्य सामग्री हैं: लैक्टोज मोनोहाइड्रेट, माइक्रोक्रिस्टलाइन सेलुलोज, मैग्नीशियम स्टीयरेट, पोलाक्रिलिन पोटेशियम, ओपेड्री येलो वाईएस-1-6386-जी [हाइप्रोमेलोज, टाइटेनियम डाइऑक्साइड (ई171), येलो आयरन ऑक्साइड (ई172), रेड आयरन ऑक्साइड (ई172)], मैक्रोगोल 1450, ई वैक्स (मोंटैंग्लिकोलिक वैक्स)।
सफेद गोली
इसमें सक्रिय तत्व नहीं होते हैं। अन्य सामग्री हैं: लैक्टोज मोनोहाइड्रेट, माइक्रोक्रिस्टलाइन सेलुलोज, मैग्नीशियम स्टीयरेट, पोलाक्रिलिन पोटेशियम, ओपाड्री वाई-5-18024-ए [हाइप्रोमेलोज, हाइड्रॉक्सीप्रोपाइलसेलुलोज, टाइटेनियम डाइऑक्साइड (ई171), मैक्रोगोल 400], मैक्रोगोल 1500, वैक्स ई (मोंटैंग्लिकॉल वैक्स)।
एरियाना की उपस्थिति और पैक की सामग्री का विवरण
एरियाना फिल्म-लेपित गोलियों के रूप में उपलब्ध है।
प्रत्येक पैक में 1, 3 या 6 फफोले होते हैं, प्रत्येक में 28 गोलियां (24 पीली पीली सक्रिय गोलियां और 4 सफेद प्लेसीबो टैबलेट) होती हैं।
सभी पैक आकारों की बिक्री नहीं की जा सकती है।
स्रोत पैकेज पत्रक: एआईएफए (इतालवी मेडिसिन एजेंसी)। सामग्री जनवरी 2016 में प्रकाशित हुई। हो सकता है कि मौजूद जानकारी अप-टू-डेट न हो।
सबसे अप-टू-डेट संस्करण तक पहुंचने के लिए, एआईएफए (इतालवी मेडिसिन एजेंसी) वेबसाइट तक पहुंचने की सलाह दी जाती है। अस्वीकरण और उपयोगी जानकारी।
01.0 औषधीय उत्पाद का नाम -
फिल्म के साथ लेपित एरियाना 60 एमसीजी / 15 एमसीजी टैबलेट
02.0 गुणात्मक और मात्रात्मक संरचना -
गेस्टोडीन: 60 एमसीजी
एथिनिल एस्ट्राडियोल: 15 एमसीजी
एक हल्के पीले रंग की फिल्म-लेपित टैबलेट (सक्रिय टैबलेट) के लिए।
ज्ञात प्रभाव के साथ उत्तेजक: लैक्टोज
सफेद फिल्म-लेपित गोलियों में कोई सक्रिय तत्व (प्लेसबो) नहीं होता है।
ज्ञात प्रभाव के साथ उत्तेजक: लैक्टोज।
Excipients की पूरी सूची के लिए, खंड ६.१ देखें।
03.0 फार्मास्युटिकल फॉर्म -
फिल्म-लेपित टैबलेट।
सक्रिय गोली उत्तल चेहरों के साथ हल्के पीले रंग की, गोल होती है।
प्लेसीबो टैबलेट सफेद, गोल, उत्तल चेहरे वाला होता है।
04.0 नैदानिक सूचना -
04.1 चिकित्सीय संकेत -
मौखिक हार्मोनल गर्भनिरोधक।
एरियाना को निर्धारित करने का निर्णय व्यक्तिगत महिला के वर्तमान जोखिम कारकों को ध्यान में रखना चाहिए, विशेष रूप से शिरापरक थ्रोम्बेम्बोलिज्म (वीटीई) से संबंधित और एरियाना से जुड़े वीटीई के जोखिम और अन्य संयुक्त हार्मोनल गर्भ निरोधकों (सीओसी) से जुड़े जोखिम के बीच तुलना। (देखें खंड 4.3 और 4.4)।
०४.२ खुराक और प्रशासन की विधि -
मात्रा बनाने की विधि
एक टैबलेट नियमित रूप से और बिना किसी रुकावट के एक दिन में, एक ही समय में, लगातार 28 दिनों तक (पहले 24 दिनों में एक पीली पीली गोली सक्रिय और अगले 4 दिनों में एक सफेद निष्क्रिय गोली), एक पैक और के बीच कोई अंतराल नहीं है। अंतिम सक्रिय टैबलेट लेने के 2-3 दिन बाद सामान्य रूप से विदड्रॉअल ब्लीडिंग शुरू हो जाती है और नए पैक के शुरू होने के बाद भी बनी रह सकती है।
एरियाना कैसे शुरू करें
- पिछले महीने में कोई हार्मोनल गर्भनिरोधक उपचार नहीं:
मासिक धर्म के पहले दिन पहली गोली लें।
- एक अन्य संयुक्त मौखिक गर्भनिरोधक से बदलना:
महिला को अपने पिछले संयुक्त मौखिक गर्भनिरोधक के अंतिम सक्रिय टैबलेट के अगले दिन एरियाना शुरू करना चाहिए।
- प्रोजेस्टोजन-ओनली विधि (मिनिपिल, इंजेक्शन, इम्प्लांट) से बदलना:
यदि आप अगले दिन से मिनीपिल का उपयोग करते हैं, तो आप किसी भी समय एरियाना पर स्विच कर सकते हैं। इम्प्लांट के मामले में, एरियाना को इम्प्लांट को हटाने के दिन शुरू किया जाना चाहिए या इंजेक्शन योग्य उत्पाद के मामले में, जिस दिन अगला इंजेक्शन दिया जाना चाहिए। इन सभी मामलों में महिला को चेतावनी दी जानी चाहिए। गोलियाँ लेने के पहले 7 दिनों के लिए गर्भनिरोधक की गैर-हार्मोनल विधि का भी उपयोग करने के लिए।
- पहली तिमाही के गर्भपात के बाद:
महिला एरियाना को तुरंत दीक्षा दे सकती है। कोई अतिरिक्त गर्भनिरोधक उपाय आवश्यक नहीं हैं।
- बच्चे के जन्म या दूसरी तिमाही के गर्भपात के बाद:
चूंकि तत्काल प्रसवोत्तर अवधि थ्रोम्बोम्बोलिज़्म के बढ़ते जोखिम से जुड़ी होती है, इसलिए सीओसी का उपयोग प्रसव के 21-28 वें दिन से पहले या दूसरी तिमाही के गर्भपात के बाद शुरू नहीं होना चाहिए। महिला को चेतावनी दी जानी चाहिए। गैर-हार्मोनल विधि का उपयोग करने के लिए भी गोलियाँ लेने के पहले 7 दिनों में गर्भनिरोधक। हालाँकि, यदि आपने इस दौरान संभोग किया है, तो गर्भावस्था को बाहर रखा जाना चाहिए या पहली माहवारी होनी चाहिए।
- स्तनपान कराने वाली महिलाओं के लिए धारा 4.6 देखें।
एक या अधिक टेबलेट का गुम होना
यदि आप पीली पीली गोलियां लेना भूल जाते हैं, खासकर अगर पैक के पहले कुछ दिनों के दौरान भूल हो जाती है, तो गर्भनिरोधक सुरक्षा कम हो सकती है।
• यदि आप नोटिस करते हैं कि आप सामान्य समय के 12 घंटों के भीतर हल्के पीले रंग की गोली लेना भूल गए हैं, तो आपको इसे तुरंत लेना चाहिए और सामान्य समय पर अगली गोली लेते हुए सामान्य रूप से उपचार जारी रखना चाहिए।
• यदि आप नोटिस करते हैं कि सामान्य समय से 12 घंटे से अधिक समय बीत जाने के बाद आप हल्के पीले रंग की गोली लेना भूल गए हैं, तो गर्भनिरोधक सुरक्षा अब सुनिश्चित नहीं है। अंतिम छूटी हुई गोली तुरंत ली जानी चाहिए, भले ही इसका मतलब दो गोलियां हो उसी दिन, और मौखिक गर्भनिरोधक उपचार कैलेंडर पैक के अंत तक जारी रहा, साथ ही अगले 7 दिनों के लिए गर्भनिरोधक की एक गैर-हार्मोनल विधि (कंडोम, शुक्राणुनाशक, आदि) का भी उपयोग किया गया। यदि 7 दिनों की अवधि जिसमें गर्भनिरोधक की एक अतिरिक्त विधि की आवश्यकता होती है, वर्तमान पैक में अंतिम सक्रिय टैबलेट से आगे बढ़ जाती है, तो नया पैक वर्तमान पैक में अंतिम सक्रिय टैबलेट लेने के अगले दिन शुरू किया जाना चाहिए। निष्क्रिय गोलियां। दूसरे पैक से प्लेसीबो टैबलेट लेना शुरू करने से पहले निकासी रक्तस्राव की संभावना नहीं है, लेकिन स्पॉटिंग या ब्रेकथ्रू ब्लीडिंग हो सकती है। यदि दूसरे पैक के अंत में कोई वापसी रक्तस्राव नहीं होता है। गर्भनिरोधक, गर्भावस्था की संभावना से इंकार किया जाना चाहिए गोलियाँ लेना फिर से शुरू करने से पहले।
एक या अधिक सफेद गोलियों को लेने में त्रुटियों का कोई परिणाम नहीं होता है, जब तक कि वर्तमान पैक में अंतिम पीली पीली गोली और अगले पैक में पहली पीली पीली गोली के बीच का अंतराल 4 दिनों से अधिक न हो।
जठरांत्र संबंधी विकारों की शुरुआत के मामले में:
अंतःक्रियात्मक पाचन गड़बड़ी की शुरुआत, जैसे कि टैबलेट लेने के चार घंटे के भीतर उल्टी या गंभीर दस्त, बिगड़ा हुआ हार्मोनल अवशोषण के कारण अस्थायी रूप से विधि को अप्रभावी बना सकता है। इस तरह की घटनाओं से उसी तरह निपटा जाना चाहिए जैसे 12 घंटे से कम समय के लिए टैबलेट को भूल जाना। पूरक गोलियाँ एक आरक्षित पैक से ली जानी चाहिए। यदि ये एपिसोड कई दिनों तक दोहराए जाते हैं, तो अगला पैक शुरू होने तक गर्भनिरोधक की एक अतिरिक्त गैर-हार्मोनल विधि (कंडोम, शुक्राणुनाशक, आदि) का उपयोग किया जाना चाहिए।
बाल चिकित्सा जनसंख्या
18 वर्ष से कम उम्र के किशोरों में उपयोग पर सीमित डेटा उपलब्ध है
बुजुर्ग आबादी
रजोनिवृत्ति के बाद एरियाना का संकेत नहीं दिया जाता है।
यकृत हानि वाले रोगी
गंभीर जिगर की बीमारी वाली महिलाओं में एरियाना को contraindicated है। अनुभाग "अंतर्विरोध" देखें।
गुर्दे की दुर्बलता वाले रोगी
खराब गुर्दे समारोह वाले मरीजों में एरियाना का विशेष रूप से अध्ययन नहीं किया गया है
प्रशासन का तरीका
मौखिक उपयोग
04.3 मतभेद -
निम्नलिखित स्थितियों में संयुक्त हार्मोनल गर्भ निरोधकों (COCs) का उपयोग नहीं किया जाना चाहिए।
- सक्रिय पदार्थों या धारा 6.1 में सूचीबद्ध किसी भी अंश के लिए अतिसंवेदनशीलता
- दिल की धमनी का रोग
- वाल्वुलोपैथी
- थ्रोम्बोजेनिक लय गड़बड़ी
- शिरापरक थ्रोम्बेम्बोलिज्म (वीटीई) की उपस्थिति या जोखिम
o शिरापरक थ्रोम्बोइम्बोलिज्म - वर्तमान वीटीई (एंटीकोआगुलेंट सेवन के साथ) या पिछला इतिहास (जैसे गहरी शिरा घनास्त्रता [डीवीटी] या फुफ्फुसीय अन्त: शल्यता [पीई])
o शिरापरक थ्रोम्बोम्बोलिज़्म के लिए ज्ञात वंशानुगत या अधिग्रहित प्रवृत्ति, जैसे सक्रिय प्रोटीन सी (कारक वी लीडेन सहित), एंटीथ्रोम्बिन III की कमी, प्रोटीन सी की कमी, प्रोटीन एस की कमी का प्रतिरोध
o लंबे समय तक स्थिरीकरण के साथ प्रमुख सर्जरी (खंड 4.4 देखें)
o कई जोखिम वाले कारकों की उपस्थिति के कारण शिरापरक थ्रोम्बोम्बोलिज़्म का उच्च जोखिम (खंड 4.4 देखें)
- धमनी थ्रोम्बोम्बोलिज़्म (एटीई) की उपस्थिति या जोखिम
o धमनी थ्रोम्बोम्बोलिज़्म - वर्तमान या पिछले धमनी थ्रोम्बोम्बोलिज़्म (जैसे मायोकार्डियल रोधगलन) या प्रोड्रोमल स्थितियां (जैसे एनजाइना पेक्टोरिस)
o सेरेब्रोवास्कुलर रोग - वर्तमान या पिछला स्ट्रोक या प्रोड्रोमल स्थितियां (जैसे क्षणिक इस्केमिक अटैक (टीआईए))
o धमनी थ्रोम्बोम्बोलिज़्म के लिए ज्ञात वंशानुगत या अधिग्रहित प्रवृत्ति, जैसे कि हाइपरहोमोसिस्टीनमिया और एंटीफॉस्फोलिपिड एंटीबॉडी (एंटीकार्डियोलिपिन एंटीबॉडी, ल्यूपस एंटीकोआगुलेंट)
o फोकल न्यूरोलॉजिकल लक्षणों के साथ माइग्रेन का इतिहास
o कई जोखिम कारकों की उपस्थिति के कारण धमनी थ्रोम्बोम्बोलिज़्म का एक उच्च जोखिम (खंड 4.4 देखें) या एक गंभीर जोखिम कारक की उपस्थिति जैसे:
• संवहनी लक्षणों के साथ मधुमेह मेलिटस
• गंभीर उच्च रक्तचाप
• गंभीर डिस्लिपोप्रोटीनेमिया
- ज्ञात या संदिग्ध स्तन कैंसर
- एंडोमेट्रियम का कार्सिनोमा या अन्य ज्ञात या संदिग्ध एस्ट्रोजन-निर्भर नियोप्लाज्म
- लीवर एडेनोमा या कार्सिनोमा, या सक्रिय यकृत रोग, जब तक कि लीवर फंक्शन परीक्षण सामान्य नहीं हो जाता
- अनिर्धारित प्रकृति का जननांग रक्तस्राव
04.4 उपयोग के लिए विशेष चेतावनी और उचित सावधानियां -
चेतावनी
यदि नीचे उल्लिखित कोई भी स्थिति या जोखिम कारक मौजूद हैं, तो एरियाना की उपयुक्तता पर महिला के साथ चर्चा की जानी चाहिए।
इन जोखिम कारकों या स्थितियों में से किसी के बिगड़ने या पहली बार प्रकट होने की स्थिति में, महिला को यह निर्धारित करने के लिए अपने डॉक्टर से संपर्क करना चाहिए कि क्या एरियाना का उपयोग बंद कर दिया जाना चाहिए।
शिरापरक थ्रोम्बेम्बोलिज्म (वीटीई) का जोखिम
किसी भी संयुक्त हार्मोनल गर्भनिरोधक (सीओसी) के उपयोग से बिना उपयोग की तुलना में शिरापरक थ्रोम्बोइम्बोलिज्म (वीटीई) का खतरा बढ़ जाता है। जिन उत्पादों में लेवोनोर्जेस्ट्रेल, नॉरएस्टीमेट या नॉरएथिस्टरोन होता है, वे वीटीई के कम जोखिम से जुड़े होते हैं। दूसरों से जुड़े जोखिम। उत्पाद जैसे एरियाना दुगना हो सकता है। वीटीई के कम जोखिम से जुड़े उत्पादों के अलावा किसी अन्य उत्पाद का उपयोग करने का निर्णय महिला के साथ चर्चा के बाद ही किया जाना चाहिए ताकि यह सुनिश्चित हो सके कि वह एरियाना से जुड़े वीटीई के जोखिम को समझती है, जिस तरह से आपका वर्तमान जोखिम कारक उस जोखिम को प्रभावित करते हैं और तथ्य यह है कि वीटीई विकसित करने का जोखिम उपयोग के पहले वर्ष में सबसे अधिक है। कुछ प्रमाण भी हैं कि सीओसी लेने पर जोखिम बढ़ जाता है जब 4 या अधिक सप्ताह के ब्रेक के बाद फिर से शुरू किया जाता है।
लगभग १०,००० में से २ महिलाएं जो सीएचसी का उपयोग नहीं करती हैं और जो गर्भवती नहीं हैं, उन्हें एक वर्ष की अवधि में वीटीई विकसित होगा। एक अकेली महिला में, हालांकि, जोखिम उसके अंतर्निहित जोखिम कारकों (नीचे देखें) के आधार पर बहुत अधिक हो सकता है।
यह अनुमान है [1] कि ९ से १२ के बीच जेस्टोडीन युक्त सीएचसी का उपयोग करने वाली १०,००० महिलाओं में से एक वर्ष में वीटीई विकसित हो जाएगी; यह आंकड़ा लगभग 6 . के साथ तुलना करता है [2] लेवोनोर्जेस्ट्रेल युक्त सीएचसी का उपयोग करने वाली महिलाएं।
[1] इन घटनाओं का अनुमान लेवोनोर्जेस्ट्रेल युक्त COCs की तुलना में विभिन्न उत्पादों के सापेक्ष जोखिमों का उपयोग करते हुए, महामारी विज्ञान के अध्ययन डेटा की समग्रता से लगाया गया था।
[2] गैर-उपयोग की तुलना में लेवोनोर्गेस्ट्रेल युक्त COCs के लिए लगभग 2.3-3.6 के सापेक्ष जोखिम के आधार पर प्रति 10,000 महिला-वर्ष 5-7 की सीमा का औसत मूल्य
दोनों ही मामलों में, प्रति वर्ष वीटीई की संख्या गर्भावस्था में या प्रसवोत्तर अवधि में अपेक्षित संख्या से कम है।
1-2% मामलों में वीटीई घातक हो सकता है।
बहुत कम ही, सीएचसी उपयोगकर्ताओं में अन्य रक्त वाहिकाओं में घनास्त्रता की सूचना दी गई है, जैसे कि यकृत, मेसेंटेरिक, वृक्क या रेटिना नसों और धमनियों।
वीटीई के लिए जोखिम कारक
सीएचसी उपयोगकर्ताओं में शिरापरक थ्रोम्बोम्बोलिक जटिलताओं का जोखिम काफी बढ़ सकता है यदि अतिरिक्त जोखिम कारक मौजूद हैं, खासकर यदि एक से अधिक जोखिम कारक हैं (तालिका देखें)।
यदि एक महिला में विभिन्न जोखिम कारक हैं जो शिरापरक घनास्त्रता के जोखिम को बढ़ाते हैं, तो एरियाना को contraindicated है (खंड 4.3 देखें)। यदि किसी महिला में एक से अधिक जोखिम कारक हैं, तो यह संभव है कि बढ़ा हुआ जोखिम व्यक्तिगत कारकों के योग से अधिक हो; इस मामले में उसके वीटीई के कुल जोखिम पर विचार किया जाना चाहिए। यदि लाभ-जोखिम अनुपात को नकारात्मक माना जाता है , एक COC निर्धारित नहीं किया जाना चाहिए (खंड 4.3 देखें)।
शिरापरक घनास्त्रता की शुरुआत और प्रगति में वैरिकाज़ नसों और सतही थ्रोम्बोफ्लिबिटिस की संभावित भूमिका पर कोई सहमति नहीं है।
गर्भावस्था में थ्रोम्बोम्बोलिज़्म के बढ़ते जोखिम, विशेष रूप से प्रसवोत्तर अवधि के 6-सप्ताह की अवधि पर विचार किया जाना चाहिए ("गर्भावस्था और दुद्ध निकालना" के बारे में जानकारी के लिए खंड 4.6 देखें)।
वीटीई के लक्षण (गहरी शिरा घनास्त्रता और फुफ्फुसीय अन्त: शल्यता)
यदि इस प्रकार के लक्षण होते हैं, तो महिलाओं को तत्काल चिकित्सा सहायता लेनी चाहिए और उन्हें सूचित करना चाहिए कि वे सीएचसी ले रही हैं।
गहरी शिरा घनास्त्रता (DVT) के लक्षणों में शामिल हो सकते हैं:
- पैर और / या पैर या पैर में एक नस के साथ एकतरफा सूजन;
- पैर में दर्द या कोमलता जो केवल खड़े होने या चलने पर ही महसूस हो सकती है;
- प्रभावित पैर में गर्मी की बढ़ती सनसनी; पैर की त्वचा जो लाल या फीकी पड़ गई हो।
फुफ्फुसीय अन्त: शल्यता (पीई) के लक्षणों में शामिल हो सकते हैं:
- सांस की तकलीफ और तेजी से सांस लेने की अचानक और अस्पष्ट शुरुआत;
- अचानक खांसी जो हेमोप्टीसिस से जुड़ी हो सकती है;
- सीने में तेज दर्द;
- गंभीर प्रकाश सिरदर्द या चक्कर आना;
- तेज या अनियमित दिल की धड़कन।
इनमें से कुछ लक्षण (जैसे "सांस की तकलीफ" और "खांसी") गैर-विशिष्ट हैं और इन्हें अधिक सामान्य या कम गंभीर घटनाओं (जैसे श्वसन पथ के संक्रमण) के रूप में गलत समझा जा सकता है।
संवहनी रोड़ा के अन्य लक्षणों में शामिल हो सकते हैं: अचानक दर्द, सूजन या एक "चरम" का हल्का नीला मलिनकिरण।
यदि आंख में रुकावट होती है, तो लक्षण दर्द रहित धुंधलापन से लेकर दृष्टि हानि तक हो सकते हैं। कभी-कभी दृष्टि हानि लगभग तुरंत होती है।
धमनी थ्रोम्बेम्बोलिज्म (एटीई) का जोखिम
महामारी विज्ञान के अध्ययन ने सीएचसी के उपयोग को धमनी थ्रोम्बोम्बोलिज़्म (मायोकार्डिअल इन्फ्रक्शन) या सेरेब्रोवास्कुलर दुर्घटनाओं (जैसे क्षणिक इस्केमिक हमला, स्ट्रोक) के बढ़ते जोखिम के साथ जोड़ा है। धमनी थ्रोम्बोम्बोलिक घटनाएं घातक हो सकती हैं।
एटीई के जोखिम कारक
सीएचसी उपयोगकर्ताओं में धमनी थ्रोम्बोम्बोलिक जटिलताओं या एक सेरेब्रोवास्कुलर दुर्घटना का जोखिम जोखिम कारकों की उपस्थिति में बढ़ जाता है (तालिका देखें)। यदि किसी महिला में एटीई के लिए एक गंभीर जोखिम कारक या कई जोखिम कारक हैं जो धमनी घनास्त्रता के जोखिम को बढ़ाते हैं (खंड 4.3 देखें) तो एरियाना को contraindicated है। यदि एक महिला में एक से अधिक जोखिम कारक हैं, तो यह संभव है कि जोखिम में वृद्धि व्यक्तिगत कारकों के योग से अधिक हो, इस मामले में उसके कुल जोखिम पर विचार किया जाना चाहिए। यदि लाभ-जोखिम संतुलन नकारात्मक माना जाता है, एक सीएचसी निर्धारित नहीं किया जाना चाहिए (खंड 4.3 देखें)।
तालिका: एटीई . के जोखिम कारक
एटीईई के लक्षण
यदि इस प्रकार के लक्षण दिखाई देते हैं, तो महिलाओं को तुरंत एक स्वास्थ्य देखभाल पेशेवर से संपर्क करना चाहिए और उन्हें सूचित करना चाहिए कि वे सीएचसी ले रही हैं।
सेरेब्रोवास्कुलर दुर्घटना के लक्षणों में शामिल हो सकते हैं:
- चेहरे, हाथ या पैर की अचानक सुन्नता या कमजोरी, विशेष रूप से शरीर के एक तरफ;
- चलने में अचानक कठिनाई, चक्कर आना, संतुलन या समन्वय की हानि;
- अचानक भ्रम, बोलने या समझने में कठिनाई;
- एक या दोनों आंखों में देखने में अचानक कठिनाई;
- बिना किसी ज्ञात कारण के अचानक, गंभीर या लंबे समय तक माइग्रेन;
- आक्षेप के साथ या बिना चेतना की हानि या बेहोशी।
अस्थायी लक्षण बताते हैं कि यह एक क्षणिक इस्केमिक हमला (टीआईए) है।
मायोकार्डियल इंफार्क्शन (एमआई) के लक्षणों में निम्न शामिल हो सकते हैं:
- दर्द, बेचैनी, दबाव, भारीपन, छाती, हाथ या ब्रेस्टबोन के नीचे निचोड़ने या परिपूर्णता की अनुभूति;
- पीठ, जबड़े, गले, हाथ, पेट में विकीर्ण होने वाली बेचैनी;
- परिपूर्णता, अपच या घुटन की भावना;
- पसीना, मतली, उल्टी या चक्कर आना;
- अत्यधिक कमजोरी, चिंता या सांस की तकलीफ;
- तेज या अनियमित दिल की धड़कन।
स्त्री रोग संबंधी कैंसर
54 अंतरराष्ट्रीय अध्ययनों के आंकड़ों के एक मेटा-विश्लेषण में मौखिक गर्भनिरोधक उपयोगकर्ताओं के बीच स्तन कैंसर के निदान का थोड़ा अधिक जोखिम पाया गया। यह बढ़ा हुआ जोखिम उपचार की अवधि पर निर्भर नहीं करता है। जोखिम कारकों जैसे कि अशक्तता या स्तन कैंसर के पारिवारिक इतिहास का प्रभाव सिद्ध नहीं होता है।
यह बढ़ा हुआ जोखिम अस्थायी है और मौखिक गर्भनिरोधक बंद होने के 10 साल बाद गायब हो जाता है।
मौखिक गर्भ निरोधकों को लेने वाली महिलाओं में अधिक नियमित नैदानिक निगरानी के कारण अधिक स्तन कैंसर का निदान किया जा सकता है, जिससे प्रारंभिक पहचान की संभावना बढ़ जाती है।
क्योंकि 40 वर्ष से कम उम्र की महिलाओं में स्तन कैंसर दुर्लभ है, स्तन कैंसर की अधिक संख्या उन महिलाओं में निदान की जाती है जो उस अवधि के दौरान स्तन कैंसर के जोखिम की तुलना में हाल ही में COCs लेती हैं या छोटी होती हैं। पूरे जीवन काल में स्तन कैंसर का निदान किया गया गैर-उपयोगकर्ताओं में निदान किए गए लोगों की तुलना में COC उपयोगकर्ता चिकित्सकीय रूप से कम उन्नत होते हैं।
कुछ महामारी विज्ञान के अध्ययन सीओसी के दीर्घकालिक उपयोगकर्ताओं में गर्भाशय ग्रीवा के कैंसर के बढ़ते जोखिम की रिपोर्ट करते हैं। हालांकि, इस तरह के डेटा को यौन व्यवहार में अंतर या मानव पेपिलोमा वायरस (एचपीवी) जैसे अन्य कारकों के लिए किस हद तक जिम्मेदार ठहराया जा सकता है, यह विवादास्पद बना हुआ है।
प्रकाशित डेटा मौखिक गर्भ निरोधकों के उपयोग से समझौता नहीं करता है, क्योंकि लाभ संभावित जोखिमों से अधिक हैं।
इसके अतिरिक्त, मौखिक गर्भनिरोधक डिम्बग्रंथि और एंडोमेट्रियल कैंसर के जोखिम को कम करता है।
नियोप्लासिया / लीवर रोग
सौम्य यकृत ट्यूमर (जैसे फोकल गांठदार हाइपरप्लासिया, यकृत एडेनोमास) और, इससे भी अधिक दुर्लभ, घातक यकृत ट्यूमर को सीओसी लेने वाली महिलाओं में शायद ही कभी रिपोर्ट किया गया है। अलग-अलग मामलों में, इन ट्यूमर के परिणामस्वरूप जीवन के लिए खतरा इंट्रा-पेट में रक्तस्राव हुआ है।
गर्भावस्था के दौरान और COCs के उपयोग के दौरान, कोलेस्टेसिस की घटना या इसके बिगड़ने की सूचना मिली है, लेकिन COCs के साथ संबंध का कोई निर्णायक प्रमाण नहीं है।
COCs के उपयोग के साथ हेपेटिक और हेपेटोबिलरी विकारों की सूचना दी गई है। जिगर के कार्य के तीव्र या पुरानी गड़बड़ी के लिए COC को बंद करने की आवश्यकता हो सकती है जब तक कि यकृत समारोह के पैरामीटर सामान्य मूल्यों पर वापस नहीं आ जाते।
सरदर्द
माइग्रेन की शुरुआत या तेज होना या असामान्य विशेषताओं के साथ सिरदर्द का विकास, यानी आवर्तक, लगातार, या तीव्र, सीओसी को बंद करने और कारण के मूल्यांकन की आवश्यकता होती है।
उच्च रक्तचाप
हालांकि असामान्य रूप से, COCs लेने वाली महिलाओं में रक्तचाप में वृद्धि की सूचना मिली है।
उच्च रक्तचाप वाली महिलाओं में, उच्च रक्तचाप का इतिहास या उच्च रक्तचाप से संबंधित स्थितियां (गुर्दे की कुछ स्थितियों सहित), गर्भनिरोधक की एक और विधि बेहतर हो सकती है।
यदि इन मामलों में सीओसी का उपयोग किया जाता है, तो रक्तचाप में उल्लेखनीय वृद्धि की स्थिति में सीओसी की सावधानीपूर्वक निगरानी और बंद करने की सिफारिश की जाती है।
अन्य
- महिलाओं में सावधानी बरतनी चाहिए:
- मेटाबोलिक विकार जैसे कि सीधी मधुमेह।
- हाइपरलिपिडिमिया (हाइपरट्रिग्लिसराइडिमिया, हाइपरकोलेस्ट्रोलेमिया)। हाइपरलिपिडिमिया के लिए इलाज की जा रही महिलाओं की लगातार निगरानी की जानी चाहिए यदि वे COCs लेने का विकल्प चुनती हैं। COC उपयोगकर्ताओं के एक छोटे प्रतिशत में लगातार हाइपरट्रिग्लिसराइडिमिया हो सकता है।
- ऊंचा ट्राइग्लिसराइड्स वाले रोगियों में, एस्ट्रोजन युक्त तैयारी का उपयोग प्लाज्मा ट्राइग्लिसराइड्स में दुर्लभ लेकिन उल्लेखनीय वृद्धि के साथ जुड़ा हो सकता है, जिससे अग्नाशयशोथ हो सकता है।
- मोटापा (बॉडी मास इंडेक्स = वजन / ऊंचाई² 30)।
- सौम्य स्तन ट्यूमर और गर्भाशय डिस्ट्रोफी (हाइपरप्लासिया; फाइब्रॉएड)।
- गैलेक्टोरिया के साथ या उसके बिना हाइपरप्रोलैक्टिनीमिया।
- गर्भावस्था के दौरान या संयुक्त मौखिक गर्भ निरोधकों के उपयोग के साथ या इतिहास या उपस्थिति वाले रोगियों में: मिर्गी, माइग्रेन, ओटोस्क्लेरोसिस, अस्थमा, संवहनी रोग का पारिवारिक इतिहास, वैरिकाज़ नसें, हर्पीज जेस्टेशनिस, पित्त पथरी, प्रणालीगत ल्यूपस एरिथेमेटोसस, हृदय, गुर्दे या यकृत की शिथिलता, अवसाद, उच्च रक्तचाप, कोरिया, हेमोलिटिक यूरीमिक सिंड्रोम।
- बहिर्जात एस्ट्रोजेन एंजियोएडेमा के लक्षणों को प्रेरित या बढ़ा सकते हैं, खासकर वंशानुगत एंजियोएडेमा वाली महिलाओं में।
- नैदानिक अध्ययनों में, गैर-गर्भावस्था संबंधी एमेनोरिया 7% चक्रों (नैदानिक अध्ययन की अवधि के दौरान 24% महिलाओं में) में देखा गया था और 3.6% महिलाओं में लगातार एमेनोरिया चक्र था। नैदानिक अध्ययनों में, केवल 1% महिलाओं ने एमेनोरिया के कारण इलाज बंद कर दिया।
- जब एरियाना को निर्देशों के अनुसार लिया जाता है, तो एमेनोरिया चक्र की स्थिति में उपचार रोकने और गर्भावस्था परीक्षण करने का कोई कारण नहीं होता है। यदि एरियाना को निर्देशों के अनुसार नहीं लिया जाता है या मासिक धर्म की लंबी अवधि के बाद नियमित रूप से एमेनोरिया होता है , गर्भावस्था को बाहर रखा जाना चाहिए।
- कुछ महिलाओं को पोस्ट-थैरेप्यूटिक एमेनोरिया (जो एनोव्यूलेशन के साथ हो सकता है) या ओलिगोमेनोरिया का अनुभव हो सकता है, खासकर अगर स्थिति पहले से मौजूद थी। ये स्थितियां आमतौर पर अनायास हल हो जाती हैं। यदि लंबे समय तक, आगे के नुस्खे से पहले पिट्यूटरी विकारों की संभावना की जांच की जानी चाहिए।
- सभी सीओसी के साथ, अनियमित रक्तस्राव (गर्भनिरोधक को रोकने से स्पॉटिंग और रक्तस्राव) हो सकता है, खासकर उपचार के पहले महीनों के दौरान। इस प्रकार, किसी भी अनियमित रक्तस्राव का आकलन लगभग तीन चक्रों के अनुकूलन अंतराल के बाद ही सार्थक होता है। यदि ये अनियमितताएं पहले के नियमित चक्रों के बाद बनी रहती हैं या दिखाई देती हैं, तो एक जैविक कारण की संभावना की जांच की जानी चाहिए और दुर्भावना या गर्भावस्था को बाहर करने के लिए पर्याप्त नैदानिक उपायों का संकेत दिया जाना चाहिए। नैदानिक उपायों में इलाज शामिल हो सकता है।
- COCs का उपयोग करते समय अवसाद की सूचना मिली है COCs का उपयोग करने वाले अवसाद के इतिहास वाली महिलाओं को बारीकी से देखा जाना चाहिए।
- यदि मेलास्मा / क्लोस्मा पिछली गर्भावस्था के दौरान या COCs के पिछले उपयोग के दौरान विकसित हुआ है, तो इस स्थिति को कम करने के लिए धूप के संपर्क में आने से बचें।
- दस्त और / या उल्टी COCs से हार्मोन के अवशोषण को कम कर सकती है (खंड 4.2 देखें)।
लैक्टोज असहिष्णुता वाली महिलाओं में इस दवा की सिफारिश नहीं की जाती है, क्योंकि इसमें लैक्टोज होता है।
चिकित्सा परीक्षा / दौरा
एरियाना का उपयोग शुरू करने या फिर से शुरू करने से पहले, एक पूर्ण चिकित्सा इतिहास (पारिवारिक इतिहास सहित) लिया जाना चाहिए और गर्भावस्था से इंकार किया जाना चाहिए। रक्तचाप को मापा जाना चाहिए और नैदानिक परीक्षा, मतभेदों द्वारा निर्देशित, की जानी चाहिए (खंड 4.3 देखें) और चेतावनियां (खंड 4.4 देखें) शिरापरक या धमनी घनास्त्रता से संबंधित जानकारी पर एक महिला का ध्यान आकर्षित करना महत्वपूर्ण है, जिसमें अन्य सीएचसी की तुलना में एरियाना से जुड़े जोखिम, वीटीई और एटीई के लक्षण, ज्ञात जोखिम कारक और मामले में क्या करना है। संदिग्ध घनास्त्रता के।
महिला को पैकेज पत्रक को ध्यान से पढ़ने और उसकी सलाह का पालन करने की आवश्यकता के बारे में भी सलाह दी जानी चाहिए। परीक्षाओं की आवृत्ति और प्रकार स्थापित दिशानिर्देशों पर आधारित होना चाहिए और इसे अलग-अलग महिला के लिए अनुकूलित किया जाना चाहिए।
महिलाओं को सलाह दी जानी चाहिए कि हार्मोनल गर्भनिरोधक एचआईवी संक्रमण (एड्स) और अन्य यौन संचारित रोगों से रक्षा नहीं करते हैं।
०४.५ अन्य औषधीय उत्पादों और अन्य प्रकार के अंतःक्रियाओं के साथ पारस्परिक क्रिया -
एथिनिल एस्ट्राडियोल या जेस्टोडीन और अन्य पदार्थों के बीच बातचीत से एथिनिल एस्ट्राडियोल या जेस्टोडीन के प्लाज्मा और ऊतक सांद्रता में कमी या वृद्धि हो सकती है।
एथिनिल एस्ट्राडियोल की सीरम सांद्रता में कमी से सफलता रक्तस्राव, मासिक धर्म की अनियमितता की वृद्धि हो सकती है और सीओसी की प्रभावशीलता कम हो सकती है।
सहवर्ती उपयोग:
- एंजाइम इंड्यूसर जैसे: एंटीकॉन्वेलेंट्स (फेनोबार्बिटल, फ़िनाइटोइन, प्राइमिडोन, कार्बामाज़ेपिन, टोपिरामेट); रिफाब्यूटिन; रिफैम्पिसिन; ग्रिसोफुलविन और संभवतः सेंट जॉन पौधा (हाइपरिकम पेरफोराटम)। उपचार के दौरान और उपचार के बंद होने के बाद चक्र के लिए बढ़े हुए यकृत चयापचय के कारण गर्भनिरोधक प्रभावकारिता में कमी आई। गर्भनिरोधक की एक गैर-हार्मोनल विधि को प्राथमिकता दी जानी चाहिए।
जब COCs के साथ सह-प्रशासित, कई HIV / HCV1 प्रोटीज अवरोधक और गैर-न्यूक्लियोसाइड रिवर्स ट्रांसक्रिपटेस अवरोधक एस्ट्रोजन या प्रोजेस्टोजन के प्लाज्मा सांद्रता को बढ़ा या घटा सकते हैं। कुछ मामलों में इन परिवर्तनों का शुद्ध प्रभाव चिकित्सकीय रूप से प्रासंगिक हो सकता है।
विशिष्ट अनुशंसाओं के लिए प्रत्येक प्रोटीज अवरोधक और गैर-न्यूक्लियोसाइड रिवर्स ट्रांसक्रिपटेस अवरोधक, एचआईवी और एचसीवी के एसएमपीसी के संबंधित अनुभाग देखें।
एस्ट्रोजेन, प्रोजेस्टोजन या दोनों के प्लाज्मा सांद्रता को CYP3A4 के मजबूत या मध्यम अवरोधकों द्वारा बढ़ाया जा सकता है जैसे कि एज़ोल एंटीफंगल (जैसे इट्राकोनाज़ोल, वोरिकोनाज़ोल, फ्लुकोनाज़ोल), मैक्रोलाइड्स (जैसे क्लैरिथ्रोमाइसिन, एरिथ्रोमाइसिन), वेरापामिल, डिल्टियाज़ेम और अंगूर का रस।
- 60 से 120 मिलीग्राम / दिन की एटोरिकॉक्सीब खुराक को एथिनिल एस्ट्राडियोल के प्लाज्मा सांद्रता को क्रमशः 1.4 से 1.6 गुना बढ़ाने के लिए दिखाया गया है, जब एक संयुक्त हार्मोनल गर्भनिरोधक के साथ 0.035 मिलीग्राम एथिनिलस्टरैडिओल युक्त होता है।
एंजाइम अवरोधकों के साथ संभावित बातचीत की नैदानिक प्रासंगिकता अज्ञात है।
- Modafinil: उपचार के दौरान और उपचार बंद करने के बाद के चक्र के लिए गर्भनिरोधक प्रभावकारिता में कमी का जोखिम।
- फ्लुनारिज़िन: फ्लुनारिज़िन की क्रिया के कारण प्रोलैक्टिन के लिए स्तन के ऊतकों की संवेदनशीलता में वृद्धि के कारण गैलेक्टोरिया का खतरा।
- ट्रोलैंडोमाइसिन सीओसी के साथ सहवर्ती प्रशासन के दौरान इंट्राहेपेटिक कोलेस्टेसिस के जोखिम को बढ़ा सकता है।
अन्य औषधीय उत्पादों पर अरियाना के प्रभाव
मौखिक गर्भनिरोधक कुछ दवाओं के चयापचय को प्रभावित कर सकते हैं। नतीजतन, प्लाज्मा और ऊतक सांद्रता बढ़ सकती है (जैसे साइक्लोस्पोरिन) या घट सकती है (जैसे लैमोट्रीजीन)।
नैदानिक आंकड़ों से पता चलता है कि एथिनिल एस्ट्राडियोल CYP1A2 सबस्ट्रेट्स की निकासी को रोकता है, जिससे उनके प्लाज्मा एकाग्रता में एक कमजोर (जैसे थियोफिलाइन) या मध्यम (जैसे टिज़ैनिडाइन) वृद्धि होती है।
संभावित अंतःक्रियाओं की पहचान करने के लिए सहवर्ती दवाओं के पैकेज पत्रक से परामर्श किया जाना चाहिए।
04.6 गर्भावस्था और स्तनपान -
गर्भावस्था
गर्भावस्था के दौरान उत्पाद का संकेत नहीं दिया जाता है।
अब तक, नैदानिक उपयोग में, और डायथाइलस्टिलबेस्ट्रोल के विपरीत, कई महामारी विज्ञान के अध्ययनों के परिणाम हमें प्रारंभिक गर्भावस्था में, अकेले या संयोजन में प्रशासित एस्ट्रोजेन के साथ विकृतियों के जोखिम को कम करने पर विचार करने की अनुमति देते हैं।
इसके अलावा, भ्रूण (विशेष रूप से मादा) के यौन भेदभाव से संबंधित जोखिम, जिन्हें पहले अत्यधिक एंड्रोजनोमेटिक प्रोजेस्टोजेन के साथ वर्णित किया गया है, को हाल ही में प्रोजेस्टोजेन (जैसे कि इस औषधीय उत्पाद में उपयोग किया जाता है) के लिए एक्सट्रपलेशन नहीं किया जा सकता है, जो हैं बहुत कम, या बिल्कुल नहीं, एंड्रोजेनोमेटिक्स।
नतीजतन, "एस्ट्रोजन-प्रोजेस्टोजन संयोजन" लेने वाले रोगी में गर्भावस्था की खोज गर्भपात को उचित नहीं ठहराती है।
प्रसवोत्तर अवधि में थ्रोम्बोम्बोलिज़्म के बढ़ते जोखिम को ध्यान में रखा जाना चाहिए जब एरियाना को फिर से शुरू किया जाता है (देखें खंड 4.2। और 4.4)।
खाने का समय
स्तनपान कराने वाली माताओं में उत्पाद के उपयोग की अनुशंसा नहीं की जाती है, क्योंकि एस्ट्रोजेन और प्रोजेस्टोजेन स्तन के दूध में गुजरते हैं।
स्तनपान के दौरान, एक अलग गर्भनिरोधक विधि की पेशकश की जानी चाहिए।
04.7 मशीनों को चलाने और उपयोग करने की क्षमता पर प्रभाव -
संबद्ध नहीं।
04.8 अवांछित प्रभाव -
COC उपयोगकर्ताओं में निम्नलिखित अवांछनीय प्रभाव बताए गए हैं:
सीओसी उपयोगकर्ताओं में गंभीर प्रतिकूल घटनाओं के लिए खंड 4.4 देखें।
नैदानिक परीक्षण के दौरान 15% महिलाओं में एमेनोरिया की घटना की सूचना मिली थी, खंड 4.4 देखें।
चरण III के अध्ययन के दौरान सबसे अधिक बार रिपोर्ट की गई प्रतिकूल घटनाओं (10% से अधिक) और एरियाना उपयोगकर्ताओं में पोस्ट-मार्केटिंग निगरानी में सिरदर्द, माइग्रेन, और ब्रेकथ्रू ब्लीडिंग / स्पॉटिंग शामिल हैं।
COCs लेने वाली महिलाओं में देखी गई अन्य प्रतिकूल प्रतिक्रियाएँ:
COCs पित्त संबंधी लिथियासिस और चल रहे कोलेस्टेसिस को खराब कर सकते हैं।
कुछ प्रतिकूल प्रतिक्रियाओं का विवरण
धमनी और शिरापरक थ्रोम्बोटिक और थ्रोम्बोम्बोलिक घटनाओं का एक बढ़ा जोखिम, जिसमें मायोकार्डियल रोधगलन, स्ट्रोक, क्षणिक इस्केमिक हमले, शिरापरक घनास्त्रता और फुफ्फुसीय अन्त: शल्यता शामिल है, सीएचसी उपयोगकर्ताओं में देखा गया है, और इस जोखिम पर खंड 4.4 में अधिक विस्तार से चर्चा की गई है।
संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्टिंग
औषधीय उत्पाद के प्राधिकरण के बाद होने वाली संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्ट करना महत्वपूर्ण है क्योंकि यह औषधीय उत्पाद के लाभ / जोखिम संतुलन की निरंतर निगरानी की अनुमति देता है। स्वास्थ्य पेशेवरों को राष्ट्रीय रिपोर्टिंग प्रणाली के माध्यम से किसी भी संदिग्ध प्रतिकूल प्रतिक्रिया की रिपोर्ट करने के लिए कहा जाता है। "पता www. Agenziafarmaco.gov.it/it/responsabili।
04.9 ओवरडोज़ -
वयस्कों और बच्चों में मौखिक गर्भनिरोधक ओवरडोज के लक्षणों में मतली, उल्टी, स्तन कोमलता, चक्कर आना, पेट में दर्द, नींद / थकान शामिल हो सकते हैं; महिलाओं में वापसी रक्तस्राव हो सकता है। कोई मारक नहीं हैं और उपचार रोगसूचक होना चाहिए।
05.0 औषधीय गुण -
05.1 "फार्माकोडायनामिक गुण -
निश्चित संघ में प्रोजेस्टिनिक्स और एस्ट्रोजेन
एटीसी कोड G03AA10 (जननांग प्रणाली और सेक्स हार्मोन)।
मोनोफैसिक एस्ट्रोजन-प्रोजेस्टोजन एसोसिएशन। गलत पर्ल इंडेक्स 0.24 (21,521 चक्र)।
एरियाना की गर्भनिरोधक प्रभावकारिता तीन पूरक क्रिया तंत्रों से उत्पन्न होती है:
- हाइपोथैलेमिक-पिट्यूटरी अक्ष के स्तर पर ओव्यूलेशन को रोकना;
- शुक्राणु के प्रवास के लिए गर्भाशय ग्रीवा के स्राव को अभेद्य बनाना;
- एंडोमेट्रियम को आरोपण के लिए अनुपयुक्त बनाना।
05.2 "फार्माकोकाइनेटिक गुण -
एथीनील एस्ट्रॉडिऑल
अवशोषण:
मौखिक प्रशासन के बाद एथिनिल एस्ट्राडियोल तेजी से और पूरी तरह से अवशोषित हो जाता है। 15 माइक्रोग्राम के प्रशासन के बाद, 30 पीजी / एमएल की चरम प्लाज्मा सांद्रता 1-1.5 घंटे के बाद पहुंच जाती है। एथिनिल एस्ट्राडियोल महान अंतर-व्यक्तिगत भिन्नताओं के साथ एक चिह्नित पहले पास प्रभाव से गुजरता है। पूर्ण जैव उपलब्धता लगभग 45% है।
वितरण:
एथिनिल एस्ट्राडियोल में 15 एल / किग्रा के वितरण की स्पष्ट मात्रा है और प्लाज्मा प्रोटीन बाध्यकारी लगभग 98% है।
एथिनिल एस्ट्राडियोल सेक्स हार्मोन बाइंडिंग ग्लोब्युलिन (एसएचबीजी) और कॉर्टिकोस्टेरॉइड (सीबीजी) के यकृत संश्लेषण को प्रेरित करता है। एथिनिल एस्ट्राडियोल 15 एमसीजी के साथ उपचार के दौरान, एसएचबीजी की प्लाज्मा एकाग्रता 86 से लगभग 200 एनएमओएल / एल तक बढ़ जाती है।
जैव परिवर्तन
एथिनिल एस्ट्राडियोल पूरी तरह से मेटाबोलाइज्ड होता है (मेटाबॉलिक प्लाज्मा क्लीयरेंस लगभग 10 मिली / मिनट / किग्रा)। बनने वाले मेटाबोलाइट्स मूत्र (40%) और मल (60%) में उत्सर्जित होते हैं। इन विट्रो में, एथिनिल एस्ट्राडियोल CYP2C19, CYP1A1 और CYP1A2 का प्रतिवर्ती अवरोधक होने के साथ-साथ CYP3A4/5, CYP2C8 और CYP2J2 का अपरिवर्तनीय अवरोधक है।
निकाल देना
एथिनिल एस्ट्राडियोल का उन्मूलन आधा जीवन लगभग 15 घंटे है। एथिनिल एस्ट्राडियोल अपरिवर्तित रूप में महत्वपूर्ण रूप से उत्सर्जित नहीं होता है। एथिनिल एस्ट्राडियोल के मेटाबोलाइट्स 4: 6 के मूत्र / पित्त अनुपात में उत्सर्जित होते हैं।
अपरिवर्तनीय स्थिति:
उपचार चक्र के दूसरे भाग में स्थिर अवस्था की स्थिति प्राप्त की जाती है। लगभग 1.4 से 2.1 तक के कारक के एथिनिल एस्ट्राडियोल का संचय होता है।
गेस्टोडीन:
अवशोषण
मौखिक प्रशासन के बाद गेस्टोडीन तेजी से और पूरी तरह से अवशोषित हो जाता है। पूर्ण जैव उपलब्धता लगभग 100% है। 60 माइक्रोग्राम जेस्टोडीन की एकल मौखिक खुराक के बाद, 2 एनजी / एमएल की चरम प्लाज्मा सांद्रता लगभग 60 मिनट में पहुंच जाती है। प्लाज्मा सांद्रता दृढ़ता से SHBG सांद्रता पर निर्भर है।
वितरण:
60 माइक्रोग्राम की एकल खुराक के बाद गेस्टोडीन में 1.4 एल / किग्रा के वितरण की स्पष्ट मात्रा होती है। यह प्लाज्मा एल्ब्यूमिन से 30% और SHBG से 50-70% बंधा होता है।
जैव परिवर्तन:
स्टेरॉयड मार्ग के माध्यम से गेस्टोडीन को बड़े पैमाने पर चयापचय किया जाता है। 60 माइक्रोग्राम की एकल खुराक के बाद मेटाबोलिक क्लीयरेंस लगभग 0.8 मिली / मिनट / किग्रा है। बनने वाले निष्क्रिय मेटाबोलाइट्स मूत्र (60%) और मल (40%) में उत्सर्जित होते हैं।
निकाल देना:
जेस्टोडीन का स्पष्ट उन्मूलन आधा जीवन लगभग 13 घंटे है। एथिनिल एस्ट्राडियोल के साथ सहवर्ती प्रशासन के बाद आधा जीवन 20 घंटे तक बढ़ा दिया जाता है।
अपरिवर्तनीय स्थिति:
एथिनिल एस्ट्राडियोल के साथ संयोजन में बार-बार खुराक के बाद, प्लाज्मा एकाग्रता लगभग 2-4 के कारक से बढ़ जाती है।
05.3 प्रीक्लिनिकल सुरक्षा डेटा -
व्यक्तिगत और संयोजन दोनों में सभी घटकों पर विष विज्ञान संबंधी अध्ययन किए गए हैं।
जानवरों में तीव्र विषाक्तता अध्ययनों ने आकस्मिक ओवरडोज के कारण तीव्र लक्षणों का कोई जोखिम नहीं दिखाया।
बार-बार प्रशासन के साथ सामान्य सुरक्षा अध्ययनों ने मनुष्यों में कोई अप्रत्याशित जोखिम नहीं दिखाया है।
लंबे समय तक और बार-बार की जाने वाली खुराक कार्सिनोजेनेसिटी अध्ययनों में कार्सिनोजेनिक गुण नहीं पाए गए। हालांकि, यह याद रखना महत्वपूर्ण है कि सेक्स स्टेरॉयड हार्मोन-निर्भर ट्यूमर में कुछ ऊतकों के विकास को बढ़ावा दे सकता है।
यदि एस्ट्रोजन-प्रोजेस्टेजन संयोजनों का सही ढंग से उपयोग किया जाता है, तो टेराटोजेनिकिटी अध्ययनों ने कोई विशेष जोखिम प्रकट नहीं किया है। हालांकि, गर्भावस्था की शुरुआत में गलती से लेने पर तुरंत इलाज बंद कर देना जरूरी है।
Mutagenicity अध्ययनों ने एथिनिल एस्ट्राडियोल या जेस्टोडीन की किसी भी उत्परिवर्तजन क्षमता को प्रकट नहीं किया।
06.0 भेषज सूचना -
०६.१ अंश -
हल्के पीले रंग की गोली (सक्रिय):
लैक्टोज मोनोहाइड्रेट,
माइक्रोक्रिस्टलाइन सेलुलोज,
भ्राजातु स्टीयरेट,
पोलाक्रिलिन पोटेशियम,
ओपेड्री येलो YS-1-6386-G [हाइप्रोमेलोज, टाइटेनियम डाइऑक्साइड (E171), येलो आयरन ऑक्साइड (E172), रेड आयरन ऑक्साइड (E172)],
मैक्रोगोल १४५०,
ई वैक्स (मोंटैंग्लिकोलिक वैक्स)।
सफेद गोली (प्लेसबो):
लैक्टोज मोनोहाइड्रेट,
माइक्रोक्रिस्टलाइन सेलुलोज,
भ्राजातु स्टीयरेट,
पोलाक्रिलिन पोटेशियम,
Opadry सफेद Y-5-18024-A [हाइप्रोमेलोज, हाइड्रॉक्सीप्रोपाइलसेलुलोज, टाइटेनियम डाइऑक्साइड (E171), मैक्रोगोल 400],
मैक्रोगोल 1500,
ई वैक्स (मोंटैंग्लिकोलिक वैक्स)।
06.2 असंगति "-
संबद्ध नहीं।
06.3 वैधता की अवधि "-
34 महीने।
06.4 भंडारण के लिए विशेष सावधानियां -
इस दवा को किसी विशेष भंडारण की स्थिति की आवश्यकता नहीं होती है।
06.5 तत्काल पैकेजिंग की प्रकृति और पैकेज की सामग्री -
कैलेंडर पैक में 24 हल्के पीले और 4 सफेद टैबलेट (पीवीसी/एल्यूमीनियम)
1x28, 3x28 और 6x28 के पैक।
सभी पैक आकारों की बिक्री नहीं की जा सकती है।
06.6 उपयोग और संचालन के लिए निर्देश -
कोई विशेष निर्देश नहीं।
07.0 "विपणन प्राधिकरण" के धारक -
बेयर एस.पी.ए. - वायल सर्टोसा, १३० - २०१५६ मिलान
08.0 विपणन प्राधिकरण संख्या -
1x28 फिल्म-लेपित टैबलेट एआईसी एन 034921015
3x28 फिल्म-लेपित टैबलेट एआईसी एन 034921027
6x28 फिल्म-लेपित टैबलेट एआईसी एन 034921039
09.0 प्राधिकरण के पहले प्राधिकरण या नवीनीकरण की तिथि -
20.10.2000 / 24 जुलाई 2009
10.0 पाठ के पुनरीक्षण की तिथि -
09/2016