इस वीडियो पाठ में हम एक ऐसी बीमारी के बारे में और करीब से जानेंगे जिसका उल्लेख हमने अक्सर कुछ उपेक्षित या ठीक से इलाज न किए गए यौन संचारित संक्रमणों की संभावित जटिलताओं के बीच किया है। मैं पैल्विक सूजन की बीमारी के बारे में बात कर रहा हूं, जिसे पीआईडी के रूप में जाना जाता है।
श्रोणि सूजन की बीमारी सूजन है जो महिला के ऊपरी जननांग पथ और आस-पास के ऊतकों को प्रभावित करती है। अक्सर, इसलिए, यह फैलोपियन ट्यूब, गर्भाशय, अंडाशय, गर्भाशय ग्रीवा और आसपास के पेरिटोनियम को प्रभावित करता है। पैल्विक सूजन की बीमारी की उपस्थिति में, ये सभी ऊतक सूजन, चिड़चिड़े और सूजे हुए हो जाते हैं। लंबे समय में, सूजन प्रक्रिया की दृढ़ता प्रजनन अंगों को गंभीर रूप से नुकसान पहुंचा सकती है, यहां तक कि महिला की बांझपन के लिए भी जिम्मेदार है। इस कारण से, पहले संदेह पर तत्काल चिकित्सा हस्तक्षेप आवश्यक है। अन्यथा, यानी, यदि श्रोणि सूजन की बीमारी का इलाज नहीं किया जाता है, तो आगे की जटिलताएं बहुत गंभीर हो सकती हैं।
पैल्विक सूजन की बीमारी के अधिकांश मामले आरोही संक्रमण का परिणाम हैं। व्यवहार में, संक्रमण योनि से ऊपर की ओर फैलता है, गर्भाशय ग्रीवा को पार करता है और श्रोणि अंगों तक पहुंचता है। पैल्विक सूजन की बीमारी के विकास में योगदान देने वाले कारक कई हैं। इनमें शामिल हैं, उदाहरण के लिए, यौन संलिप्तता, बैक्टीरियल वेजिनोसिस या एक यौन संचारित रोग की उपस्थिति, गर्भावस्था की समाप्ति और एक अंतर्गर्भाशयी उपकरण का सम्मिलन, जैसे कि गर्भनिरोधक कुंडल। कई संक्रामक एजेंट पैल्विक सूजन की बीमारी की शुरुआत का निर्धारण करने में भूमिका निभा सकते हैं। हालांकि, ज्यादातर मामले 2 सबसे आम यौन संचारित संक्रमणों के लिए जिम्मेदार बैक्टीरिया के कारण होते हैं। ये बैक्टीरिया होते हैं क्लैमाइडिया ट्रैकोमैटिस और यह नेइसेरिया गोनोरहोई. यह भी माना जाना चाहिए कि संक्रमण के प्रारंभिक चरणों के दौरान होने वाली उपकला क्षति, आगे के संक्रमणों को जोड़ने का पक्षधर है, जो माइकोप्लाज्मा, आंतों के मूल के बैक्टीरिया, एनारोबेस, स्ट्रेप्टोकोकी और स्टेफिलोकोसी जैसे अवसरवादी रोगजनकों द्वारा बनाए रखा जाता है। अंत में, पूर्णता के लिए, यह याद रखना आवश्यक है कि - बहुत कम ही - पैल्विक सूजन की बीमारी भी एक प्रक्रिया का परिणाम हो सकती है जो जननांगों में उत्पन्न नहीं होती है, लेकिन रक्त, लसीका या आस-पास के अंगों से प्रजनन प्रणाली तक पहुंचती है।
जहां तक लक्षणों का सवाल है, पैल्विक सूजन की बीमारी रोगसूचक या स्पर्शोन्मुख हो सकती है, वह भी उन चरणों के संबंध में जिनमें यह स्थित है। इसके अलावा, जब वे मौजूद होते हैं, तब भी नैदानिक अभिव्यक्तियाँ इतनी निरर्थक हो सकती हैं कि निदान करना मुश्किल हो जाता है।हालांकि, पैल्विक सूजन की बीमारी का सबसे आम लक्षण पेट दर्द है, जो अक्सर स्थिर और तीव्र तीव्रता का होता है। पैल्विक सूजन की बीमारी की विशेषता विशेषताओं में पीठ के निचले हिस्से में दर्द, दर्दनाक संभोग, रंग, बनावट या गंध में असामान्य योनि स्राव, भारी या अनियमित मासिक धर्म, बुखार, कमजोरी, मतली और मूत्र संबंधी लक्षण शामिल हैं।
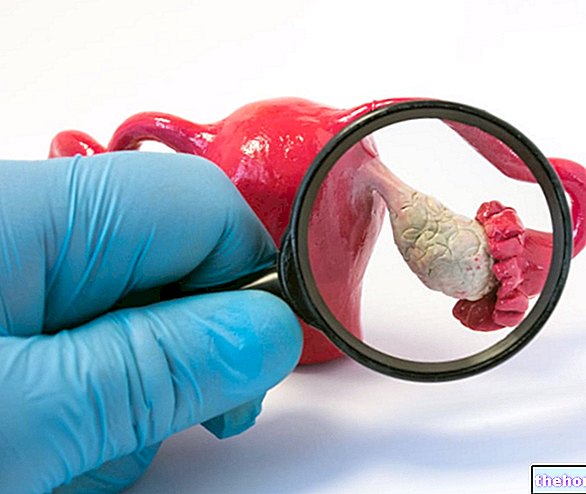
जब पैल्विक सूजन की बीमारी लंबे समय तक रहती है, तो यह पुरानी हो जाती है। इस मामले में, जटिलताएं बहुत गंभीर हो सकती हैं और पुरानी श्रोणि दर्द, आवर्तक जननांग संक्रमण और ट्यूबल रोड़ा से बांझपन की संभावना बढ़ सकती है। जैसा कि आप आंकड़े से देख सकते हैं, यदि पर्याप्त उपचार का उपयोग नहीं किया जाता है, तो श्रोणि सूजन की बीमारी फैलोपियन ट्यूबों के भीतर निशान ऊतक, आसंजन और फोड़े के गठन की ओर ले जाती है। नतीजतन, फैलोपियन ट्यूब में रुकावट या विकृति होती है। इस कारण से, श्रोणि सूजन की बीमारी एक्टोपिक गर्भावस्था का प्रमुख कारण है। वास्तव में, हमने जिस रुकावट का उल्लेख किया है, उसके कारण निषेचित अंडा कोशिका, गर्भाशय तक नहीं पहुंच पाती है, खुद को ट्यूबों के स्तर पर प्रत्यारोपित करती है। स्वाभाविक रूप से, फैलोपियन ट्यूब की संरचना गर्भकालीन थैली को समायोजित करने के लिए उपयुक्त नहीं है; इसलिए, एक्टोपिक गर्भावस्था की उपस्थिति में, गर्भपात या ट्यूबल टूटना अनिवार्य रूप से होगा; उत्तरार्द्ध विशेष रूप से खतरनाक है और रोगी के जीवन को खतरे में डाल सकता है। पैल्विक सूजन की बीमारी की एक और जटिलता संक्रमण की सीमा है यह सूजन की ओर जाता है जिसे फिट्ज़-ह्यूग कहा जाता है- कर्टिस सिंड्रोम, जिगर की बाहरी सतह पर निशान ऊतक के गठन की विशेषता है।
आइए अब निदान की ओर मुड़ें। इस संबंध में, श्रोणि परीक्षा से शुरू करके श्रोणि सूजन की बीमारी का निदान किया जा सकता है। यात्रा के दौरान, स्त्री रोग विशेषज्ञ योनि या गर्भाशय ग्रीवा में असामान्य स्राव की जाँच करेंगे। इसके अलावा, यह गर्भाशय की गतिविधियों से जुड़े श्रोणि, ट्यूबल और गर्दन के दर्द के संभावित कारणों की जांच करेगा। गर्भाशय ग्रीवा-योनि स्राव और मूत्रमार्ग स्वैब की संस्कृति परीक्षा जिम्मेदार संक्रामक एजेंटों को निर्धारित करने की अनुमति देती है, और सबसे ऊपर, की उपस्थिति की पुष्टि या बहिष्करण करने के लिए क्लैमाइडिया ट्रैकोमैटिस और का नेइसेरिया गोनोरहोई. लैप्रोस्कोपी को सबसे अच्छा नैदानिक परीक्षण माना जाता है, लेकिन यह स्पष्ट रूप से एक आक्रामक प्रक्रिया है, इसलिए इसे नियमित परीक्षा के रूप में अनुशंसित नहीं किया जाता है। निदान करने में, अल्ट्रासाउंड और एंडोमेट्रियल बायोप्सी भी मदद कर सकता है। उत्तरार्द्ध, विशेष रूप से, एंडोमेट्रियम का एक छोटा सा नमूना लेने में होता है, यानी ऊतक जो गर्भाशय गुहा को आंतरिक रूप से रेखाबद्ध करता है। रक्त परीक्षण के लिए, श्रोणि सूजन की बीमारी की उपस्थिति में सफेद रक्त कोशिका की संख्या में वृद्धि होती है और सूजन के कुछ गैर-विशिष्ट सूचकांक, जैसे एरिथ्रोसाइट अवसादन दर (ईएसआर) और सी-रिएक्टिव प्रोटीन।
पैल्विक सूजन की बीमारी का इलाज एंटीबायोटिक दवाओं के साथ किया जा सकता है, संभवतः दर्द निवारक के साथ जोड़ा जा सकता है। दूसरी ओर, सूजन को कम करने के लिए, विरोधी भड़काऊ दवाएं, जैसे कोर्टिसोन और डेरिवेटिव, निर्धारित की जा सकती हैं। गंभीर मामलों में, अस्पताल में भर्ती और अंतःशिरा एंटीबायोटिक दवाओं का उपयोग आवश्यक हो सकता है। मौलिक साथी का मूल्यांकन और संभावित उपचार है, साथ ही चिकित्सा की पूरी अवधि के लिए संभोग से परहेज करना है। और भी गंभीर मामलों में, उदाहरण के लिए, जब संक्रमण पेट में गहराई तक फैलता है या एक फोड़ा बन जाता है, तो सर्जरी की आवश्यकता हो सकती है। निष्कर्ष निकालने से पहले, रोकथाम की दृष्टि से जोखिम भरे यौन व्यवहारों से बचकर पेल्विक इंफ्लेमेटरी डिजीज के अनुबंध की संभावना को कम किया जा सकता है। विशेष रूप से, जोखिम को कम करने के लिए, संभोग के दौरान कंडोम का उपयोग करने की सिफारिश की जाती है, भागीदारों की संख्या को सीमित करने के लिए और नियमित रूप से स्क्रीनिंग परीक्षणों से गुजरने के लिए, विशेष रूप से क्लैमाइडिया और गोनोरिया को बाहर करने के लिए।