कई कारक इसकी उपस्थिति को प्रभावित कर सकते हैं, जिनमें शामिल हैं: एक अस्वास्थ्यकर आहार, मोटापा, धूम्रपान, गतिहीन जीवन शैली, आंतों के जंतु, पारिवारिक प्रवृत्ति, कुछ वंशानुगत रोग और सूजन आंत्र रोग।
मलाशय में अधिक बार, कोलन एडेनोकार्सिनोमा कम विशिष्ट लक्षणों (जैसे मल में रक्त, एनीमिया, पेट दर्द, पेट में ऐंठन, आदि) के लिए जिम्मेदार होता है।
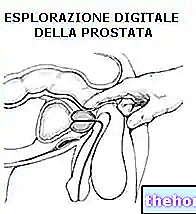
कोलन एडेनोकार्सिनोमा के सटीक निदान के लिए, निम्नलिखित आवश्यक हैं: शारीरिक परीक्षण, चिकित्सा इतिहास, रक्त और मल पर प्रयोगशाला परीक्षण, वाद्य परीक्षण (जैसे कोलोनोस्कोपी) और ट्यूमर बायोप्सी।
कोलन एडेनोकार्सिनोमा थेरेपी कैंसर के चरण और रोगी के स्वास्थ्य की सामान्य स्थिति के अनुसार भिन्न होती है, संभावित उपचारों में शामिल हैं: सर्जिकल थेरेपी, रेडियोथेरेपी, कीमोथेरेपी और तथाकथित "लक्षित थेरेपी"।
बड़ी आंत: एक संक्षिप्त शारीरिक याद
छोटी आंत से पहले, बड़ी आंत आंत और पाचन तंत्र का टर्मिनल पथ है।
यह इलियोसेकल वाल्व से शुरू होता है और गुदा पर समाप्त होता है; यह 6 खंडों (सीकुम, आरोही बृहदान्त्र, अनुप्रस्थ बृहदान्त्र, अवरोही बृहदान्त्र, सिग्मा और मलाशय) से बना है, लगभग 2 मीटर लंबा है और इसका औसत व्यास 7 सेंटीमीटर है ( इसलिए बड़ी आंत का नाम)।
एक एडेनोकार्सिनोमा क्या है?
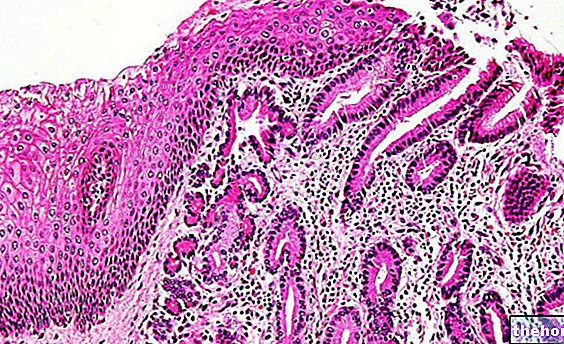
एडेनोकार्सिनोमा एक घातक ट्यूमर है जो स्रावी गुणों वाले ऊतक (इसलिए एक म्यूकोसा) या एक एक्सोक्राइन ग्रंथि से संबंधित कोशिका के अनियंत्रित प्रसार से उत्पन्न होता है।
एडेनोकार्सिनोमा एडेनोमास (सौम्य ट्यूमर) का घातक संस्करण है।
उपरोक्त अनुवांशिक उत्परिवर्तन के लक्ष्य जीन हैं जो कोशिका वृद्धि और विभाजन को नियंत्रित करते हैं, जो बताता है कि क्यों कोलन एडेनोकार्सीनोमा जैसे ट्यूमर अनियंत्रित सेल प्रसार प्रक्रिया द्वारा विशेषता है।
कोलन एडेनोकार्सिनोमा के कारण क्या हैं?

वर्तमान में, बृहदान्त्र एडेनोकार्सिनोमा के सटीक कारण अज्ञात हैं; हालांकि, इस विषय पर वैज्ञानिक प्रमाण बताते हैं कि इस घातक ट्यूमर की उपस्थिति में कई विशिष्ट कारक योगदान करते हैं, जिनमें शामिल हैं:
- एडिनोमेटस पॉलीप्स के कोलोरेक्टल के साथ उपस्थिति। कोलोरेक्टल के एडिनोमेटस पॉलीप्स (या बस एडेनोमास) सौम्य ट्यूमर होते हैं जिनमें घातक नियोप्लाज्म में बदलने की क्षमता नगण्य होती है, जो कि एडेनोकार्सिनोमा में होती है।
- जठरांत्र संबंधी मार्ग (जैसे लिंच II सिंड्रोम और पारिवारिक एडिनोमेटस पॉलीपोसिस) के साथ सौम्य या घातक ट्यूमर के विकास से जुड़ी वंशानुगत स्थितियों की उपस्थिति। वैज्ञानिक अध्ययनों से पता चला है कि जो लोग इन वंशानुगत स्थितियों के वाहक हैं, उन्हें कोलन एडेनोकार्सिनोमा होने का उच्च जोखिम होता है, जो 30-40 साल की उम्र से शुरू होता है।
- कोलोरेक्टल कैंसर से कुछ परिचित;
- एक अस्वास्थ्यकर आहार, जिसमें रेड मीट, पशु मूल के वसायुक्त खाद्य पदार्थ और तले हुए खाद्य पदार्थों का सेवन होता है, और जिसमें आहार फाइबर और ताजे फल और सब्जियों का सेवन कम होता है;
- एक सूजन आंत्र रोग (जैसे क्रोहन रोग या अल्सरेटिव कोलाइटिस) की उपस्थिति। इन स्थितियों को "बड़ी आंत की पुरानी सूजन और बाद की शारीरिक संरचना के परिणामी परिवर्तन" की विशेषता है;
- वृद्धावस्था। आम तौर पर, कोलन कैंसर जैसे अंतर्निहित कैंसर के उत्परिवर्तन का संचय एक धीमी प्रक्रिया है जिसमें कई सालों लगते हैं;
- मोटापा, सिगरेट धूम्रपान, गतिहीन जीवन शैली और शराब का सेवन। सांख्यिकीय अध्ययनों से पता चला है कि मोटे, भारी शराब पीने वाले, धूम्रपान करने वाले और निष्क्रिय लोग, जब सामान्य वजन वाले लोगों, परहेज़ करने वालों, धूम्रपान न करने वालों और सक्रिय जीवन वाले लोगों की तुलना में अधिक दिखाते हैं कोलोरेक्टल एडेनोकार्सिनोमा विकसित करने की प्रवृत्ति;
- अफ्रीकी-अमेरिकी आबादी से संबंधित। यदि अन्य अधिक सामान्य आबादी (जैसे कोकेशियान या एशियाई) के साथ तुलना की जाती है, तो अफ्रीकी-अमेरिकी आबादी बृहदान्त्र एडेनोकार्सिनोमा के लिए एक विशेष प्रवृत्ति दर्शाती है (इस प्रवृत्ति के पीछे के कारण अज्ञात हैं)।
जिज्ञासा
कुछ विश्वसनीय शोधों के अनुसार, कोलन एडेनोकार्सिनोमा के 70% से अधिक मामले आनुवंशिक या पारिवारिक जोखिम कारकों से जुड़े नहीं हैं, बल्कि: रेड मीट, वसायुक्त खाद्य पदार्थ और शराब, सिगरेट धूम्रपान, l "मोटापा, एक गतिहीन जीवन शैली का अत्यधिक सेवन और एडिनोमेटस पॉलीप्स की उपस्थिति।
महामारी विज्ञान
40 वर्ष से कम आयु की आबादी में दुर्लभ, कोलन एडेनोकार्सिनोमा मुख्य रूप से 60 से 75 वर्ष की आयु के लोगों को प्रभावित करता है।
जैसा कि पहले कहा गया है कि जोखिम कारकों पर चर्चा करते समय, कोलन एडेनोकार्सिनोमा की अफ्रीकी-अमेरिकी आबादी के लिए एक विशेष "वरीयता" है।
विश्व स्तर पर, हर साल, कोलन एडेनोकार्सिनोमा और अन्य प्रकार के बड़े आंत्र नियोप्लाज्म स्वतंत्र रूप से दस लाख से अधिक लोगों को प्रभावित करते हैं और साथ में महिलाओं में कैंसर के दूसरे सबसे आम रूप का प्रतिनिधित्व करते हैं। , और पुरुषों में कैंसर का तीसरा सबसे आम रूप है।
इटली में, इटालियन कैंसर रजिस्ट्री एसोसिएशन के 2017 से पहले के एक आंकड़े के अनुसार, हर साल महिलाओं में कोलन एडेनोकार्सिनोमा के लगभग 23,000 नए मामले और पुरुषों में लगभग 30,000 नए मामले सामने आते हैं।
, एक व्यापक लक्षण चित्र के साथ, बहुत विशिष्ट नहीं है और बड़ी आंत के साथ इसके स्थानीयकरण पर निर्भर है।
कोलन एडेनोकार्सिनोमा के सामान्य लक्षण

बृहदान्त्र एडेनोकार्सिनोमा की सबसे आम नैदानिक अभिव्यक्तियाँ हैं:
- आंतों की आदतों में परिवर्तन (जैसे दस्त-कब्ज का विकल्प, मल की स्थिरता में परिवर्तन, आदि);
- मल में रक्त, आंतरिक रक्तस्राव का परिणाम;
- पेट में दर्द;
- पेट के निचले हिस्से में ऐंठन
- पेट की सूजन
- मलाशय से रक्तस्राव;
- शौच के बाद आंत के अधूरे खाली होने की अनुभूति;
- जलन और गुदा खुजली;
- एनीमिया;
- कमजोरी और थकान में आसानी;
- बिना किसी कारण के वजन कम होना
- सांस की तकलीफ।
सबसे आम स्थान
कोलोरेक्टल एडेनोकार्सिनोमा का सबसे आम स्थानीयकरण मलाशय (लगभग 50% मामलों) में होता है, इसके बाद सिग्मा (19-21%), आरोही बृहदान्त्र (16%), अनुप्रस्थ बृहदान्त्र (8%) और अवरोही बृहदान्त्र से होता है। % मामलों)।
जटिलताओं
समय के साथ, बृहदान्त्र के एक एडेनोकार्सिनोमा के विस्तार से आंतों के लुमेन में रुकावट आती है, जिसके परिणामस्वरूप फेकल ट्रांजिट (आंतों में रुकावट या आंतों में रुकावट) की रुकावट होती है।
अधिकांश घातक ट्यूमर की तरह, इसके अलावा, बृहदान्त्र एडेनोकार्सिनोमा में एक घुसपैठ की शक्ति होती है, जो इसे रोग के एक उन्नत चरण में, शारीरिक रूप से आसन्न अंगों और लिम्फ नोड्स पर आक्रमण करने और रक्त और लसीका, मेटास्टेस (यानी कैंसर कोशिकाओं) के माध्यम से प्रसारित करने की अनुमति देती है। शारीरिक रूप से दूर के अंगों और लिम्फ नोड्स में।
बृहदान्त्र एडेनोकार्सिनोमा मेटास्टेस से सबसे अधिक प्रभावित अंगों में यकृत, फेफड़े, हड्डियां और मस्तिष्क शामिल हैं।
ट्यूमर बायोप्सी का महत्व
ट्यूमर बायोप्सी एकमात्र नैदानिक परीक्षण है जो हमें पूर्ण निश्चितता के साथ, कोलन एडेनोकार्सिनोमा की प्रगति (या स्टेजिंग) के चरण को स्थापित करने की अनुमति देता है।
चिकित्सकों के इलाज के लिए, सबसे उपयुक्त चिकित्सा की योजना बनाने के लिए एक नियोप्लाज्म के मंचन का ज्ञान आवश्यक है।

बृहदान्त्र के एडेनोकार्सिनोमा का स्थान
तथाकथित ड्यूक्स वर्गीकरण के अनुसार, कोलोरेक्टल एडेनोकार्सिनोमा की प्रगति के चार संभावित चरण हैं: स्टेज ए, स्टेज बी, स्टेज सी और स्टेज डी।
- स्टेज ए: यह सबसे कम गंभीर अवस्था है।
इस स्तर पर, ट्यूमर लगभग विशेष रूप से आंत के श्लेष्म झिल्ली पर रहता है; शायद ही कभी, यह म्यूकोसा के नीचे की परतों में धकेलता है।
यह कभी भी लिम्फ नोड्स को प्रभावित नहीं करता है; - स्टेज बी: चरण ए के तुरंत बाद गुरुत्वाकर्षण का चरण है।
इस स्तर पर, ट्यूमर द्रव्यमान आंतों के म्यूकोसा से परे प्रवेश कर गया है और अंतर्निहित मांसपेशियों की परत को प्रभावित करता है।
ऐसी परिस्थितियों में भी, इसमें कभी भी लिम्फ नोड्स शामिल नहीं होते हैं। - स्टेज सी: बढ़ती गंभीरता के पैमाने पर, यह दूसरे स्थान पर है।
इस स्तर पर, ट्यूमर मांसपेशियों की परत से आगे बढ़ गया है, आंतों की दीवार की सबसे बाहरी परत और पहले क्षेत्रीय लिम्फ नोड्स पर भी आक्रमण कर रहा है। - स्टेज डी: यह सबसे गंभीर अवस्था है।
इस स्तर पर, ट्यूमर ने अधिकांश क्षेत्रीय लिम्फ नोड्स को प्रभावित किया है और शरीर के विभिन्न अंगों में मेटास्टेस फैल गया है।
सर्जिकल थेरेपी

बृहदान्त्र एडेनोकार्सिनोमा के लिए सर्जिकल दृष्टिकोण नियोप्लाज्म (नियोप्लाज्म के चरण) की प्रगति के अनुसार भिन्न होता है।
स्टेज ए की उपस्थिति में आंतों के म्यूकोसा तक सीमित कोलन एडेनोकार्सिनोमा, दो संभावित सर्जिकल दृष्टिकोण हैं, दोनों न्यूनतम इनवेसिव: म्यूकोसा के तथाकथित एंडोस्कोपिक लकीर और लैप्रोस्कोपिक तकनीक द्वारा हटाने।
स्टेज बी कोलन एडेनोकार्सिनोमा और स्टेज सी कोलन ट्यूमर की उपस्थिति में, जिन्हें इलाज योग्य माना जाता है, सर्जिकल थेरेपी में बड़ी आंत के पथ को हटाने में शामिल होता है जिसमें ट्यूमर रहता है; ट्यूमर के स्थान के आधार पर, हटाने का हस्तक्षेप इन परिस्थितियों में प्रदर्शन में शामिल हो सकते हैं: आंशिक कोलेक्टोमी (बृहदान्त्र में स्थित ट्यूमर के लिए), मेसोरेक्टल एक्सिशन (मलाशय में स्थित ट्यूमर के लिए जो अभी-अभी म्यूकोसा से गुजरे हैं), एनास्टोमोसिस के साथ कम पूर्वकाल की लकीर (ऊपरी हिस्से में साइट वाले ट्यूमर के लिए) मलाशय का) और उदर-पेरिनियल लकीर (गुदा के पास स्थित ट्यूमर के लिए)।
यह ध्यान दिया जाना चाहिए कि इस प्रकार का सर्जिकल दृष्टिकोण आंतों के पुनर्संयोजन से जुड़ा है और, कभी-कभी, क्षेत्रीय लिम्फ नोड्स को हटाने के साथ भी।
बृहदान्त्र के चरण डी और चरण सी एडेनोकार्सिनोमा की उपस्थिति में, जिन्हें उपचार योग्य नहीं माना जाता है, शल्य चिकित्सा में कुल कोलेक्टोमी या ट्यूमर द्रव्यमान से आंतों की नहर को हटाने के उद्देश्य से ऑपरेशन होते हैं, जो इसके बड़े आकार के कारण, उपरोक्त के लिए जिम्मेदार है आंतों में रुकावट (या आंतों की रुकावट) की घटना।
यह एक संकेत है कि एक बहुत ही उन्नत चरण में ट्यूमर की उपस्थिति में, जहां संभव हो, मेटास्टेस द्वारा पहुंचे अंगों को हटाने की भी परिकल्पना की गई है।
रेडियोथेरेपी और कीमोथेरेपी
रेडियोथेरेपी में नियोप्लास्टिक कोशिकाओं को नष्ट करने के उद्देश्य से उच्च-ऊर्जा आयनकारी विकिरण की एक निश्चित खुराक के लिए एक ट्यूमर द्रव्यमान के संपर्क में होता है।
दूसरी ओर, कीमोथेरेपी में एक ट्यूमर की कोशिकाओं सहित तेजी से बढ़ने वाली कोशिकाओं को मारने में सक्षम दवाओं का प्रशासन, अंतःशिरा या मौखिक रूप से होता है।
बृहदान्त्र एडेनोकार्सिनोमा की उपस्थिति में, रेडियोथेरेपी और कीमोथेरेपी का उपयोग इस प्रकार किया जा सकता है:
- पूर्व-सर्जिकल उपचार (या नवजागुंत), ट्यूमर के द्रव्यमान के आकार को कम करने के लिए इसके बाद के हटाने की सुविधा के लिए।
- शल्य चिकित्सा के बाद जीवित रहने वाली कैंसर कोशिकाओं को नष्ट करने के लिए शल्य चिकित्सा के बाद (या सहायक) उपचार।
- रोगसूचक-उपशामक उपचार, जब, शरीर के विभिन्न भागों में मेटास्टेस के प्रसार के कारण, ट्यूमर का प्रभावी निष्कासन अव्यावहारिक होता है।
लक्षित चिकित्सा
"लक्षित चिकित्सा" विशेष दवाओं पर आधारित एक उपचार है (उदाहरण: बेवाकिज़ुमैब, रामुसीरमब, सेतुक्सिमाब, पैनिटुमुमाब, रेगोराफेनीब आदि), जो विशेष रूप से कैंसर कोशिकाओं के विकास और विकास को बढ़ावा देने वाली हर चीज़ का प्रतिकार करता है।
बृहदान्त्र एडेनोकार्सिनोमा के उपचार में, "लक्षित चिकित्सा" का उपयोग उन्नत चरण के नियोप्लाज्म के लिए एक रोगसूचक उपचार के रूप में किया जाता है।