रेडिकल प्रोस्टेटक्टोमी के लिए कुछ तैयारी की आवश्यकता होती है, जिसका उद्देश्य अनिवार्य रूप से रोगी के लिए जोखिम को कम करना है।
प्रक्रिया के अंत में, अस्पताल में भर्ती होने की अवधि होती है, जिसकी अवधि उपयोग की जाने वाली सर्जिकल तकनीक के आधार पर भिन्न होती है।
पोस्ट-ऑपरेटिव चरण में कुछ हफ्तों के लिए मूत्राशय कैथेटर का उपयोग और सरल दैनिक गतिविधियों की क्रमिक बहाली शामिल है।
प्रोस्टेट क्या है और इसमें कौन से कार्य शामिल हैं: एक संक्षिप्त समीक्षा

प्रोस्टेट (या प्रोस्टेट ग्रंथि) पुरुष जननांग प्रणाली की असमान बहिःस्रावी ग्रंथि है, जो श्रोणि में, मूत्राशय के ठीक नीचे और मलाशय के सामने स्थित होती है।
चेस्टनट के आकार और आकार के समान, प्रोस्टेट पुरुष मूत्रमार्ग को आंतरिक मूत्रमार्ग स्फिंक्टर पेशी और बाहरी मूत्रमार्ग दबानेवाला यंत्र पेशी के बीच के पथ में घेरता है; हालांकि, पुरुष मूत्रमार्ग के साथ प्रोस्टेट का संबंध सीमित नहीं है निकटता: प्रोस्टेट ग्रंथि, वास्तव में, चैनलों का उत्सर्जन करती है, जिन्हें प्रोस्टेटिक नलिकाएं कहा जाता है, जो पुरुष मूत्रमार्ग पर खुलती हैं, इस प्रकार दो संरचनात्मक संरचनाओं को संचार में डालती हैं।
प्रोस्टेट शुक्राणु के तरल घटक का हिस्सा स्रावित करता है; प्रकृति में क्षारीय और रंग में सफेद, इस तरल घटक में शुक्राणुओं की रक्षा के लिए मादा योनि के अम्लीय वातावरण को निष्क्रिय करने का कार्य होता है (जो अन्यथा उपरोक्त पर्यावरणीय परिस्थितियों से प्रभावित होता है) और जननांग प्रणाली के अंदर अपने जीवन को लम्बा खींचता है। महिला की।
अधिक जानकारी के लिए: प्रोस्टेट: एनाटॉमी और फंक्शन तंत्रिका-संवहनी संरचनाएं और निकटवर्ती तंत्रिका-संवहनी संरचनाएं।
रेडिकल प्रोस्टेटक्टोमी को आंशिक प्रोस्टेटक्टोमी (या साधारण प्रोस्टेटक्टोमी) के साथ भ्रमित नहीं किया जाना चाहिए, जिसमें प्रोस्टेट अंग को आंशिक रूप से हटाना शामिल है।
अधिक जानकारी के लिए: प्रोस्टेटक्टोमी और सरल प्रोस्टेटक्टोमी मध्यम-उच्च जोखिम पर, मेटास्टेस के बिना और पड़ोसी ऊतकों (लिम्फ नोड्स को छोड़कर) में ट्यूमर कोशिकाओं के प्रसार के बिना माना जाता है।
कम जोखिम वाले प्रोस्टेट कैंसर के रोगियों में रेडिकल प्रोस्टेटक्टोमी का भी उपयोग किया जा सकता है; इन परिस्थितियों में, हालांकि, अन्य संभावित चिकित्सीय दृष्टिकोणों की एक शॉर्टलिस्ट के भीतर हस्तक्षेप केवल एक संभावित चिकित्सीय समाधान है, जैसे कि रेडियोथेरेपी या नियोप्लाज्म की सरल सक्रिय निगरानी।
दूसरी ओर, रेडिकल प्रोस्टेटैक्टोमी को प्रोस्टेट कैंसर के उपचार के विकल्पों में शामिल नहीं किया जाता है, जिन्हें उच्च जोखिम में माना जाता है, प्रोस्टेट ग्रंथि के बाहर मेटास्टेस फैलते हैं; ऐसे मामलों में, एकमात्र स्थिति जो डॉक्टरों को कट्टरपंथी प्रोस्टेटक्टोमी के उपयोग का मूल्यांकन करने के लिए प्रेरित कर सकती है, वह है मूत्र पथ की कुल रुकावट की उपस्थिति, ट्यूमर द्रव्यमान के कारण रुकावट।
प्रोस्टेट कैंसर के जोखिम के स्तर का निर्धारण कैसे करें?
प्रोस्टेट कैंसर के जोखिम के स्तर को परिभाषित करने के लिए, रोगी को बायोप्सी और परीक्षण किया जाना चाहिए इमेजिंग, जैसे कि सीटी और चुंबकीय अनुनाद, जो स्पष्ट रूप से "नियोप्लाज्म का संभावित प्रसार" दिखाते हैं।
अधिक जानकारी के लिए: प्रोस्टेट कैंसर: कारण और लक्षण और एक ईसीजी पर।
इसके बाद, जिस डॉक्टर को यह प्रक्रिया करनी चाहिए, वह उसकी गहन शारीरिक जांच और "पूरी तरह से चिकित्सा इतिहास" के अधीन है, ताकि उसके स्वास्थ्य की सामान्य स्थिति से संबंधित जानकारी की और जांच की जा सके और ऑपरेशन से पहले की सावधानियों के बारे में स्पष्ट संकेत दिए जा सकें। ग्रहण करना।
हस्तक्षेप के लिए उसकी उपयुक्तता स्थापित करने के लिए रोगी के स्वास्थ्य की सामान्य स्थिति का ज्ञान आवश्यक है।
चिकित्सा इतिहास के दौरान, डॉक्टर सबसे ऊपर यह जानना चाहता है कि क्या रोगी: कुछ जमावट रोग से पीड़ित है; थक्कारोधी दवाएं और / या विशेष भोजन की खुराक लेता है; आमतौर पर इस्तेमाल की जाने वाली दवाओं, एनेस्थेटिक्स और / या शामक से एलर्जी है; धूम्रपान; आदि।
रेडिकल प्रोस्टेटेक्टॉमी: प्री-ऑपरेटिव सावधानियां
यहाँ मुख्य हैं:
- सर्जरी के दिन, कम से कम 8 घंटे का पूर्ण उपवास करें। इसका मतलब यह है कि यदि प्रक्रिया सुबह के लिए निर्धारित की जाती है, तो अंतिम भोजन की अनुमति पिछली शाम को होती है।
संज्ञाहरण द्वारा लगाया गया, 8 घंटे के उपवास में आम तौर पर पानी शामिल नहीं होता है; रोगी, वास्तव में, ऑपरेशन से कुछ घंटे पहले तक इसका सेवन करने की संभावना रखता है।
उपवास का पालन करने में विफलता के कारण कट्टरपंथी प्रोस्टेटैक्टोमी को दूसरी तारीख में स्थगित कर दिया जाता है। - यदि रोगी एंटीकोआगुलेंट ड्रग थेरेपी (जैसे वारफारिन) पर है, तो उसे सर्जरी के दौरान और बाद में अत्यधिक रक्तस्राव से बचने के लिए इस उपचार को अस्थायी रूप से निलंबित कर देना चाहिए।
- यदि रोगी धूम्रपान करने वाला है, तो उसे कम से कम अस्थायी रूप से धूम्रपान बंद कर देना चाहिए। धूम्रपान से विभिन्न जटिलताओं का खतरा बढ़ जाता है, जिसमें पोस्ट-ऑपरेटिव संक्रमण भी शामिल है।
- घर वापसी के लिए परिवार के किसी सदस्य या दोस्त की मदद लें। सर्जरी के बाद, यह अत्यधिक संभावना है कि रोगी भ्रमित, अनुत्तरदायी, कमजोर और थका हुआ महसूस करता है; इसलिए, वह बहुत स्वायत्त नहीं है और उसे समर्थन की आवश्यकता है (जैसे: वाहन चलाना दृढ़ता से हतोत्साहित किया जाता है)।
कोई अन्य पूर्व-संचालन संकेत रोगी और उसकी विशिष्ट स्वास्थ्य स्थितियों पर निर्भर करता है।
या एपिड्यूरल एनेस्थीसिया।
सभी तीन प्रकार रोगी को दर्द महसूस नहीं करने की अनुमति देते हैं, लेकिन केवल सामान्य संज्ञाहरण में सो जाना भी शामिल है (दोनों रीढ़ की हड्डी और एपिड्यूरल एनेस्थेसिया के साथ, रोगी सचेत रहता है)।
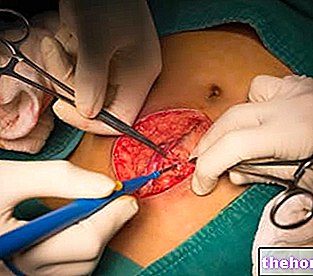
"ओपन" रेडिकल प्रोस्टेटैक्टोमी (पारंपरिक सर्जिकल तकनीक)
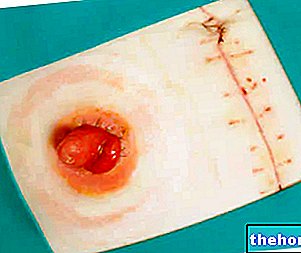
पारंपरिक सर्जिकल तकनीक के साथ किए गए रेडिकल प्रोस्टेटैक्टोमी में नाभि के नीचे के क्षेत्र में या पेरिनेम के स्तर (यानी अंडकोश और गुदा के बीच) में एक बड़ा चीरा लगाना शामिल है।
एक उप-नाभि चीरा के मामले में, प्रक्रिया को रेट्रोप्यूबिक रेडिकल प्रोस्टेटैक्टोमी कहा जाता है; हालांकि, पेरिनियल स्तर पर चीरा के मामले में, इस प्रक्रिया को वर्तमान में रेडिकल पेरिनियल प्रोस्टेटैक्टोमी कहा जाता है।
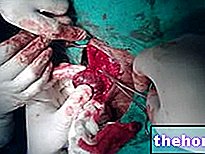
चीरा से उत्पन्न उद्घाटन के माध्यम से, सर्जन श्रोणि क्षेत्र तक पहुंचता है और प्रोस्टेट के आंशिक या कुल हटाने का संचालन करता है।
यदि प्रोस्टेट कैंसर पास के लिम्फ नोड्स या पड़ोसी न्यूरो-संवहनी संरचनाओं में फैल गया है, तो हटाने में ये तत्व भी शामिल हो सकते हैं; ऐसी स्थितियों में, स्पष्ट रूप से, ऑपरेशन अधिक आक्रामक होगा।
रेडिकल रेट्रोप्यूबिक प्रोस्टेटक्टोमी
रेट्रोप्यूबिक रेडिकल प्रोस्टेटेक्टॉमी में, सर्जन प्रोस्टेट के ठीक ऊपर पेट का चीरा लगाता है और वहां से सीधे प्रोस्टेट तक पहुंचता है, ताकि इसे पूरी तरह या आंशिक रूप से हटाया जा सके।
पेरिनियल रेडिकल प्रोस्टेटैक्टोमी
पेरिनियल क्षेत्र के चीरे से विशिष्ट, रेडिकल पेरिनियल प्रोस्टेटैक्टोमी शायद ही कभी इस्तेमाल किया जाने वाला दृष्टिकोण है, क्योंकि इसकी कुछ सीमाएँ हैं: वास्तव में, यह पेट के लिम्फ नोड्स और न्यूरो-संवहनी संरचनाओं के उन्मूलन की अनुमति नहीं देता है जो संभवतः नियोप्लास्टिक कोशिकाओं से प्रभावित होते हैं।
लेप्रोस्कोपिक तकनीक के साथ रेडिकल प्रोस्टेटैक्टमी
लैप्रोस्कोपी (या लैप्रोस्कोपिक तकनीक) एक न्यूनतम इनवेसिव सर्जिकल प्रक्रिया है, जो पेट के स्तर पर 3-4 छोटे चीरे (1 सेंटीमीटर) बनाने और लैप्रोस्कोप के रूप में जानी जाने वाली एक खोजपूर्ण जांच के उपयोग की विशेषता है।
लैप्रोस्कोपिक रेडिकल प्रोस्टेटैक्टोमी प्रक्रियाओं के दौरान, सर्जन आमतौर पर उदर क्षेत्र में 4 छोटे चीरे लगाता है; फिर, वह लैप्रोस्कोप को श्रोणि गुहा में पेश करने के लिए इन छोटे उद्घाटन का उपयोग करता है, जिसके साथ वह श्रोणि गुहा के अंदर ही देखता है, और प्रोस्टेट को हटाने के लिए उपयोगी शल्य चिकित्सा उपकरण।
चीरों का छोटा आकार जो लेप्रोस्कोपिक तकनीक के साथ कट्टरपंथी प्रोस्टेटैक्टोमी को अलग करता है, एक आसान और तेज पोस्ट-ऑपरेटिव रिकवरी की गारंटी देता है।
रोबोटिक (या रोबोट-असिस्टेड) रेडिकल लेप्रोस्कोपिक प्रोस्टेटेक्टॉमी
चिकित्सा प्रौद्योगिकियों की प्रगति के लिए धन्यवाद, अब कुछ वर्षों के लिए, सर्जन रोबोटिक उपकरण (रोबोट या रोबोट-सहायता प्राप्त रेडिकल लैप्रोस्कोपिक प्रोस्टेटक्टोमी) के समर्थन से लैप्रोस्कोपिक रेडिकल प्रोस्टेटक्टोमी करने में सक्षम हैं।
वास्तव में, यह लैप्रोस्कोपिक रेडिकल प्रोस्टेटैक्टोमी के लिए एक वैकल्पिक प्रक्रियात्मक दृष्टिकोण है।
इस प्रकार की ख़ासियत यह है कि सर्जन एक रोबोट का मार्गदर्शन करके प्रोस्टेट पर ऑपरेशन करता है, जो वास्तव में विशेषज्ञ डॉक्टर के हाथों की जगह लेता है।
लैप्रोस्कोपिक इंटरवेंशन का रोबोटिक संस्करण उच्च परिशुद्धता और यहां तक कि तेजी से रिकवरी समय सुनिश्चित करता है।
.कट्टरपंथी प्रोस्टेटक्टोमी प्रक्रियाओं के बाद, रोगी को पेशाब करने की अनुमति देने के लिए मूत्राशय कैथेटर का उपयोग किया जाता है; मूत्राशय कैथेटर के उपयोग की अवधि 2 से 3 सप्ताह तक होती है, क्लासिक सर्जिकल तकनीक के साथ संचालन के लिए, 7-10 दिनों तक, लैप्रोस्कोपिक प्रक्रियाओं के लिए।
रेडिकल प्रोस्टेटेक्टॉमी: प्रक्रिया के बाद रोगी कैसा है?
रेडिकल प्रोस्टेटेक्टोमी के बाद सर्जिकल चीरों में दर्द का अनुभव करना रोगी के लिए सामान्य है, खासकर चलते समय।
यदि दर्द गंभीर है, तो सर्जन एक दर्द निवारक दवा लिख सकता है जिसे हाथ पर लागू एक अंतःशिरा रेखा के माध्यम से प्रशासित किया जाना चाहिए।
यह भी ध्यान दिया जाना चाहिए कि सामान्य संज्ञाहरण के तहत प्रक्रियाओं के बाद पहले 24-48 घंटों में, रोगी को कमजोरी, सिरदर्द, भ्रम और धीमी सजगता का अनुभव हो सकता है: ये सभी संवेदनाहारी अभ्यास के सामान्य प्रभाव हैं, जो थोड़े समय में गायब हो जाते हैं। .
रेडिकल प्रोस्टेटेक्टॉमी: घर पर रिकवरी
अस्पताल में भर्ती होने के दिनों के बाद, घर पर ही रिकवरी जारी रहनी चाहिए।
कट्टरपंथी प्रोस्टेटक्टोमी से लौटने वाले रोगियों के लिए, घर पर पालन करने के लिए क्लासिक चिकित्सा संकेतों में शामिल हैं:
- थका देने वाली गतिविधियों (जैसे वजन उठाना) से बचें, लेकिन घर पर भी कुछ कम चलने का अभ्यास करें;
- डॉक्टर के "रास्ते" पर ड्राइव न करें;
- दर्द होने पर दर्द निवारक लें;
- स्वस्थ तरीके से खाएं;
- धीरे-धीरे अपनी सामान्य दिनचर्या में लौट आएं;
- उपस्थित चिकित्सक द्वारा अन्यथा संकेत दिए जाने तक यौन गतिविधि से बचना चाहिए।
रेडिकल प्रोस्टेटेक्टॉमी और फॉलो-अप
कट्टरपंथी प्रोस्टेटक्टोमी के बाद, एक अनुवर्ती कार्यक्रम की परिकल्पना की गई है, जो समय-समय पर एहतियाती जांच पर आधारित है, जो समय के साथ हस्तक्षेप के प्रभावों की निगरानी के लिए उपयोगी है और किसी भी रिलैप्स की तुरंत पहचान करने के लिए भी उपयोगी है।
इन नियंत्रणों में शामिल हैं:
- शारीरिक परीक्षा;
- पीएसए माप;
- डिजिटल रेक्टल परीक्षा।
रेडिकल प्रोस्टेटेक्टॉमी और यौन गतिविधि
रेडिकल प्रोस्टेटक्टोमी का यौन क्षेत्र में कमोबेश गहरा असर पड़ता है:
- रोगी कई महीनों (यहां तक कि 12-18 महीने) तक इरेक्शन की समस्या (स्तंभन दोष) से पीड़ित हो सकता है; कुछ मामलों में यह समस्या स्थायी होती है।
- स्खलन की क्षमता स्थायी रूप से बदल जाती है, रोगी अब वीर्य का उत्सर्जन नहीं करता है या केवल थोड़ी मात्रा में उत्सर्जन करता है।
हालांकि, प्रोस्टेटक्टोमी में आमतौर पर स्थायी बाँझपन की स्थिति शामिल होती है। - कुछ समय के लिए, रोगी को अब वैसी यौन रुचि महसूस नहीं हो सकती है जैसी सर्जरी से पहले की थी।
रेडिकल प्रोस्टेटेक्टॉमी: रिकवरी टाइम्स
जिन पुरुषों ने कट्टरपंथी प्रोस्टेटक्टोमी की है, उन्हें बेहतर महसूस करने और आत्मविश्वास के साथ सबसे सरल दैनिक गतिविधियों को फिर से शुरू करने के लिए 4 से 12 सप्ताह की आवश्यकता होती है।
कम वसूली समय कम आक्रामक तकनीकों (लैप्रोस्कोपी) के साथ हस्तक्षेप की विशेषता है; इसके विपरीत, लंबे समय तक पुनर्प्राप्ति समय पारंपरिक शल्य चिकित्सा तकनीक के साथ संचालन के लिए विशिष्ट है।
रेडिकल प्रोस्टेटक्टोमी के विशिष्ट जोखिम
- नपुंसकता;
- यूरिनरी इनफ़ेक्शन;
- मूत्र असंयम;
- मूत्रमार्ग सख्त;
- लिम्फोसेले और लिम्फेडेमा;
- मलाशय को नुकसान (मलाशय और प्रोस्टेट की निकटता के कारण)।
- जब ट्यूमर शरीर के बाकी हिस्सों में फैल गया हो तो रेडिकल प्रोस्टेटक्टोमी को contraindicated है।
- पेरिनियल दृष्टिकोण उन रोगियों में contraindicated है जिनकी प्रजनन क्षमता अभी भी संभावित रूप से अधिक है (उदाहरण के लिए, क्योंकि वे अभी भी अपेक्षाकृत युवा हैं)।