टर्नर सिंड्रोम की विशेषता "एक्स सेक्स क्रोमोसोम का संख्यात्मक या संरचनात्मक परिवर्तन है: कुछ रोगियों में उनके शरीर के प्रत्येक कोशिका में और केवल एक हिस्से में एक्स गुणसूत्र की कमी होती है; अन्य में संरचनात्मक रूप से परिवर्तित और दोषपूर्ण दूसरा एक्स गुणसूत्र होता है; अन्य में अभी भी कोशिकाएं होती हैं केवल एक एक्स गुणसूत्र और कोशिकाओं के साथ, जिसमें दूसरे एक्स गुणसूत्र के बजाय, वाई गुणसूत्र के हिस्से होते हैं (यानी लिंग गुणसूत्र जो पुरुष लिंग की पहचान करता है)।
टर्नर सिंड्रोम आमतौर पर छोटे कद और अंडाशय को विकसित करने में विफलता के लिए जिम्मेदार होता है; इसके अलावा, यह अक्सर जन्मजात हृदय और गुर्दा दोष और विभिन्न शारीरिक विसंगतियों से जुड़ा होता है।
टर्नर सिंड्रोम ठीक नहीं किया जा सकता है; हालांकि, रोगी विभिन्न रोगसूचक उपचारों पर भरोसा कर सकते हैं, जो उनकी स्थिति के मुख्य परिणामों को रोकने में सक्षम हैं।
टर्नर सिंड्रोम को उलरिच-टर्नर सिंड्रोम या मोनोसॉमी एक्स के रूप में भी जाना जाता है और अल्फान्यूमेरिक संक्षेप 45, एक्स के साथ।
महामारी विज्ञान: टर्नर सिंड्रोम कितना आम है
आंकड़े बताते हैं कि हर 2,000-2,500 में से एक महिला टर्नर सिंड्रोम के साथ पैदा होती है।
वास्तव में, यह अनुवांशिक रोग उपरोक्त की तुलना में अधिक सामान्य है, लेकिन ज्यादातर मामलों में यह गर्भपात या जन्म के समय मृत्यु का कारण बनता है।
क्या आप यह जानते थे ...
कुछ अनुमानों के अनुसार, संयुक्त राज्य अमेरिका में, गर्भपात के कुल मामलों में से 10% मामलों के लिए टर्नर सिंड्रोम जिम्मेदार है।
मानव और बाद वाले को बनाने वाले जीनों का परिसर।एक स्वस्थ मनुष्य में कुल 23 जोड़े गुणसूत्र होते हैं; प्रत्येक जोड़ी की एक प्रति मातृ मूल की होती है (अर्थात माता से प्राप्त होती है), जबकि दूसरी प्रति पैतृक मूल की होती है (अर्थात पिता से प्राप्त)।
गुणसूत्रों के 23 जोड़े में से जो मानव आनुवंशिक विरासत बनाते हैं, एक जोड़ी - ठीक 23 वां - व्यक्ति के लिंग (सेक्स क्रोमोसोम) के लिए निर्णायक है, जबकि शेष 22 जोड़े अन्य सभी विशेषताओं और कार्यों को प्रभावित करते हैं। शरीर। मानव (ऑटोसोमल गुणसूत्र)।
टर्नर सिंड्रोम को समझने के लिए, सेक्स क्रोमोसोम पर ध्यान देने की जरूरत है।
महिला में मौजूद सेक्स क्रोमोसोम की जोड़ी पुरुष में मौजूद जोड़े से अलग होती है: महिला में एक्स नामक दो क्रोमोसोम होते हैं, जबकि पुरुष के पास एक्स क्रोमोसोम और वाई के रूप में परिभाषित क्रोमोसोम होता है।
सेक्स क्रोमोसोम की सही संख्या मानव की भलाई, स्वास्थ्य और उचित विकास के लिए मौलिक है; सेक्स क्रोमोसोम की उपस्थिति या अनुपस्थिति, या तो एक्स या वाई, वास्तव में हमेशा गहरा परिणाम देती है।
उसी तरह, व्यक्ति के स्वास्थ्य और सही विकास के लिए, यह आवश्यक है कि सेक्स क्रोमोसोम की एक उपयुक्त संरचना हो; क्रोमोसोमल भागों की कमी, यहां तक कि न्यूनतम वाले, वास्तव में, महत्वपूर्ण जैविक रोग शामिल हैं।
टर्नर सिंड्रोम: रोगजनन
टर्नर सिंड्रोम की गुणसूत्र परिवर्तन विशेषता का परिणाम हो सकता है:
- सेक्स कोशिकाओं (युग्मकों) में से एक के गठन की प्रक्रिया के दौरान एक त्रुटि, जिससे उनके संघ के माध्यम से, बीमार व्यक्ति की उत्पत्ति हुई। यह त्रुटि, जिसमें एक गैर-वियोजन घटना होती है, सेक्स क्रोमोसोम की परिवर्तित विरासत के साथ एक सेक्स सेल की उत्पत्ति की ओर ले जाती है।
इस विशिष्ट स्थिति में, गुणसूत्र परिवर्तन एक विषम घटना का परिणाम है जो गर्भाधान से पहले हुआ था; इसका मतलब है कि गर्भाधान का उत्पाद जीव के प्रत्येक कोशिका में उपरोक्त परिवर्तन को बनाए रखेगा।
या की:
- निषेचित अंडे की कोशिका विभाजन प्रक्रिया के दौरान एक त्रुटि। फिर से, यह एक त्रुटि है जो एक कोशिका के सेक्स गुणसूत्रों की संख्या को बदल देती है; हालाँकि, पिछली स्थिति के विपरीत, गुणसूत्र परिवर्तन उस कोशिका रेखा तक सीमित है जो उस कोशिका से उतरती है जो उपरोक्त त्रुटि का नायक बन गया (जिस जीव का जन्म होगा, उसमें एक सामान्य गुणसूत्र प्रोफ़ाइल वाली कोशिकाएं और एक परिवर्तित गुणसूत्र प्रोफ़ाइल वाली कोशिकाएं होंगी)।
ऊपर वर्णित दोनों परिस्थितियों में, टर्नर सिंड्रोम प्रकृति में विरासत में नहीं मिला है (हालांकि सेक्स कोशिकाएं माता-पिता से संबंधित हैं, उनमें से एक को अलग करने वाला परिवर्तन केवल एक छिटपुट असामान्य घटना का परिणाम है)।
टर्नर सिंड्रोम: मोनोसॉमी, मोज़ेकवाद और अन्य गुणसूत्र किट
अपने अध्ययन के माध्यम से, विशेषज्ञों ने पाया कि टर्नर सिंड्रोम से जुड़े कम से कम 4 अलग-अलग गुणसूत्र सेट हैं।
सबसे आम क्रोमोसोमल सेट (50-60% मामलों में) मोनोसॉमी एक्स द्वारा विशेषता है; मोनोसॉमी एक्स रोगी के शरीर की प्रत्येक कोशिका में, दूसरे एक्स गुणसूत्र की अनुपस्थिति को इंगित करता है।
मोनोसॉमी एक्स को एक "गुणसूत्र परिवर्तन द्वारा समझाया गया है जो गर्भाधान से पहले भी हुआ था और यौन कोशिकाओं से संबंधित था जिनके मुठभेड़ से बीमार व्यक्ति का जन्म हुआ था।
दूसरा सबसे व्यापक क्रोमोसोमल सेट एक मोज़ेक घटना की विशेषता है, जैसे कि बीमार जीव की कोशिकाओं के केवल एक हिस्से में एक एक्स गुणसूत्र होता है, जबकि शेष भाग में दो होते हैं।
मोज़ेकवाद तब होता है जब निषेचित अंडे को विभाजित करने की प्रक्रिया के एक चरण में, गर्भाधान के बाद गुणसूत्र परिवर्तन जिससे रोग उत्पन्न होता है।
तीसरा संभावित क्रोमोसोमल सेट वह है जो एक सामान्य एक्स क्रोमोसोम और संरचना में एक एक्स क्रोमोसोम की उपस्थिति से चिह्नित होता है; रिंग क्रोमोसोम या आइसोक्रोमोसोम के रूप में जाना जाता है, यह संरचना-परिवर्तित एक्स क्रोमोसोम स्पष्ट रूप से गैर-कार्यात्मक है।
संरचनात्मक रूप से असामान्य एक्स गुणसूत्र की उपस्थिति को रोगग्रस्त जीव को देने वाली यौन कोशिकाओं के निर्माण में त्रुटि और निषेचित अंडे के कोशिका विभाजन में त्रुटि दोनों द्वारा समझाया जा सकता है।
बहुत कम ही पाया जाता है, चौथा और अंतिम संभव गुणसूत्र वह होता है जिसमें केवल एक X गुणसूत्र वाली कोशिकाएं होती हैं और केवल एक X गुणसूत्र वाली कोशिकाएं और Y गुणसूत्र का हिस्सा होता है (कई बार, यह Y गुणसूत्र एक ऑटोसोमल गुणसूत्र से जुड़ा होता है)।
इस क्रोमोसोमल सेट वाले विषयों को महिला माना जाता है, क्योंकि मौजूद वाई क्रोमोसोम का हिस्सा पुरुष यौन विशेषताओं का उत्पादन करने के लिए पर्याप्त नहीं है।
टर्नर सिंड्रोम: क्या यह वंशानुगत है?
टर्नर सिंड्रोम एक विरासत में मिला आनुवंशिक विकार नहीं है; आखिरकार, यह केवल मामला हो सकता है, यह देखते हुए कि बीमार महिलाएं जो गुणसूत्र परिवर्तन और विकृति के वाहक हैं, आमतौर पर बाँझ होती हैं।
टर्नर सिंड्रोम: जोखिम कारक
टर्नर सिंड्रोम का कारण बनने वाले गुणसूत्र परिवर्तन पूरी तरह से यादृच्छिक और अप्रत्याशित घटनाओं का परिणाम हैं।
वर्तमान ज्ञान के आधार पर, पारिवारिक इतिहास किसी भी तरह से रोग की शुरुआत को प्रभावित नहीं करता है।
नैदानिक।रोगी की आयु एक महत्वपूर्ण कारक है; वास्तव में, रोग की कुछ अभिव्यक्तियाँ प्रसवपूर्व चरण और प्रारंभिक बचपन की, किशोरावस्था के अन्य और अभी भी वयस्कता के अन्य लक्षण हैं।
प्रसव पूर्व आयु और प्रारंभिक बचपन

lymphedema
प्रसवपूर्व उम्र में और जीवन के पहले वर्षों में सबसे आम लक्षण लिम्फेडेमा है।
लिम्फेडेमा में शरीर के कुछ हिस्सों, दोनों अंगों और ऊतकों में लसीका का ठहराव होता है; यह ठहराव स्थानीय सूजन का कारण बनता है।
प्रसवपूर्व उम्र में, लिम्फेडेमा गर्दन क्षेत्र को प्रभावित करता है; इस स्तर पर, इसे सिस्टिक हाइग्रोमा भी कहा जाता है।
बचपन में, लिम्फेडेमा हाथों और पैरों (टखनों) तक भी फैल जाता है।
जन्मजात हृदय संबंधी विसंगतियाँ
टर्नर सिंड्रोम के वाहक जन्मजात हृदय संबंधी विकृतियां हो सकते हैं; इन विसंगतियों में से, बाइसेपिड एओर्टिक वॉल्व, एओर्टिक कॉरक्टेशन, एओर्टिक वॉल्व स्टेनोसिस और एओर्टिक रिगर्जिटेशन विशेष रूप से विशिष्ट हैं।
जन्मजात गुर्दे की विसंगतियाँ
टर्नर सिंड्रोम वाली लगभग एक तिहाई महिलाएं गुर्दे की असामान्यताओं के साथ पैदा होती हैं; विशेष रूप से, यह हो सकता है:
- तथाकथित घोड़े की नाल गुर्दे का परिचय दें,
- एक गुर्दा की कमी (गुर्दे की पीड़ा),
- गुर्दे को खराब रक्त आपूर्ति से पीड़ित।
सामान्य तौर पर, गुर्दे की असामान्यता वाले रोगियों में उच्च रक्तचाप और मूत्र पथ के संक्रमण का खतरा अधिक होता है।
शारीरिक विसंगतियाँ
टर्नर सिंड्रोम वाली महिलाओं की उपस्थिति शारीरिक विशेषताओं की एक श्रृंखला की विशेषता है, जो जीवन के पहले वर्षों के दौरान पहले से ही स्पष्ट हैं।
इन संभावित भौतिक अर्थों में, निम्नलिखित उल्लेख के योग्य हैं:
- छोटी गर्दन और तथाकथित पर्टिगियम कोलि;
- पीटोसिस और एपिकैंथस;
- कम कान और प्रमुख अलिंद;
- चौड़ी छाती और निप्पल एक दूसरे से काफी दूरी पर हैं;
- मछली का मुंह और उच्च और अति-उत्तल तालु (ओगिवल तालु);
- नाखून तंग और ऊपर की ओर इशारा करते हुए;
- कई मोल्स की उपस्थिति;
- क्यूबिटस वाल्गस (कोहनी से शुरू होने वाले प्रकोष्ठ का विषम पार्श्व विचलन);
- सिर के पीछे की निचली हेयरलाइन;
- छोटा मेम्बिबल (माइक्रोगैनेथिया) और मैक्सिला (रेट्रोग्नैथिया) का पिछड़ा विस्थापन;
- दोनों हाथों और पैरों की उंगलियां सामान्य से छोटी होती हैं (ज्यादातर मामलों में, चौथा और पांचवां मेटाकार्पल्स, और चौथा और पांचवां मेटाटार्सल शामिल होता है);
- सपाट पैर।
इसके अलावा, औसत से कम ऊंचाई और कम विकास दर पर ध्यान दिया जाना चाहिए।
मध्यकर्णशोथ
टर्नर सिंड्रोम वाली लड़कियां आवर्तक तीव्र ओटिटिस मीडिया और इफ्यूसिव ओटिटिस मीडिया से पीड़ित होती हैं।
बाद की उम्र में, इस प्रवृत्ति के अप्रिय परिणाम हो सकते हैं।
किशोरावस्था और वयस्कता
किशोरावस्था की शुरुआत में, टर्नर सिंड्रोम खुद को उन समस्याओं के साथ प्रकट करता है जो इसे सबसे अच्छी तरह से चिह्नित करते हैं: छोटा कद और अपरिपक्व, अल्पविकसित अंडाशय।
छोटा
टर्नर सिंड्रोम में, छोटा कद एक बानगी है, क्योंकि रोगी अपने साथियों की तुलना में स्पष्ट रूप से छोटे होते हैं।
टर्नर सिंड्रोम वाहकों की औसत ऊंचाई लगभग 140 सेंटीमीटर है।
छोटे कद की समस्या कई कारणों पर निर्भर करती है, सबसे पहले हार्मोनल कारक (ग्रोथ हार्मोन)।
अपरिपक्व अंडाशय
अंडाशय के पकने में विफलता से महिला सेक्स हार्मोन (एस्ट्रोजन और प्रोजेस्टेरोन) का अपर्याप्त उत्पादन होता है।
युवावस्था की एक महिला में, सेक्स हार्मोन की कमी यौन विशेषताओं (यौवन) के सही विकास और मासिक धर्म की शुरुआत को असंभव बना देती है; इसके अलावा, प्रसव उम्र की मानी जाने वाली महिलाओं में, यह बाँझपन का एक कारण है। .
टर्नर सिंड्रोम और इंटेलिजेंस
टर्नर सिंड्रोम वाली महिलाओं को तथाकथित गैर-मौखिक कौशल सीखने में कुछ कठिनाइयाँ होती हैं (जैसे: दृश्य-रचनात्मक कठिनाइयाँ, दृश्य-स्थानिक बुद्धिमत्ता, गणित, स्थानिक कार्यशील स्मृति, ठीक मोटर कौशल), जबकि उनके पास शक्ति के विभिन्न बिंदु होते हैं तथाकथित मौखिक कौशल में।
उपरोक्त कठिनाइयों से परे, टर्नर सिंड्रोम वाले लोगों में "सामान्य बुद्धि होती है, जो उन्हें स्कूल और काम दोनों में एक उत्पादक जीवन जीने की अनुमति देती है।"
टर्नर सिंड्रोम: जटिलताएं
टर्नर सिंड्रोम के साथ कई जटिलताएं जुड़ी हुई हैं, जिनमें शामिल हैं:
- हृदय संबंधी समस्याएं। जन्मजात हृदय और महाधमनी विसंगतियों के परिणामस्वरूप फुफ्फुसीय उच्च रक्तचाप और महाधमनी विच्छेदन हो सकता है।
संभावित रूप से घातक, मोनोसॉमी टर्नर सिंड्रोम वाली महिलाओं में इस प्रकृति की समस्याएं अधिक आम हैं। - उच्च रक्तचाप। यह गुर्दे की असामान्यताओं का एक संभावित परिणाम है।
- आवर्तक गुर्दे में संक्रमण। यह गुर्दे की विकृतियों का एक और संभावित परिणाम है।
- हाशिमोटो का थायरॉयडिटिस और बाद में हाइपोथायरायडिज्म। हाशिमोटो का थायरॉयडिटिस एक ऑटोइम्यून बीमारी है, जो थायरॉयड की गतिविधि और थायराइड हार्मोन (हाइपोथायरायडिज्म) के हार्मोन उत्पादन को कम करती है।
- ख़राब नज़र। टर्नर सिंड्रोम के विशिष्ट दृश्य गड़बड़ी एंबीलिया (आलसी आंख), मायोपिया और स्ट्रैबिस्मस हैं।
- बहरापन। यह उन रोगियों में आम है जो आवर्तक ओटिटिस मीडिया से पीड़ित हैं।
- कंकाल संबंधी समस्याएं। टर्नर सिंड्रोम वाली महिलाओं में, एस्ट्रोजन की कम मात्रा ऑस्टियोपोरोसिस की शुरुआत का पक्ष लेती है; इसके अलावा, कई रोगियों में स्कोलियोसिस या हाइपरकीफोसिस विकसित होने की प्रवृत्ति होती है।
- मधुमेह और मोटापा।
टर्नर सिंड्रोम और सीलिएक रोग और गैस्ट्रोओसोफेगल रिफ्लक्स रोग जैसी स्थितियों के बीच संबंध भी ध्यान देने योग्य है।
टर्नर सिंड्रोम: चिंता कब करें?
एक महिला व्यक्ति में, संदिग्ध संकेत हैं: छोटा कद, प्रसवपूर्व उम्र में लिम्फेडेमा और कम उम्र में, चौड़ी गर्दन और इसके साथ जाने वाली सभी चीजों के साथ यौवन विकसित करने में विफलता।
.
"शारीरिक परीक्षा और पारिवारिक इतिहास उपयोगी और आवश्यक जांच हैं, हालांकि एक निश्चित निदान की रूपरेखा के लिए पर्याप्त नहीं हैं; निश्चित रूप से, वे "नैदानिक परिकल्पना" तैयार करने में मौलिक हैं।
टर्नर सिंड्रोम: जेनेटिक टेस्ट
गुणसूत्र संरचना के मूल्यांकन के लिए, आनुवंशिक विश्लेषण का उद्देश्य आमतौर पर अनुमानित रोगी का रक्त नमूना होता है, जिसे उचित रूप से लिया जाता है।
आनुवंशिक परीक्षण एक एक्स गुणसूत्र की अनुपस्थिति या दो एक्स गुणसूत्रों में से किसी एक में किसी भी संरचनात्मक परिवर्तन को स्थापित करने की अनुमति देता है।
इस तरह के परीक्षण के परिणामों के लिए प्रतीक्षा समय आमतौर पर लगभग 15-20 दिन होता है।
टर्नर सिंड्रोम: प्रसव पूर्व निदान

टर्नर सिंड्रोम का निदान प्रसवपूर्व उम्र (यानी जन्म से पहले) में भी किया जा सकता है।
इसकी पहचान के लिए, एमनियोसेंटेसिस या विलोसेंटेसिस और प्रयोगशाला विश्लेषणों के बाद इन नैदानिक परीक्षणों का उपयोग किया जा सकता है; इसके अलावा, कुछ वर्षों से भ्रूण डीएनए परीक्षण भी उपयोग में है।
यह याद रखना चाहिए कि एमनियोसेंटेसिस या सीवीएस का उपयोग केवल तभी होता है जब "यह संदेह हो कि अजन्मा बच्चा टर्नर सिंड्रोम जैसी आनुवंशिक विसंगति" का वाहक है; ऐसा इसलिए है क्योंकि ये दो परीक्षण हैं जो गर्भपात के गैर-नगण्य जोखिम से जुड़े हैं।
, हृदय रोग विशेषज्ञ, आनुवंशिकीविद्, आर्थोपेडिस्ट, मूत्र रोग विशेषज्ञ, ओटोलरींगोलॉजिस्ट, नेत्र रोग विशेषज्ञ, गैस्ट्रोएंटेरोलॉजिस्ट और दंत चिकित्सक।यह भी एक मनोविज्ञान विशेषज्ञ के महत्व पर ध्यान देने योग्य है, क्योंकि टर्नर सिंड्रोम वाली महिलाएं अक्सर अपनी स्थिति से पीड़ित होती हैं।
टर्नर सिंड्रोम और हार्मोन थेरेपी
टर्नर सिंड्रोम के चिकित्सीय प्रबंधन में एक महत्वपूर्ण भूमिका निम्नलिखित के प्रशासन पर आधारित हार्मोन थेरेपी है:
- ग्रोथ हार्मोन (जीएच) ई
- महिला सेक्स हार्मोन (एस्ट्रोजन और प्रोजेस्टेरोन)।
टर्नर सिंड्रोम में वृद्धि हार्मोन
जैसा कि समझा जा सकता है, जीएच-आधारित हार्मोनल थेरेपी रोगियों के स्टैचुरल विकास को बढ़ावा देने का काम करती है।
आमतौर पर, यह थेरेपी बचपन में शुरू होती है और 15-16 साल की उम्र तक जारी रहती है (जिस उम्र में एक महिला आमतौर पर बढ़ना बंद कर देती है)।
उपचार की पूरी अवधि के लिए, प्रति दिन वृद्धि हार्मोन का एक इंजेक्शन होता है।
वर्तमान में उपयोग किया जाने वाला जीएच हार्मोन जैव प्रौद्योगिकी के लिए प्रयोगशाला में संश्लेषित उत्पाद है; अतीत में, हालांकि, यह शवों की पिट्यूटरी ग्रंथि से आया था।
जीएच हार्मोन की अधिक उपलब्धता सुनिश्चित करने के अलावा, इस परिवर्तन ने संभावित रूप से कुछ संक्रामक संक्रमण ले जाने वाली लाश से आने वाले उत्पाद के उपयोग से जुड़े संक्रामक जोखिम को रद्द करना संभव बना दिया है।
जीएच-आधारित हार्मोन थेरेपी की पूरी अवधि के दौरान, रोगियों के रक्त शर्करा की निगरानी करना बहुत महत्वपूर्ण है, क्योंकि यह उपचार हाइपरग्लेसेमिया (और मधुमेह) को बढ़ावा दे सकता है।
जीएच प्रशासन प्रभावी होने के लिए, तुरंत उपचार शुरू करना आवश्यक है।
क्या आप यह जानते थे ...
टर्नर सिंड्रोम वाली महिलाओं में, एक सही जीएच-आधारित हार्मोन थेरेपी 5-9 सेंटीमीटर की समग्र वृद्धि की गारंटी दे सकती है, जाहिर तौर पर प्रशासन के अंत में (इसलिए 15-16 साल में)।
टर्नर सिंड्रोम में सेक्स हार्मोन
टर्नर सिंड्रोम वाले रोगियों में, एस्ट्रोजन और प्रोजेस्टेरोन पर आधारित हार्मोन थेरेपी का उद्देश्य यौवन के विकास को बढ़ावा देना और मासिक धर्म चक्र को प्रेरित और विनियमित करना है।
उपरोक्त हार्मोन के प्रशासन की शुरुआत महिला यौवन की शुरुआत के साथ होनी चाहिए, जो लगभग 11 वर्ष की है; वास्तव में, अधिक सटीक होने के लिए, 11 साल की उम्र में उन्होंने एस्ट्रोजन-आधारित चिकित्सा शुरू की और उसके कुछ समय बाद ही प्रोजेस्टेरोन पर आधारित।
बहिर्जात एस्ट्रोजन माध्यमिक यौन विशेषताओं (जैसे स्तन निर्माण) और गर्भाशय की परिपक्वता के विकास के लिए आवश्यक है; यह भी जोड़ा जाना चाहिए कि यह किशोर ऑस्टियोपोरोसिस को सीमित करने में महत्वपूर्ण है, जो टर्नर सिंड्रोम की संभावित जटिलता है।
दूसरी ओर, मासिक धर्म चक्र को प्रेरित और विनियमित करने के लिए बहिर्जात प्रोजेस्टेरोन आवश्यक है।
एक नियम के रूप में, सेक्स हार्मोन थेरेपी कम से कम रजोनिवृत्ति की उम्र तक, यानी लगभग 50 वर्ष की आयु तक जारी रहनी चाहिए।
प्रशासन की विधि के संबंध में, यह मौखिक (गोली) या ट्रांसक्यूटेनियस (पैच या जेल) हो सकता है।
जहां तक खुराक का संबंध है, यह विभिन्न कारकों के अनुसार भिन्न होता है, सबसे पहले रोगी की उम्र (सामान्य तौर पर वे उम्र के साथ बढ़ते हैं)।
टर्नर सिंड्रोम और मनोचिकित्सा
टर्नर सिंड्रोम वाली महिलाओं में आत्म-सम्मान कम होता है और वे अवसाद से पीड़ित होती हैं; कारण हैं:
- एक सामान्य प्रजनन प्रणाली की अनुपस्थिति;
- सामान्य माध्यमिक यौन विशेषताओं की अनुपस्थिति;
- बाँझपन;
- सामान्य यौन जीवन जीने में असमर्थता;
- छोटा कद और शारीरिक असामान्यताएं।
मनोचिकित्सा और परिवार की निकटता रोगियों को अपनी स्थिति को अधिक शांति के साथ जीने और "संतोषजनक अस्तित्व" की संभावना में विश्वास करने में मदद कर सकती है।
टर्नर सिंड्रोम और प्रजनन क्षमता
आम तौर पर, टर्नर सिंड्रोम में बांझपन शामिल होता है; हालांकि, ऐसे दुर्लभ मामले हैं जिनमें रोगी उपजाऊ है और गर्भवती हो सकती है।
टर्नर सिंड्रोम वाली महिला के लिए, गर्भावस्था एक ख़तरा हो सकता है, क्योंकि यह स्थिति दिल के तनाव का कारण बनती है, जो दिल की असामान्यताओं वाले व्यक्ति (जैसे कि टर्नर सिंड्रोम वाले) में अप्रिय परिणाम हो सकते हैं।
टर्नर सिंड्रोम और निगरानी
टर्नर सिंड्रोम से उत्पन्न होने वाली खतरनाक जटिलताओं को देखते हुए, यह आवश्यक है कि रोगियों को समय-समय पर नैदानिक जांच से गुजरना पड़े, ताकि कुछ परिणामों को तुरंत रोका जा सके या कम से कम उनका प्रबंधन किया जा सके।
अधिक विस्तार में जाने पर, यहां वे परीक्षाएं और परीक्षण दिए गए हैं जो टर्नर सिंड्रोम वाली महिला को नियमित रूप से करनी चाहिए:
- वर्ष में कम से कम एक बार, रक्त परीक्षण जाँच करने के लिए:
- थायरॉयड के प्रकार्य;
- यकृत समारोह;
- कोलेस्ट्रॉल का स्तर;
- ग्लाइसेमिया।
- हर 2-4 साल में एक बार, रक्त परीक्षण का मूल्यांकन करने के लिए:
- लस सहिष्णुता;
- एस्ट्रोजन का स्तर।
- वर्ष में एक बार, कान के स्वास्थ्य की स्थिति के बारे में सुनवाई और अधिक सामान्यतः, का आकलन।
- साल में एक बार आंखों की जांच कराएं।
- साल में कई बार, ईसीजी और इकोकार्डियोग्राफी सहित कार्डियोलॉजिकल विजिट, जांच के लिए:
- महाधमनी का आकार और क्षमता;
- विभिन्न कार्डियक डिब्बों (एट्रिया और निलय) के साथ रक्त प्रवाह;
- फुफ्फुसीय धमनियों के स्वास्थ्य की स्थिति।
- किसी भी वृद्धि की तुरंत पहचान करने के लिए रक्तचाप को वर्ष में कई बार मापा जाता है।
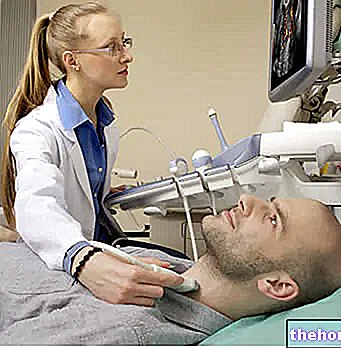
- वर्ष में एक बार, किडनी-मूत्राशय पथ के स्वास्थ्य की स्थिति का निरीक्षण करने के लिए गुर्दे की अल्ट्रासाउंड परीक्षा।
- साल में एक बार, कंकाल स्वास्थ्य का मूल्यांकन, स्कोलियोसिस और ऑस्टियोपोरोसिस जैसी समस्याओं की तुरंत पहचान करने के लिए।
- मधुमेह मेलिटस और मोटापे को रोकने के लिए वर्ष में कम से कम एक बार रक्त ग्लूकोज परीक्षण और वजन नियंत्रण।
- साल में एक बार, मैक्सिला या मेम्बिबल की किसी भी असामान्यता की निगरानी के लिए दंत चिकित्सा यात्रा।