अपनी यात्रा शुरू करने से पहले, यह बताना महत्वपूर्ण है कि प्रोस्टेट की गंभीर समस्याओं के जोखिम को कम करने के लिए शीघ्र निदान एक दुर्जेय हथियार है। यह ट्यूमर और सौम्य प्रोस्टेटिक हाइपरप्लासिया दोनों के लिए और यौन जीवन और पुरुष प्रजनन क्षमता पर सापेक्ष परिणामों के लिए सच है। इस संबंध में, मैं आपको याद दिलाता हूं कि प्रोस्टेट कैंसर वर्तमान में पुरुषों में सबसे आम कैंसर है। विशेष रूप से, वे पुरुष हैं जो न केवल प्रोस्टेट कैंसर के लिए, बल्कि प्रोस्टेटिक हाइपरट्रॉफी के लिए भी सबसे बड़ा जोखिम चलाने के लिए 50 वर्ष से अधिक उम्र के हैं। इस कारण से, 50 वर्ष की आयु के बाद, प्रोस्टेट स्वास्थ्य की जांच के लिए विशिष्ट परीक्षणों के निष्पादन की जोरदार सिफारिश की जाती है, यहां तक कि लक्षणों की अनुपस्थिति।इसके अलावा, किसी भी प्रोस्टेट या मूत्रजननांगी समस्या की उपस्थिति में, सामान्य रूप से, मूत्र रोग विशेषज्ञ से संपर्क करने की अच्छी आदत - जो मूत्र पथ और पुरुष जननांग प्रणाली के लिए संदर्भ विशेषज्ञ है - युवा वयस्कों में भी व्यापक होना चाहिए। आइए विस्तार से देखें कि प्रोस्टेट के स्वास्थ्य का आकलन करने के लिए कौन से परीक्षण उपयोगी हैं।
प्रोस्टेटिक विकृति के सही और शीघ्र निदान के लिए, मूत्र रोग विशेषज्ञ विभिन्न परीक्षणों का उपयोग कर सकते हैं। इनमें से, सबसे प्रसिद्ध और कभी-कभी आशंकाएं हैं: पीएसए खुराक, प्रोस्टेट का डिजिटल-रेक्टल एक्सप्लोरेशन, ट्रांस-रेक्टल प्रोस्टेटिक अल्ट्रासाउंड और संभवतः प्रोस्टेट बायोप्सी। इन परीक्षणों के लिए धन्यवाद, प्रारंभिक चरण में प्रोस्टेट विकृति का निदान करना अक्सर संभव होता है, अभी तक जटिल नहीं है और इसलिए आसानी से इलाज योग्य है। प्रोस्टेट कैंसर के मामले में शीघ्र निदान के महत्व के बारे में सोचें; ऐसी परिस्थितियों में, बीमारी की पहचान करना जब यह अभी भी अपने प्रारंभिक चरण में है, लगभग हमेशा पूरी तरह से ठीक होना सुनिश्चित करता है। ठीक इसी कारण से, मलाशय की खोज और पीएसए खुराक कैंसर स्क्रीनिंग परीक्षणों का प्रतिनिधित्व करते हैं। इस संबंध में, मैं एक छोटा कोष्ठक खोलना चाहूंगा। मैं आपको याद दिलाता हूं कि स्क्रीनिंग एक ऐसी रणनीति है जिसमें जोखिम में मानी जाने वाली विशिष्ट आबादी पर चिकित्सा परीक्षण करना शामिल है, प्रारंभिक अवस्था में किसी विशेष बीमारी की पहचान करने के लिए। उदाहरण के लिए, महिला आबादी के संबंध में, पैप परीक्षण एक स्क्रीनिंग विधि है जिसका उपयोग गर्भाशय ग्रीवा के कैंसर की पहचान करने के लिए किया जाता है, जबकि मैमोग्राफी यह स्तन कैंसर के निदान के लिए संकेत दिया जाता है। विशेष रूप से, 25 साल की उम्र से शुरू होने वाले हर तीन साल में पैप परीक्षण के निष्पादन की सिफारिश की जाती है, जबकि मैमोग्राफी की सिफारिश उन सभी महिलाओं के लिए की जाती है जो हर 2 साल में 50 वर्ष की आयु तक पहुंच जाती हैं। कोलन कैंसर के लिए महिलाओं की तुलना में पुरुषों दोनों के लिए एक सामान्य स्क्रीनिंग टेस्ट ; विशेष रूप से, ५० वर्ष की आयु से आमतौर पर साल में एक बार मल में गुप्त रक्त की खोज करने का सुझाव दिया जाता है, जिसे हर ५ साल में एक बार सिग्मोइडोस्कोपी या हर १० साल में एक कोलोनोस्कोपी द्वारा प्रतिस्थापित किया जा सकता है। प्रोस्टेट कैंसर के संबंध में, स्क्रीनिंग की वैधता अभी भी बहस का विषय है। वास्तव में, शीघ्र निदान के निर्विवाद लाभों के साथ-साथ, अति-उपचार के जोखिमों पर भी विचार किया जाना चाहिए, इसलिए प्रोस्टेट कैंसर के इलाज के जोखिम को भी उपचार की आवश्यकता नहीं होगी, क्योंकि वे इतनी धीमी प्रगति की विशेषता रखते हैं कि रोगी की स्थिति को प्रभावित न करें। जीवित रहना। इस तरह के उपचार न केवल बेकार हैं, बल्कि प्रतिकूल भी हैं, क्योंकि वे सार्वजनिक स्वास्थ्य लागत में वृद्धि करते हैं और रोगी के लिए चिंता, चिंता और संभावित पोस्ट-ऑपरेटिव जटिलताओं का स्रोत हैं।
किसी भी मामले में, प्रोस्टेट और पीएसए खुराक की डिजिटल रेक्टल परीक्षा अक्सर नियमित मूत्र संबंधी परीक्षा का हिस्सा होती है और हमेशा परिचित, मूत्र संबंधी लक्षणों और जातीयता के लिए "जोखिम में" रोगियों की कुछ श्रेणियों में किया जाना चाहिए। निष्कर्ष निकालने के लिए, मैं चाहता हूं स्पष्ट करें कि स्क्रीनिंग निदान का पर्याय नहीं है; स्क्रीनिंग टेस्ट, वास्तव में, जोखिम में मानी जाने वाली आबादी में उन व्यक्तियों की पहचान करने का उद्देश्य है जिनमें यह जोखिम अधिक सुसंगत है। स्क्रीनिंग केवल यह इंगित करती है कि आगे की चिकित्सा जांच से गुजरना उचित है और ये फिर आगे के परीक्षण रोग की उपस्थिति की पुष्टि या खंडन करेंगे।
प्रोस्टेट स्वास्थ्य की जांच के लिए सबसे सरल, लेकिन सबसे चर्चित परीक्षण तथाकथित प्रोस्टेट विशिष्ट एंटीजन की रक्त खुराक है, या अधिक सरल पीएसए। एक साधारण रक्त नमूना आपको इसके प्लाज्मा स्तर को मापने की अनुमति देता है। मैं आपको याद दिलाता हूं कि पीएसए यह एक है प्रोस्टेट कोशिकाओं द्वारा वीर्य द्रव को रखने के उद्देश्य से उत्पादित एंजाइम। सामान्य परिस्थितियों में भी, रक्त में पीएसए की एक छोटी मात्रा पाई जाती है। हालांकि, जब ये मान 4 नैनोग्राम प्रति मिलीलीटर रक्त की सीमा से अधिक हो जाते हैं तो वे एक का प्रतिनिधित्व करते हैं संभावित प्रोस्टेट खराबी के लिए खतरे की घंटी। विशेष रूप से, ऊंचा पीएसए स्तर या समय के साथ बढ़ता स्तर प्रोस्टेटाइटिस (जो प्रोस्टेट की सूजन है), सौम्य प्रोस्टेटिक हाइपरट्रॉफी या प्रोस्टेट के कैंसर सहित कई स्थितियों का संकेत दे सकता है। ऐसा इसलिए है क्योंकि रोगग्रस्त, सूजन, या कैंसरयुक्त ग्रंथि कोशिकाएं सामान्य कोशिकाओं की तुलना में अधिक पीएसए उत्पन्न करती हैं। वर्तमान में, पीएसए प्रोस्टेट कैंसर के लिए "मार्कर" के रूप में प्रयोग किया जाता है, लेकिन यह इंगित करना महत्वपूर्ण है कि परीक्षण कैंसर की उपस्थिति को रद्द करने या पुष्टि करने के लिए पर्याप्त सटीक नहीं है। जरा सोचिए कि परीक्षण के 48 घंटों के भीतर स्खलन गलत सकारात्मक परिणाम दे सकता है; दूसरे शब्दों में, यह पीएसए वृद्धि उत्पन्न करता है जो वास्तविक प्रोस्टेट विकार पर निर्भर नहीं हैं। इस कारण से, पीएसए परीक्षण को हमेशा रोगी की नैदानिक तस्वीर के संदर्भ में व्याख्यायित किया जाना चाहिए और मलाशय परीक्षा से जुड़ा और पूरक होना चाहिए। अब देखते हैं कि इस अंतिम परीक्षा में क्या होता है।
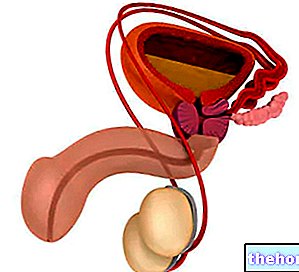
प्रोस्टेट की स्थिति की जांच करने के लिए रेक्टल परीक्षा सबसे सरल, सबसे तत्काल और शायद संभावित निदान प्रक्रिया है। वास्तव में, यह किसी भी प्रोस्टेटिक विकृति के अध्ययन के लिए एक अनिवार्य मूल्यांकन का प्रतिनिधित्व करता है। गुदा परीक्षा, स्पर्श करने के लिए, ग्रंथि के किसी भी परिवर्तन की पहचान करने की अनुमति देती है। यूरोलॉजिकल जांच के दौरान, डॉक्टर - एक स्नेहक लेटेक्स दस्ताने द्वारा संरक्षित - धीरे से रोगी के मलाशय में एक उंगली का परिचय देता है। इस तरह वह मात्रा में वृद्धि, स्थिरता और संदिग्ध नोड्यूल की संभावित उपस्थिति का मूल्यांकन करने के लिए प्रोस्टेट ग्रंथि और आसपास के ऊतकों की पिछली सतह को टटोल सकता है। स्पर्श करने के लिए, स्वस्थ प्रोस्टेट ऊतक चिकना और चिकना होता है। तुलना के लिए, इसमें लगभग कपड़े की बनावट होती है जहाँ अंगूठा हाथ की हथेली से जुड़ता है। इसके विपरीत, पल्पेशन पर ट्यूमर ऊतक ठोस, कठोर और अनियमित होता है। दुर्भाग्य से, प्रोस्टेट कैंसर की उपस्थिति को प्रदर्शित करने में गुदा परीक्षण हमेशा सफल नहीं होता है; इसलिए पीएसए का उपयोग एक निश्चित निदान स्थापित करने के लिए नहीं किया जा सकता है। इसलिए, यदि पीएसए और मलाशय की खोज से कैंसर का संदेह प्रकट होता है, तो हम एक सुरक्षित निदान तैयार करने के लिए लक्षित जांच के साथ आगे बढ़ते हैं।
इनमें से पहली जांच ट्रांस-रेक्टल अल्ट्रासाउंड द्वारा दर्शायी जाती है। प्रोस्टेटिक आकृति विज्ञान का विस्तृत अध्ययन प्राप्त करने के लिए, रोगी के मलाशय में अल्ट्रासाउंड ट्रांसड्यूसर को पेश करके यह एक साधारण परीक्षा है। ट्रांस-रेक्टल अल्ट्रासाउंड ग्रंथि की मात्रा में वृद्धि को दस्तावेज करने में सक्षम है, इसके मार्जिन को परिभाषित करने के लिए, तीव्र और पुरानी सूजन दोनों के संकेतों को उजागर करने और प्रोस्टेटिक नियोप्लासिया के लिए किसी भी संदिग्ध क्षेत्रों का पता लगाने में सक्षम है।
निश्चित रूप से कैंसर के निदान को परिभाषित करने में सक्षम एकमात्र परीक्षण प्रोस्टेट बायोप्सी है। यह परीक्षा ट्रांस-रेक्टली या ट्रांस-पेरिनली, यानी मलाशय और अंडकोश के बीच के क्षेत्र के माध्यम से की जा सकती है। स्थानीय संज्ञाहरण के तहत और अल्ट्रासाउंड मार्गदर्शन के तहत की जाने वाली विधि में प्रोस्टेट में एक पतली सुई को सम्मिलित करना शामिल है।इस तरह डॉक्टर ग्रंथि के विभिन्न क्षेत्रों से और विशेष रूप से किसी भी संदिग्ध क्षेत्रों से आने वाले लगभग 10-12 नमूनों की एक चर संख्या ले सकते हैं। इस प्रकार एकत्र किए गए नमूनों को नियोप्लास्टिक कोशिकाओं की उपस्थिति का पता लगाने के लिए माइक्रोस्कोप के तहत हिस्टोलॉजिकल जांच के अधीन किया जाता है। इस तरह, बायोप्सी प्रोस्टेट कैंसर की उपस्थिति की पुष्टि करने की अनुमति देता है और नियोप्लाज्म के प्रकार, स्थान और "चरण" को निर्धारित करने की अनुमति देता है, अर्थात इसकी गंभीरता और सीमा।
यदि प्रोस्टेट के नमूने की जांच के दौरान कैंसर कोशिकाएं पाई जाती हैं और इस बात की काफी संभावना है कि कैंसर प्रोस्टेट से शरीर के अन्य भागों में फैल गया है, तो आगे के परीक्षणों की सिफारिश की जा सकती है। डॉक्टर को, विशेष रूप से, कैंसर का मूल्यांकन करना चाहिए। मैलिग्नेंसी इंडेक्स, यानी सामान्य ऊतक की तुलना में ट्यूमर कोशिकाओं को कितना बदल दिया जाता है, यह स्थापित करने के लिए। कैंसर कोशिकाएं सामान्य कोशिकाओं से जितनी अधिक भिन्न होंगी, ट्यूमर उतना ही अधिक आक्रामक होगा। इस डेटा को मापने के लिए, जो अनिवार्य है पर्याप्त चिकित्सीय रणनीतियों को स्थापित करने के लिए, ग्लीसन वर्गीकरण प्रणाली का उपयोग किया जाता है, जिसका नाम अमेरिकी रोगविज्ञानी के नाम पर रखा गया है। ट्यूमर की सीमा को स्थापित करने के लिए, इसलिए स्टेजिंग को परिभाषित करने के लिए, अन्य परीक्षण आवश्यक हो सकते हैं जैसे अल्ट्रासाउंड, कंप्यूटेड टोमोग्राफी (सीटी), न्यूक्लियर मैग्नेटिक रेजोनेंस और बोन स्किन्टिग्राफी ये जांच qu . का मूल्यांकन करती हैं एंटो ट्यूमर व्यापक है और यदि इसमें पास के लिम्फ नोड्स, आसपास के ऊतक या प्रोस्टेट से दूर अन्य अंग शामिल हैं।






---sintomi-e-terapia.jpg)






.jpg)