क्लैमाइडिया एक जीवाणु संक्रमण है, जो विशेष रूप से किशोरों और युवा वयस्कों में आम है। यह नामक जीवाणु के कारण होता है क्लैमाइडिया ट्रैकोमैटिस, इसलिए रोग का नाम। क्लैमाइडिया के साथ बड़ी समस्या यह है कि यह काफी अस्पष्ट और सूक्ष्म लक्षण पैदा करता है। इसलिए, रोग के लक्षण हमेशा लोगों द्वारा पहचानने योग्य नहीं होते हैं, या अन्य प्रकार की बीमारियों के लिए भ्रमित होते हैं। इस कारण से, क्लैमाइडिया को "मूक" रोग कहा जाता है। इसके बावजूद, हालांकि, क्लैमाइडिया को निश्चित रूप से हल्के में नहीं लिया जाना चाहिए। वास्तव में, जैसा कि हम बाद में देखेंगे, महिलाओं में क्लैमाइडिया गर्भाशय ग्रीवा की सूजन का कारण बनता है, जिसके प्रजनन प्रणाली के लिए गंभीर परिणाम हो सकते हैं, जिसके परिणामस्वरूप तथाकथित पेल्विक इंफ्लेमेटरी डिजीज (पीआईडी) हो सकती है। पुरुषों में, हालांकि, क्लैमाइडिया जननांग क्षेत्र की सूजन की स्थिति पैदा कर सकता है, जिससे अन्य अंगों में संक्रमण फैलने का खतरा होता है।
वहां क्लैमाइडिया ट्रैकोमैटिस यह एक बाध्य अंतःकोशिकीय जीवाणु है; इसका मतलब है कि यह केवल मेजबान कोशिकाओं के भीतर ही रह सकता है और प्रजनन कर सकता है। एक संक्रमित व्यक्ति और एक स्वस्थ व्यक्ति के बीच विभिन्न प्रकार के अंतरंग संबंधों के माध्यम से सूक्ष्मजीव का संचार होता है। इस अर्थ में, योनि, मौखिक या गुदा दोनों तरह के किसी भी प्रकार के संभोग को जोखिम में माना जाना चाहिए; मौखिक-जननांग संभोग के मामले में, क्लैमाइडिया गले को भी संक्रमित कर सकता है। इस अर्थ में, जब भी यौन द्रवों का प्रत्यक्ष या अप्रत्यक्ष आदान-प्रदान होता है, उदाहरण के लिए हाथों के माध्यम से जोखिम छिपा होता है; यहां तक कि सेक्स टॉयज का आदान-प्रदान, यदि बहुत कम समय के भीतर किया जाता है, तो इससे संक्रमण हो सकता है। बेशक, यह रोग तब भी फैल सकता है जब साथी संभोग सुख तक नहीं पहुंच पाते। दूसरी ओर, या परोक्ष रूप से शौचालय की आम उपयोग के माध्यम से चुंबन के माध्यम से संसर्ग का खतरा नहीं के बराबर हो रहा है। ऐसा लगता है कि क्लैमाइडिया मुख्य रूप से लोग हैं, जो कई सहयोगियों के साथ, असुरक्षित सामयिक और बार-बार संभोग को प्रभावित करता है, जबकि का उपयोग करते हैं कंडोम के क्लैमाइडिया से संक्रमण का खतरा काफी कम हो जाता है। मुझे याद है कि क्लैमाइडिया अक्सर महत्वपूर्ण लक्षण पैदा नहीं करता है, इसलिए स्पर्शोन्मुख विषय भी, जाहिरा तौर पर पूर्ण स्वास्थ्य में, अभी भी बीमारी को प्रसारित कर सकते हैं। इसके अलावा, संक्रमण को मातृ-भ्रूण मार्ग के माध्यम से भी प्रेषित किया जा सकता है, अर्थात, संक्रमित मां से बच्चे को जन्म नहर के माध्यम से नवजात के पारित होने के दौरान सीधे संक्रमण से। आगे बढ़ने से पहले, एक संक्षिप्त स्पष्टीकरण की आवश्यकता है। कोई एक प्रकार का नहीं है क्लैमाइडिया ट्रैकोमैटिस लेकिन विभिन्न विकृति से संबंधित विभिन्न सीरोटाइप हैं। इनमें वेनेरियल लिम्फोग्रानुलोमा, पेल्विक इंफ्लेमेटरी डिजीज और ट्रेकोमा शामिल हैं।
क्लैमाइडिया के लक्षण संक्रमण के एक से तीन सप्ताह बाद दिखाई देते हैं। समय की यह खिड़की खतरनाक है, क्योंकि इस स्तर पर कोई भी इसके बारे में जागरूक हुए बिना बीमारी को दूसरों तक पहुंचा सकता है। महिलाओं में, जीवाणु मूत्रमार्ग और गर्भाशय ग्रीवा को संक्रमित करता है, जिसे गर्भाशय ग्रीवा भी कहा जाता है, जो योनि में प्रवेश करता है। यह संक्रमण अंतरंग जलन और खुजली, पीले-सफेद योनि स्राव और एक असहज सनसनी का कारण बनता है। यदि उपेक्षा की जाती है, तो क्लैमाइडिया पेट के निचले हिस्से का कारण बन सकता है और पीठ दर्द, मतली, बुखार, और कुछ महिलाओं में मासिक धर्म के बाहर खून बह रहा है। पुरुषों में, क्लैमाइडिया मूत्रमार्ग और जलन और निर्वहन का कारण बन सकता है। मूत्रमार्ग से निजी भागों में जलन और खुजली की अनुभूति होती है। शायद ही कभी, सूजन, इज़ाफ़ा और अंडकोष में दर्द होता है। यदि क्लैमाइडिया गुदा संभोग के माध्यम से फैलता है, तो यह मलाशय को संक्रमित कर सकता है और दर्द, निर्वहन और रक्तस्राव का कारण बन सकता है। प्रसव के दौरान, मां से नवजात शिशु तक, दूसरी ओर, निमोनिया और गंभीर आंख और कान हो सकता है संक्रमण।
जटिलताओं के संबंध में, परिचयात्मक भाग में हमने देखा कि कैसे - हालांकि क्लैमाइडिया की अभिव्यक्तियाँ अक्सर हल्की होती हैं - प्रजनन प्रणाली को प्रभावित करने वाले परिणाम बहुत गंभीर हो सकते हैं। महिलाओं में, यदि अनुपचारित छोड़ दिया जाता है, तो संक्रमण गर्भाशय में फैल सकता है, फैलोपियन ट्यूब की ओर चढ़कर, अंडाशय तक पहुंच सकता है। इस अर्थ में, सबसे गंभीर और भयावह परिणाम तथाकथित श्रोणि सूजन की बीमारी है; यह विकृति वास्तव में पुरानी श्रोणि दर्द के साथ होती है और गर्भपात और अतिरिक्त गर्भाशय गर्भधारण के जोखिम को बढ़ाती है, जिससे ट्यूबल रोड़ा के कारण बाँझपन हो जाता है। हालांकि, जब क्लैमाइडिया की जटिलताएं मनुष्यों को प्रभावित करती हैं, तो एपिडीडिमिस का संक्रमण उत्पन्न हो सकता है, जो एक ट्यूब है जिसमें अंडकोश में स्थित कई आक्षेप होते हैं; एपिडीडिमिस के अंदर, शुक्राणु परिपक्व होते हैं और स्खलन से पहले जमा हो जाते हैं। इसके अलावा, उपेक्षित क्लैमाइडिया के कारण अंडकोष और प्रोस्टेट संक्रमण को नुकसान हो सकता है।
यदि आपको क्लैमाइडियल संक्रमण का संदेह है, तो जल्द से जल्द चिकित्सा की तलाश करना अच्छा है, भले ही लक्षण मौजूद न हों। संक्रमण का पारंपरिक रूप से संस्कृति परीक्षणों के माध्यम से निदान किया जाता है, यानी संक्रमित स्राव के नमूने में मौजूद बैक्टीरिया प्रयोगशाला में दोहराए जाते हैं। अधिक आधुनिक तकनीकों में इम्यूनोफ्लोरेसेंस प्रतिक्रियाएं और एंजाइम इम्यूनोसे शामिल हैं। इन सभी परीक्षणों को मूत्र के नमूनों या गर्भाशय ग्रीवा के स्वाब पर किया जा सकता है। मूत्रमार्ग , योनि, मलाशय, नेत्रश्लेष्मला और मौखिक। इसके अलावा, निदान और परिणामी उपचार में तेजी लाने के लिए, अब कुछ परीक्षण उपलब्ध हैं जो बहुत कम समय में परिणाम प्राप्त करने की अनुमति देते हैं। एक उदाहरण क्लैमाइडिया के लिए विशिष्ट डीएनए की खोज है, न्यूक्लिक एसिड के प्रवर्धन की तकनीकों का उपयोग करना अंत में, एक रक्त का नमूना एंटी-क्लैमाइडियल इम्युनोग्लोबुलिन की उपस्थिति की तलाश में पिछले संक्रमण को सत्यापित करने की अनुमति देता है।
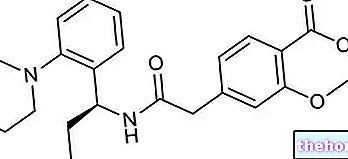
संक्रमण की जीवाणु प्रकृति को देखते हुए, क्लैमाइडिया का इलाज एंटीबायोटिक दवाओं से किया जाता है। चिकित्सा सूक्ष्मजीवविज्ञानी विश्लेषण के दौरान किए गए प्रतिजैविकी के परिणामों के आधार पर स्थापित की जानी चाहिए; यह परीक्षण सबसे प्रभावी दवा की पहचान करने के लिए विभिन्न प्रकार के एंटीबायोटिक दवाओं के लिए जीवाणु की संवेदनशीलता का मूल्यांकन करता है। आम तौर पर अनुशंसित चिकित्सीय नियमों में टेट्रासाइक्लिन, डॉक्सीसाइक्लिन और एरिथ्रोमाइसिन जैसे एंटीबायोटिक दवाओं का उपयोग शामिल है, संभवतः एज़िथ्रोमाइसिन और ओफ़्लॉक्सासिन जैसी हाल की दवाओं द्वारा प्रतिस्थापित किया गया है। किसी भी मामले में, चिकित्सा निर्देशों का पालन करते हुए, चिकित्सा को सही ढंग से और ईमानदारी से पालन किया जाना चाहिए।यह रिलैप्स से बचने और एंटीबायोटिक दवाओं के लिए खतरनाक प्रतिरोध की उपस्थिति को सीमित करने की अनुमति देता है, यही वह घटना है जिससे एंटीबायोटिक दवाओं की कार्रवाई के लिए बैक्टीरिया के उपभेदों को धीरे-धीरे चुना जाता है। एक और मौलिक पहलू यह है कि संबंधित व्यक्ति के अलावा, उन सभी को भी होना चाहिए इलाज किया गया। यौन साथी लक्षणों की शुरुआत से 60 दिन पहले तक थे। इस एहतियात का उपयोग तथाकथित पिंग-पोंग प्रभाव से बचने के लिए किया जाता है; अनिवार्य रूप से, यह बीमारी को एक दूसरे को "पास" करने से बचाता है और इसके फैलने की संभावना को भी सीमित करता है अन्य विषयों के लिए। उपचार के दौरान संभोग से बचना, या कंडोम का उपयोग करना महत्वपूर्ण है। एंटीबायोटिक उपचार की समाप्ति के बाद एक निश्चित अवधि के लिए यह सावधानी बरतने की भी आवश्यकता हो सकती है; वास्तव में, डॉक्टर कुछ दूसरे परीक्षण लिख सकते हैं हफ्तों बाद "संक्रमण के उन्मूलन" का पता लगाने के लिए क्लैमाइडिया ट्रैकोमैटिस.
लक्षणों को पहचानने में कठिनाई को देखते हुए, सभी यौन सक्रिय महिलाओं के लिए एक महत्वपूर्ण सिफारिश यह है कि स्त्री रोग विशेषज्ञ द्वारा वार्षिक जांच की जाए। इसके अलावा, हम "कंडोम का उपयोग करने के महत्व को याद करते हैं, जो क्लैमाइडिया और अन्य यौन संचारित रोगों के अनुबंध के जोखिम को कम करता है।