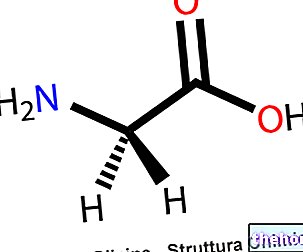
Paronychia को एक तुच्छ विकार नहीं माना जाना चाहिए: यदि उपेक्षित किया जाता है, तो सूजन उंगली की गहरी संरचनाओं तक फैल सकती है, जिससे टेनोसिनोवाइटिस जैसे गंभीर परिणाम हो सकते हैं।
निदान मूल रूप से प्रभावित क्षेत्र के निरीक्षण पर आधारित है। उपचार में "एंटीबायोटिक्स या एंटीफंगल (एटिऑलॉजिकल एजेंट के आधार पर) के साथ पर्याप्त चिकित्सा शामिल है और इसमें किसी भी मवाद की निकासी शामिल हो सकती है।
या पैर। भड़काऊ प्रक्रिया आमतौर पर तीव्र होती है, लेकिन आवर्तक या लगातार मामले (क्रोनिक पैरोनिया) भी होते हैं।या अन्य सूक्ष्मजीव, जो आमतौर पर त्वचा पर पाए जाते हैं। यदि ये आघात से क्षतिग्रस्त त्वचा के माध्यम से घुसने का प्रबंधन करते हैं, यहां तक कि खरोंच या डंक जैसे मामूली से भी, वे संक्रमण को ट्रिगर करने में सक्षम हैं।
नाखून चबाना, उंगली चूसना, दस्ताने के बिना बर्तन धोना या जलन पैदा करने वाले रसायनों का उपयोग करना ऐसे व्यवहार हैं जो पैरोनिशिया के विकास के जोखिम को बढ़ाते हैं।
एक्यूट पैरोनिचिया
तीव्र पैरोनिया में, शामिल सूक्ष्मजीव आमतौर पर होते हैं स्टेफिलोकोकस ऑरियस ओ स्ट्रेप्टोकोकी और, कम सामान्यतः, स्यूडोमोनास या प्रोटीस एसपीपी. ये सूक्ष्मजीव एक एपिडर्मल घाव के माध्यम से प्रवेश करते हैं, जो नाखून के छल्ली फ्लैप के अलग होने, नाखून की तह में आघात या पुरानी जलन से होता है, जैसे कि पानी और डिटर्जेंट के साथ लंबे समय तक संपर्क। बड़े पैर की उंगलियों में, संक्रमण अक्सर एक का परिणाम होता है " अंतर्वर्धित toenail (onychocryptosis)।
क्रोनिक पैरोनिशिया
क्रोनिक पैरोनिचिया लगभग हमेशा लंबे समय तक गीले हाथों वाले लोगों (जैसे, डिशवॉशर, बारटेंडर और नौकर) में दिखाई देता है, खासकर अगर वे मधुमेह या इम्यूनोसप्रेस्ड हैं।
अन्य कारण
अक्सर, paronychia की शुरुआत शामिल होती है कैंडीडा, लेकिन इसकी एटिऑलॉजिकल भूमिका स्पष्ट नहीं है; कवक का उन्मूलन हमेशा मेल नहीं खाता है, वास्तव में, रोग प्रक्रिया के संकल्प के साथ (इसलिए यह माध्यमिक कवक उपनिवेशण के साथ एक चिड़चिड़ा जिल्द की सूजन हो सकती है)।