एडिनोमायोसिस की परिभाषा
शब्दकोष- एंडोमेट्रियम (एंडोमेट्रियल ऊतक): म्यूकोसा जो गर्भाशय को आंतरिक रूप से रेखाबद्ध करता है
- मायोमेट्रियम: गर्भाशय की दीवार का पेशीय अंगरखा, परिधि के बीच (गर्भाशय का सीरस अंगरखा, इसका सबसे बाहरी भाग) और एंडोमेट्रियम
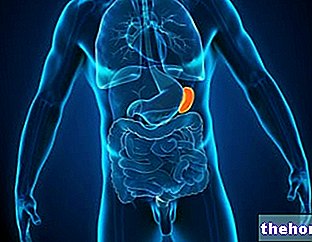
"एडेनोमोसिस" एक विशुद्ध रूप से चिकित्सा शब्द है जिसका उपयोग एक सौम्य रोग संबंधी स्थिति को इंगित करने के लिए किया जाता है जिसमें एंडोमेट्रियल ऊतक का एक हिस्सा * गर्भाशय की मांसपेशियों की दीवारों के साथ विकसित होता है। सरल शब्दों में, एडेनोमायोसिस तब होता है जब एंडोमेट्रियम *, उन स्थानों पर बढ़ रहा है जहां इसे सामान्य रूप से होना चाहिए 'नहीं हो, मायोमेट्रियम पर आक्रमण करता है *।
"आंतरिक एंडोमेट्रियोसिस" शब्द से भी जाना जाता है, "एडेनोमायोसिस को" एंडोमेट्रियोसिस उचित (बाहरी) के साथ भ्रमित नहीं होना चाहिए: बाद के मामले में एंडोमेट्रियल ऊतक गर्भाशय के बाहर स्थित होता है, इस प्रकार श्रोणि में बढ़ रहा है ( उदाहरण के लिए अंडाशय में, में फैलोपियन ट्यूब, मलाशय और गर्भाशय के बीच या मूत्रवाहिनी में) या इसके बाहर (जैसे नाभि, फेफड़े, योनी, आदि में)।


हालांकि एक घातक घाव नहीं है, कुछ महिलाओं में एडेनोमायोसिस एक वास्तविक पीड़ा का प्रतिनिधित्व करता है, जैसे कि जीवन की आदतों पर नकारात्मक प्रभाव पड़ता है: इस कारण से, औषधीय और / या सर्जिकल उपचार (सबसे ऊपर) प्राथमिक महत्व का है।
कारण
एडिनोमायोसिस का सटीक कारण अभी भी एक अनसुलझा प्रश्न बना हुआ है। हालांकि, कुछ वैज्ञानिक कार्यों के सांख्यिकीय विश्लेषण से, विकार की शुरुआत और कुछ कारकों के बीच एक निश्चित सहसंबंध देखा गया है, जैसे कि विशेष रूप से:
- ट्यूबल लिगेशन
- गर्भावस्था की स्वैच्छिक समाप्ति
- सीजेरियन सेक्शन
- एकाधिक भाग
- गर्भाशय के स्तर पर सर्जरी (जैसे फाइब्रॉएड या गर्भाशय / एंडोमेट्रियल पॉलीप्स को हटाने के लिए)
कुछ विशेषज्ञों का मानना है कि कुछ महिलाओं में एडिनोमायोसिस की उत्पत्ति वंशानुगत होती है (संभवतः विकार की आनुवंशिक प्रकृति)।
यह ध्यान में रखते हुए कि एडिनोमायोसिस मुख्य रूप से 35 और 50 की उम्र के बीच की महिलाओं को प्रभावित करता है, यह संभावना है कि यह घटना हार्मोनल विविधताओं से भी प्रभावित होती है। वास्तव में, पोस्टमेनोपॉज़ल महिलाएं एडेनोमायोसिस से लगभग प्रतिरक्षित होती हैं: इसका कारण यह है कि, शायद, एस्ट्रोजन का स्तर एक शारीरिक गिरावट से गुजरता है रजोनिवृत्ति के दौरान।
लक्षण
एडिनोमायोसिस एक क्रूर और दुर्बल तरीके से शुरू हो सकता है, या बिल्कुल भी कोई लक्षण नहीं दिखा सकता है।
स्पर्शोन्मुख होने पर, महिला को सामान्य नियमित स्त्री रोग संबंधी परीक्षा के दौरान पता चल सकता है कि वह प्रभावित है। हालांकि, अन्य अवसरों पर, एडिनोमायोसिस स्वयं को अक्षम करने वाले लक्षणों के साथ प्रकट होता है जैसे:
- असामान्य गर्भाशय रक्तस्राव (जैसे हाइपरमेनोरिया)
- अत्यधिक दर्दनाक मासिक धर्म ऐंठन (कष्टार्तव)
- पीरियड्स के बीच यूटेराइन लॉस (स्पॉटिंग)
- संभोग के दौरान दर्द (डिस्पेरुनिया)
मासिक धर्म के दौरान गर्भाशय के रक्त के बड़े घने थक्कों की उपस्थिति से भी महिला को तुरंत सचेत करना चाहिए।
स्त्री रोग संबंधी परीक्षा में, एडिनोमायोसिस से पीड़ित महिला का गर्भाशय आकार में दोगुना या तिगुना हो सकता है; इस कारण से, महिला द्वारा पेट को अधिक सूजा हुआ या मोटा माना जाता है।
जटिलताओं
एडिनोमायोसिस वाली एक महिला को गर्भावस्था के दौरान समय से पहले जन्म या झिल्ली के समय से पहले टूटने का अधिक खतरा होता है (एक ऐसी स्थिति जिसे लोकप्रिय रूप से जाना जाता है) पानी का टूटना).
फिर, यह नहीं भूलना चाहिए कि "रोगसूचक एडिनोमायोसिस प्रभाव पैदा करता है जो एक महिला की जीवन शैली को नकारात्मक रूप से प्रभावित कर सकता है: उदाहरण के लिए, गर्भाशय रक्तस्राव अचानक प्रकट हो सकता है या बहुत मजबूत पेट में ऐंठन उत्पन्न कर सकता है।" एडिनोमायोसिस वाली कुछ महिलाओं में देखा जाने वाला हाइपरमेनोरिया अक्सर क्रोनिक एनीमिया का कारण बन सकता है।
निदान
एडिनोमायोसिस का निदान हमेशा तत्काल और सरल नहीं होता है: वास्तव में, कई बार पैथोलॉजी खुद को गैर-विशिष्ट संकेतों और लक्षणों के साथ प्रस्तुत करती है, जिसे गलती से अन्य स्त्रीरोग संबंधी विकारों (जैसे गर्भाशय के संकुचन, अंडाशय के फाइब्रॉएड या एंडोमेट्रियोसिस) के लिए जिम्मेदार ठहराया जा सकता है। )
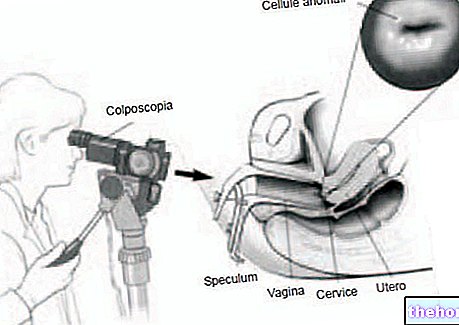
क्लासिक सुपरप्यूबिक अल्ट्रासाउंड स्पष्ट रूप से एडिनोमायोसिस के संदेह का पता नहीं लगाता है और इस कारण से, यह विशेष रूप से विश्वसनीय नहीं है। दूसरी ओर, ट्रांसवेजिनल अल्ट्रासाउंड, विकार का अधिक सटीक निदान करना संभव बनाता है; इस तकनीक के समर्थन में, रोगी चुंबकीय अनुनाद इमेजिंग से गुजर सकता है।
गहन अध्ययन: एडिनोमायोसिस से पीड़ित महिला का गर्भाशय ट्रांसवेजिनल अल्ट्रासाउंड के बाद कैसा दिखता है?
इस प्रकार की परीक्षा गर्भाशय की उपस्थिति और संरचना का पता लगाने की अनुमति देती है। एडिनोमायोसिस से प्रभावित एक महिला में, गर्भाशय बड़ा दिखाई देता है जबकि मायोमेट्रियम स्पष्ट रूप से अमानवीय और मोटा दिखाई देता है। मायोमेट्रियम में एक्टोपिक एंडोमेट्रियल ऊतक (विदेशी, जो वहां नहीं होना चाहिए) के द्वीप भी हैं।
चिकित्सा
एडिनोमायोसिस के लिए उपचार के विकल्प स्थिति की गंभीरता और महिला की उम्र के अनुसार अलग-अलग होते हैं। विकार से निपटने के लिए चिकित्सीय रणनीतियों में शामिल हैं:
- तथाकथित "दर्द चिकित्सा" में एनाल्जेसिक और विरोधी भड़काऊ दवाओं (एनएसएआईडी) का प्रशासन शामिल है, जैसे कि विशेष रूप से "इबुप्रोफेन और नेप्रोक्सन। इस तरह के चिकित्सीय दृष्टिकोण को इंगित किया जाता है जब एडेनोमायोसिस से पीड़ित महिला युवा होती है और मासिक धर्म के दौरान दर्द होता है। यह अपेक्षाकृत सहने योग्य है।
- जब यह माना जाता है कि एडेनोमायोसिस रक्त में एस्ट्रोजन की अधिकता से निकटता से संबंधित है, तो स्त्री रोग विशेषज्ञ मुंह से ली जाने वाली हार्मोन थेरेपी (जैसे गर्भनिरोधक गोली) या गर्भाशय (हार्मोनल आईयूडी) या योनि में गहराई से लगाने के लिए लिख सकते हैं। (गर्भनिरोधक अंगूठी)। कुछ विशेषज्ञों का विचार है कि प्रोजेस्टेरोन-आधारित क्रीम (ट्रांसवेजिनली ली गई) के दैनिक उपयोग से भी एडिनोमायोसिस के लक्षणों को कम किया जा सकता है।
- गर्भाशय (हिस्टेरेक्टॉमी) को हटाने के लिए सर्जिकल उपचार सबसे जटिल मामलों के लिए आरक्षित है, खासकर जब महिला युवा है और असहनीय दर्द की शिकायत करती है जैसे कि दैनिक गतिविधियों को नकारात्मक रूप से समझौता करना। आइए संक्षेप में याद रखें कि, एक बार रजोनिवृत्ति की सीमा पार हो जाने के बाद, हर कोई एडिनोमायोसिस के लक्षण गायब हो जाते हैं। एडिनोमायोसिस के लक्षणों को दूर करने के लिए अंडाशय को हटाना आवश्यक नहीं है।