तीव्र पाइलोनफ्राइटिस क्या है
तीव्र पायलोनेफ्राइटिस गुर्दे की श्रोणि और गुर्दे के बीचवाला ऊतक का एक "तेजी से शुरुआत" संक्रमण है जो आम तौर पर युवा महिलाओं को प्रभावित करता है।

रोग के लिए तत्काल हस्तक्षेप की आवश्यकता होती है: यदि पर्याप्त रूप से इलाज नहीं किया जाता है, तो तीव्र पाइलोनफ्राइटिस अंग को स्थायी नुकसान पहुंचा सकता है और बैक्टीरिया रक्तप्रवाह में फैल सकता है जिससे संक्रमण पूरे जीव में फैल जाता है।
तीव्र पाइलोनफ्राइटिस के उपचार में एंटीबायोटिक चिकित्सा शामिल है और अक्सर अस्पताल में भर्ती होने की आवश्यकता होती है।
निदान
तीव्र पाइलोनफ्राइटिस का निदान हमेशा सरल नहीं होता है: नैदानिक प्रस्तुति और रोग की गंभीरता में अंतर होते हैं, वास्तव में संकेतों और लक्षणों का कोई सुसंगत सेट नहीं होता है जो पैथोलॉजी को एक विशिष्ट तरीके से पहचानने की अनुमति देता है (लक्षण भी हो सकते हैं) मूत्र पथ के अन्य संक्रमणों से जुड़ा हो, जैसे कि सिस्टिटिस या मूत्रमार्ग)।
आउट पेशेंट सेटिंग में, तीव्र पाइलोनफ्राइटिस का निदान करना आमतौर पर रोगी के चिकित्सा इतिहास, चिकित्सा इतिहास और शारीरिक परीक्षा के बारे में जानकारी के संग्रह के साथ शुरू होता है, और मूत्रमार्ग के परिणामों से पुष्टि की जाती है, जिसमें सूक्ष्म विश्लेषण शामिल होना चाहिए। माध्यमिक जटिलताओं की शुरुआत की पहचान करने के लिए अन्य प्रयोगशाला जांच का उपयोग किया जाता है। इमेजिंग अध्ययन आमतौर पर निम्नलिखित मामलों में उपयोग किया जाता है: रोग की संदिग्ध उपनैदानिक प्रस्तुति, असामान्य या कपटी शुरुआत के साथ रोग (क्रमिक और आमतौर पर खराब रोग का निदान), चिकित्सा के लिए प्रतिरोध, गंभीर माध्यमिक जटिलताओं (गुर्दे की पथरी, प्रतिरोधी यूरोपैथी, पेरिरेनल फोड़ा, आदि) की शुरुआत का तेजी से निदान करने की आवश्यकता।
इस विभिन्न कारणों से, चिकित्सकों को संदेह का एक उच्च सूचकांक बनाए रखना चाहिए।
एक रोगसूचकता की उपस्थिति, एक संक्रामक प्रक्रिया की विशेषता, निदान का मार्गदर्शन कर सकती है:
स्पष्ट लक्षण, तीव्र पाइलोनफ्राइटिस का संकेत
शारीरिक परीक्षण पर तेज बुखार, काठ का दर्द, डिसुरिया और गुर्दे की भागीदारी।
कुछ लक्षण जो नैदानिक अनिश्चितता का कारण बन सकते हैं
गुर्दा संक्रमण की शुरुआत कभी-कभी केवल बुखार की शुरुआत के साथ ही बच्चे में प्रकट होती है, लेकिन अक्सर अनुपयुक्तता, पेट दर्द, अस्टेनिया और दुर्गंधयुक्त मूत्र से जुड़ी होती है। बुजुर्ग रोगी में, एकमात्र लक्षण अस्वस्थता की अस्पष्ट भावना हो सकती है ..
सूक्ष्मजीवविज्ञानी जांच (सूक्ष्मजीव मूत्र संस्कृति + प्रत्यक्ष सूक्ष्म परीक्षा) इन सभी मामलों में नैदानिक संदेह की पुष्टि करने की अनुमति देती है।
शारीरिक परीक्षा
डॉक्टरों को संदेह हो सकता है कि "एक पूर्ण शारीरिक परीक्षा करके गुर्दे का संक्रमण प्रगति पर है। मूल्यांकन में नैदानिक मापदंडों की जाँच शामिल है, जैसे: हृदय गति, रक्तचाप, तापमान नियंत्रण और निर्जलीकरण के कोई भी लक्षण। रोगी को आमतौर पर तीव्र पाइलोनफ्राइटिस होता है। पीठ के निचले हिस्से में दर्द (एक या दोनों गुर्दों में) के साथ प्रस्तुत करता है, जो "गुर्दे की पल्पेशन के लिए चिह्नित संवेदनशीलता" द्वारा प्रकट होता है। यदि प्रभावित व्यक्ति एक युवा महिला है, तो पैल्विक परीक्षा भी उपयोगी हो सकती है।
प्रयोगशाला जांच
मूत्रालय: प्रत्यक्ष माइक्रोस्कोपी और सूक्ष्मजीवविज्ञानी संस्कृति
प्रत्यक्ष निदान प्रदान करने के लिए सूक्ष्मजीवविज्ञानी निदान एक मौलिक उपकरण है।
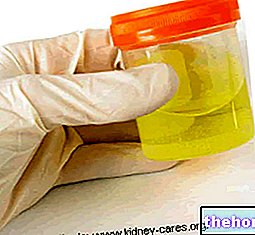
मूत्र विशिष्ट नमूना है जिसमें तीव्र पाइलोनफ्राइटिस के प्रेरक एजेंट की तलाश की जाती है और माइक्रोस्कोपी और संस्कृति द्वारा विश्लेषण किया जाना चाहिए, यहां तक कि लक्षणों और बैक्टीरियूरिया के बीच खराब संबंध के मामले में भी।उच्च जोखिम वाले रोगियों, जैसे गर्भवती महिलाओं, बुजुर्गों, कैथेटर वाले रोगियों, मूत्र पथ में शारीरिक-कार्यात्मक परिवर्तन वाले विषयों और अज्ञात मूल के सेप्सिस के सभी मामलों में मूत्र संस्कृति को भी शामिल किया जाना चाहिए। । हमें यह भी याद है कि मूत्र (बैक्टीरियूरिया) में बैक्टीरिया की उपस्थिति "स्पर्शोन्मुख" हो सकती है और संक्रमण की पुनरावृत्ति का कारण बन सकती है।
विश्वसनीय परिणाम प्राप्त करने के लिए, मूत्र का नमूना एंटीबायोटिक चिकित्सा की शुरुआत से पहले एकत्र किया जाना चाहिए, उचित रूप से, किसी भी संदूषण से ग्रस्त नहीं होने के लिए: संग्रह करने में, इंटरमीडिएट कैप तकनीक, कैथीटेराइजेशन या सुपरप्यूबिक पंचर के माध्यम से, मूत्रमार्ग और आस-पास के क्षेत्रों में रहने वाले जीवाणु वनस्पतियों की उपस्थिति को ध्यान में रखना आवश्यक है।
प्रत्यक्ष माइक्रोस्कोपी
प्रत्यक्ष सूक्ष्म परीक्षा ताजा मूत्र की एक बूंद का विश्लेषण करने की अनुमति देती है, फिर इसे सूखने के लिए छोड़ दिया जाता है और ग्राम विधि के साथ संसाधित किया जाता है (यह ग्राम-पॉजिटिव बैक्टीरिया को अलग करने की अनुमति देता है, जो ग्राम-नकारात्मक से बैंगनी रंग धारण करने वाले मूल डाई को बनाए रखता है)।
मूत्र तलछट का विश्लेषण यह उजागर करने की अनुमति देता है कि क्या पायरिया (मूत्र में शुद्ध सामग्री की उपस्थिति) की स्थिति है, साथ ही ल्यूकोसाइट्स की अंतिम पहचान और उनकी मात्रा का ठहराव (ल्यूकोसाइट गिनती) की अनुमति देता है।
रैपिड यूरिन टेस्ट: डिपस्टिक
परीक्षण स्ट्रिप्स को सीधे मूत्र के नमूने में डुबो कर किया जाता है।
डिपस्टिक आपको ल्यूकोसाइट्स (एस्टरेज़) और बैक्टीरिया (नाइट्रेट-रिडक्टेस, कैटालेज़, ग्लूकोज-ऑक्सीडेज) की एंजाइमिक गतिविधि को उजागर करने के लिए कुछ विशिष्ट एंजाइमेटिक परीक्षण करने की अनुमति देता है।
परीक्षा तीव्र पाइलोनफ्राइटिस के निदान के लिए प्रासंगिक कुछ मापदंडों के लिए नमूने का परीक्षण करने की अनुमति देती है:
- रोगजनक रोगाणुओं द्वारा किए गए नाइट्रेट्स के परिवर्तन से नाइट्राइट्स की उपस्थिति (यदि सकारात्मक है, तो यह "पर्याप्त माइक्रोबियल लोड) की उपस्थिति पर निर्भर करता है।
- ल्यूकोसाइट एस्टरेज़ (श्वेत रक्त कोशिकाओं की उपस्थिति की पुष्टि करता है)। एक सकारात्मक परिणाम एक संभावित मूत्र पथ के संक्रमण को इंगित करता है।
- हेमट्यूरिया और प्रोटीनुरिया, तीव्र पाइलोनफ्राइटिस में मामूली मात्रा में मौजूद पैरामीटर हैं, लेकिन मूत्र में रक्त और प्रोटीन की उपस्थिति का संकेत है।
सांस्कृतिक परीक्षा
जीवाणु प्रजातियों के विकास के लिए उपयुक्त संस्कृति मीडिया पर मूत्र का नमूना पतला और बोया जाता है, जो अधिक बार, पाइलोनफ्राइटिस की शुरुआत का कारण बनता है; प्रक्रिया का उद्देश्य जीवाणु भार (सीएफयू / एमएल) निर्धारित करना है। एल "मानक मूत्र संस्कृति का उद्देश्य है एंटरोबैक्टीरिया, ग्राम-नकारात्मक बैक्टीरिया, ग्राम-पॉजिटिव बैक्टीरिया जैसे गैर-विक्षिप्त सूक्ष्मजीवों का पता लगाना, Staphylococcus एसपीपी।, स्ट्रेप्टोकोकस एसपीपी और खमीर। दूसरी ओर, विशिष्ट सूक्ष्मजीवविज्ञानी विश्लेषण, माइकोबैक्टीरिया, एनारोबिक बैक्टीरिया आदि जैसे रोगजनकों की पहचान की अनुमति देते हैं। एक जीवाणु जो संस्कृति परीक्षण से महत्वपूर्ण परिणाम देता है, उसका मूल्यांकन विभिन्न स्थितियों के अनुसार किया जाना चाहिए और व्यक्तिगत मामले के अनुसार व्याख्या की जानी चाहिए।
एक सकारात्मक मूत्र संस्कृति के सामने, एंटीबायोग्राम जुड़ा हुआ है, जो विभिन्न एंटीबायोटिक दवाओं के लिए संक्रमण में हस्तक्षेप करने वाले रोगजनकों की संवेदनशीलता का मूल्यांकन करने की अनुमति देता है।
मूत्र की संस्कृति परीक्षा इसलिए बहुत महत्व रखती है, क्योंकि यह सूक्ष्मजीव के अलगाव की अनुमति देता है जो तीव्र पाइलोनफ्राइटिस की शुरुआत का कारण बनता है, निदान की पुष्टि करता है और पहचाने गए रोगज़नक़ की विशेषताओं के आधार पर पर्याप्त चिकित्सा के विकल्प की सुविधा प्रदान करता है।
दृश्य परीक्षा
तीव्र पाइलोनफ्राइटिस के मामले में, मूत्र गाढ़ा होता है बादल, शुद्ध सामग्री की उपस्थिति के कारण।
नज़र अस्पष्ट नमूना एरिथ्रोसाइट्स, ल्यूकोसाइट्स, बैक्टीरिया, उपकला कोशिकाओं या अनाकार सामग्री की उपस्थिति से निर्धारित किया जा सकता है।
अन्य सबूत निष्कर्षों का समर्थन कर सकते हैं:
- एंटीबॉडी अनुसंधान: एंटरोबैक्टीरिया के एंटीबॉडी का पता लगाने के लिए एग्लूटीनेशन प्रतिक्रिया। स्रावी प्रकार ए (आईजीए) इम्युनोग्लोबुलिन की उपस्थिति एक स्थानीय प्रतिक्रिया और वर्तमान या हाल के संक्रमण को इंगित करती है।
- PAR परीक्षण (अवशिष्ट जीवाणुरोधी शक्ति का निर्धारण): जीवाणुरोधी गतिविधि वाले पदार्थों की खोज करें (आमतौर पर कुछ दवाएं या कीमोथेरेपी)।
रक्त रसायन परीक्षण
- रक्त संस्कृति। पाइलोनफ्राइटिस के लगभग 12-20% रोगियों में सकारात्मक।
- पूर्ण रक्त गणना, पूर्ण रक्त कोशिका गणना के साथ और न्यूट्रोफिलिक ल्यूकोसाइटोसिस का पता लगाने में विशेष रुचि के साथ, तीव्र सूजन प्रक्रियाओं के विशिष्ट।
- भड़काऊ मार्कर: सी प्रतिक्रियाशील प्रोटीन की उपस्थिति, उच्च एरिथ्रोसाइट अवसादन दर (ईएसआर)।
- प्रोकैल्सीटोनिन। हाल के अध्ययनों ने इसे दो साल से कम उम्र के बच्चों में तीव्र पाइलोनफ्राइटिस के निदान में एक जैविक मार्कर के रूप में पहचाना है।
फ़ार्ले टेस्ट
परीक्षण उल्लेखनीय है क्योंकि यह अभी भी वैज्ञानिक साहित्य में मौजूद है, हालांकि आज इसका बहुत कम उपयोग किया जाता है क्योंकि इसके लिए पहले से ही संक्रमित मूत्र प्रणाली में फ़ार्ले कैथेटर की शुरूआत के साथ एक मांग वाले पैंतरेबाज़ी की आवश्यकता होती है:
- मूत्र का नमूना कैथेटर के माध्यम से लिया जाता है और सुसंस्कृत किया जाता है।
- फिर मूत्राशय को खाली कर दिया जाता है और एक एंटीबायोटिक और फाइब्रिनोलिटिक एंजाइम युक्त समाधान के साथ इलाज किया जाता है।
- यह घोल ३० मिनट के लिए मूत्राशय में छोड़ दिया जाता है ताकि माइक्रोबियल भार को समाप्त किया जा सके, खाली करने से पहले और बाँझ खारा से धोया जा सके।
- मूत्राशय से शारीरिक समाधान निकाल दिया जाता है और १०, २० और ३० मिनट के अंतराल के अनुसार ३ नमूने लिए जाते हैं।
यदि संक्रमण गुर्दे को प्रभावित करता है, तो टाइट्रे में उत्तरोत्तर वृद्धि के साथ सभी नमूने सकारात्मक होंगे (पहले लिए गए नमूने में जीवाणु भार मौजूद होगा, जैसा कि निम्नलिखित सभी में है)।
इमेजिंग
नैदानिक तस्वीर के साक्ष्य के मामले में नैदानिक इमेजिंग उपयोगी है, नैदानिक संदेह या संरचनात्मक समस्याओं की उपस्थिति की पुष्टि करने के लिए। आवर्तक पाइलोनफ्राइटिस वाले रोगियों में इमेजिंग अनिवार्य है और किसी भी अवरोध (उदाहरण: पथरी या सख्त) की पहचान करने में मदद कर सकता है।
स्पाइरल कंप्यूटेड टोमोग्राफी (सीटी) वयस्क रोगियों में सबसे अच्छी जांच है और इसका उपयोग निदान की पुष्टि के लिए किया जा सकता है। स्पाइरल सीटी बिना कंट्रास्ट मीडिया का उपयोग करता है और मध्यम से गंभीर रोग संबंधी स्थिति को प्रकट करता है (जैसा कि मामूली मामले "सामान्य" हो सकते हैं)।
अल्ट्रासाउंड परीक्षा फोड़े, गुर्दे की पथरी या सख्ती की पहचान करने की अनुमति देती है।
बच्चों के लिए, विकल्प एक अल्ट्रासाउंड और कंप्यूटेड टोमोग्राफी के बीच हो सकता है: सीटी अधिक संवेदनशील है, लेकिन पहले वाले छोटे रोगी के लिए सबसे सुरक्षित विकल्प है (कोई विकिरण जोखिम नहीं है)।
वर्तमान में, चुंबकीय अनुनाद इमेजिंग (एमआरआई) अभी भी "लागत और उपलब्धता के संदर्भ में तीव्र पाइलोनफ्राइटिस के मूल्यांकन में सीमित जांच है। वयस्कों में, एमआरआई गुर्दे के संक्रमण, मूत्र पथ की रुकावट, निशान का पता लगा सकता है और गुर्दे की संवहनी के मूल्यांकन की अनुमति दे सकता है। इसके अलावा, चुंबकीय अनुनाद इमेजिंग, पेरिरेनल फोड़ा के मामले में, हमें कंप्यूटेड टोमोग्राफी की तुलना में पाइलोनफ्राइटिस की सीमा को बेहतर ढंग से परिभाषित करने की अनुमति देता है।
99mTc-DMSA के साथ रेनल स्किन्टिग्राफी (रेडियोफार्मास्युटिकल जिसमें टेक्नेटियम + डिमरकैप्टोसुक्निक एसिड होता है, जो रीनल कॉर्टेक्स में स्थानीय होता है) तीव्र पाइलोनफ्राइटिस के दौरान गुर्दे की शारीरिक और कार्यात्मक विसंगतियों का पता लगाने की अनुमति देता है (उदाहरण: निशान, वास्तविक कार्य का वितरण, संक्रमण का फॉसी। ..)
गुर्दा बायोप्सी
गुर्दे की बायोप्सी तीव्र पाइलोनफ्राइटिस के ऊतकीय साक्ष्य की पहचान करती है और कभी-कभी केशिका परिगलन या गुर्दे के फोड़े के गठन को रद्द करने के लिए उपयोग की जाती है।



-cos-cause-sintomi-e-rimedi.jpg)














.jpg)
