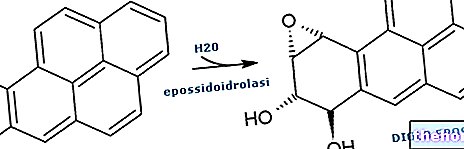
सक्रिय तत्व: एथिनिल एस्ट्राडियोल, क्लोर्मैडिनोन एसीटेट
BELARA 0.03 मिलीग्राम / 2 मिलीग्राम फिल्म-लेपित गोलियां
बेलारा का उपयोग क्यों किया जाता है? ये किसके लिये है?
संयुक्त हार्मोनल गर्भ निरोधकों (COCs) के बारे में जानने योग्य महत्वपूर्ण बातें:
- जब सही तरीके से उपयोग किया जाता है, तो वे गर्भनिरोधक के सबसे विश्वसनीय प्रतिवर्ती तरीकों में से एक हैं
- वे नसों और धमनियों में रक्त के थक्के होने के जोखिम को थोड़ा बढ़ा देते हैं, विशेष रूप से लेने के पहले वर्ष के दौरान या जब 4 या अधिक सप्ताह के ब्रेक के बाद एक संयुक्त हार्मोनल गर्भनिरोधक फिर से शुरू करते हैं
- ध्यान रखें और अगर आपको लगता है कि आपको रक्त के थक्के के लक्षण हैं तो अपने डॉक्टर से मिलें (अनुभाग "रक्त के थक्के" देखें)
BELARA एक मौखिक हार्मोनल गर्भनिरोधक है। इन उत्पादों में दो हार्मोन होते हैं, जैसे कि BELARA, को संयुक्त हार्मोनल गर्भनिरोधक (COCs) भी कहा जाता है। ब्लिस्टर पैक की 21 गोलियों में दो हार्मोन की समान मात्रा होती है और इसलिए BELARA को "मोनोफैसिक गोली" भी कहा जाता है।
अन्य हार्मोनल गर्भनिरोधक जैसे कि BELARA आपको एड्स (एचआईवी संक्रमण) या अन्य यौन संचारित रोगों से नहीं बचाते हैं। केवल कंडोम ही आपकी रक्षा करने में मदद कर सकता है।
बेलारा का सेवन कब नहीं करना चाहिए
सामान्य नोट्स
BELARA का उपयोग शुरू करने से पहले आपको खंड 2 में रक्त के थक्कों की जानकारी पढ़नी चाहिए। यह विशेष रूप से महत्वपूर्ण है कि आप रक्त के थक्के के लक्षणों को पढ़ें (अनुभाग "रक्त के थक्के" देखें)।
BELARA लेने से पहले, आपका डॉक्टर पूरी तरह से सामान्य और स्त्री रोग संबंधी परीक्षा से गुजरेगा, गर्भावस्था से इंकार करेगा, contraindications और सावधानियों पर विचार करेगा, और अंत में तय करेगा कि BELARA आपके लिए उपयुक्त है या नहीं। यह यात्रा हर साल BELARA लेते समय अवश्य करनी चाहिए।
बेलारा न लें
यदि आपके पास नीचे सूचीबद्ध शर्तों में से कोई भी है तो BELARA न लें। यदि आपके पास नीचे सूचीबद्ध शर्तों में से कोई भी है, तो कृपया अपने डॉक्टर से संपर्क करें। आपका डॉक्टर आपके साथ अन्य जन्म नियंत्रण विधियों पर चर्चा करेगा जो आपके लिए अधिक उपयुक्त हो सकती हैं।
- अगर आपको एथिनिल एस्ट्राडियोल या क्लोरमेडिनोन एसीटेट या इस दवा के किसी भी अन्य तत्व से एलर्जी है
- यदि आपके पास पैर की रक्त वाहिका (गहरी शिरा घनास्त्रता, डीवीटी), फेफड़े (फुफ्फुसीय अन्त: शल्यता, पीई) या अन्य अंगों में रक्त का थक्का है (या कभी पड़ा है);
- यदि आप रक्त के थक्के, नसों की सूजन या एम्बोलिज्म के पहले लक्षण महसूस करते हैं, जैसे कि क्षणिक छुरा घोंपना दर्द या सीने में जकड़न;
- यदि आप जानते हैं कि आपको कोई विकार है जो रक्त के थक्के को प्रभावित करता है, जैसे कि प्रोटीन सी की कमी, प्रोटीन एस की कमी, एंटीथ्रोम्बिन-III की कमी, कारक वी लीडेन या एंटीफॉस्फोलिपिड एंटीबॉडी;
- यदि आपका "ऑपरेशन" होने वाला है या यदि आप लंबे समय तक लेटे रहने वाले हैं (अनुभाग "रक्त के थक्के" देखें);
- यदि आपको मधुमेह है या यदि आपका रक्त शर्करा का स्तर बेकाबू है;
- यदि आपके पास उच्च रक्तचाप है जिसे नियंत्रित करना मुश्किल है या काफी बढ़ जाता है (90/140 मिमी एचजी से ऊपर मान);
- अगर आपको कभी दिल का दौरा या स्ट्रोक हुआ हो;
- यदि आपके पास एनजाइना पेक्टोरिस (एक ऐसी स्थिति है जो गंभीर सीने में दर्द का कारण बनती है और दिल के दौरे का पहला संकेत हो सकती है) या क्षणिक इस्केमिक अटैक (टीआईए - अस्थायी स्ट्रोक लक्षण);
- यदि आपको निम्न में से कोई भी बीमारी है, जो धमनियों में रक्त के थक्कों के जोखिम को बढ़ा सकती है:
- रक्त वाहिका की चोट के साथ गंभीर मधुमेह
- बहुत उच्च रक्तचाप
- रक्त में वसा (कोलेस्ट्रॉल या ट्राइग्लिसराइड्स) का बहुत उच्च स्तर
- हाइपरहोमोसिस्टीनेमिया नामक बीमारी
- यदि आपके पास एक प्रकार का माइग्रेन है (या कभी हुआ है) जिसे "माइग्रेन विद ऑरा" कहा जाता है;
- यदि आपको लीवर में सूजन है (उदाहरण के लिए वायरस के कारण) या पीलिया है और आपके लीवर की कार्यक्षमता अभी तक सामान्य नहीं हुई है;
- यदि आप व्यापक खुजली या पित्त संबंधी विकारों से पीड़ित हैं, खासकर यदि ये पिछली गर्भावस्था के दौरान या पिछले एस्ट्रोजन उपचार के दौरान हुए हों;
- यदि रक्त में बिलीरुबिन (रक्त रंजकता के टूटने का एक उत्पाद) सामान्य मूल्यों से ऊपर है, उदाहरण के लिए, पित्त उत्सर्जन के जन्मजात विकारों के कारण, जैसे कि डबिन-जॉनसन सिंड्रोम या रोटर सिंड्रोम;
- यदि आपको पहले लीवर कैंसर है या हो चुका है;
- यदि आप गंभीर पेट दर्द, बढ़े हुए जिगर या पेट से खून बहने के लक्षण से पीड़ित हैं;
- यदि आप पोरफाइरिया (रक्त वर्णक चयापचय विकार) के नए एपिसोड विकसित करते हैं या होते हैं;
- यदि आपके पास, या अतीत में या संदेह है, एक हार्मोन-निर्भर दुर्दमता, उदा। स्तन या गर्भाशय का कैंसर;
- यदि आप गंभीर वसा चयापचय विकारों से पीड़ित हैं;
- यदि आपको अग्न्याशय की सूजन है या अतीत में इससे पीड़ित हैं और साथ ही साथ रक्त वसा (ट्राइग्लिसराइड्स) में गंभीर वृद्धि से पीड़ित हैं;
- यदि आप एक गंभीर, लगातार और लंबे समय तक चलने वाले सिरदर्द से पीड़ित हैं;
- यदि आपको अचानक धारणा (दृष्टि या श्रवण) की गड़बड़ी है;
- यदि आप एक आंदोलन विकार (विशेषकर पक्षाघात के लक्षण) का अनुभव करते हैं;
- यदि आप अपने मिर्गी के दौरे के बिगड़ने को नोटिस करते हैं;
- यदि आप गंभीर अवसाद से पीड़ित हैं;
- यदि आप किसी प्रकार के बहरेपन (ओटोस्क्लेरोसिस) से पीड़ित हैं जो पिछली गर्भधारण के दौरान खराब हो गया है;
- यदि अज्ञात कारणों से आपको मासिक धर्म नहीं हुआ है;
- यदि आप गर्भ के अस्तर के असामान्य रूप से मोटा होना (एंडोमेट्रियम के हाइपरप्लासिया) से पीड़ित हैं;
- अज्ञात मूल के योनि से रक्तस्राव के मामले में।
यदि BELARA लेते समय इनमें से कोई भी स्थिति होती है, तो BELARA लेना तुरंत बंद कर दें।
आपको BELARA नहीं लेना चाहिए, या यदि आपको गंभीर जोखिम या रक्त के थक्के जमने के विकारों के लिए कई जोखिम वाले कारक हैं (खंड 2 देखें) तो आपको इसे तुरंत बंद कर देना चाहिए।
Belara लेने से पहले आपको क्या जानना चाहिए
Belara लेने से पहले अपने डॉक्टर या फार्मासिस्ट से बात करें।
आपको डॉक्टर को कब देखना चाहिए?
तुरंत डॉक्टर से संपर्क करें
- यदि आपको रक्त के थक्के के संभावित लक्षण दिखाई देते हैं जो यह संकेत दे सकते हैं कि आप पैर में रक्त के थक्के (डीप वेन थ्रॉम्बोसिस), फेफड़े में रक्त के थक्के (फुफ्फुसीय अन्त: शल्यता), दिल का दौरा या स्ट्रोक (नीचे अनुभाग देखें) से पीड़ित हैं। "रक्त का थक्का (घनास्त्रता)")।
इन गंभीर दुष्प्रभावों के लक्षणों के विवरण के लिए "रक्त के थक्के को कैसे पहचानें" अनुभाग पर जाएँ।
अपने डॉक्टर को बताएं कि क्या निम्न में से कोई भी आप पर लागू होता है।
- यदि आप धूम्रपान करने वाले हैं। संयुक्त हार्मोनल गर्भ निरोधकों का उपयोग करते समय धूम्रपान से हृदय और रक्त वाहिकाओं पर गंभीर दुष्प्रभावों का खतरा बढ़ जाता है। उम्र के साथ और सिगरेट की संख्या के साथ जोखिम बढ़ जाता है। यह विशेष रूप से 35 वर्ष से अधिक उम्र की महिलाओं पर लागू होता है। 35 वर्ष से अधिक उम्र की धूम्रपान करने वाली महिलाओं को गर्भनिरोधक के अन्य तरीकों का इस्तेमाल करना चाहिए।
यदि यह स्थिति प्रकट होती है या जब आप BELARA का उपयोग कर रहे हैं तो आपको अपने डॉक्टर को बताना चाहिए:
- यदि आपको उच्च रक्तचाप है, रक्त में वसा का उच्च स्तर है, यदि आपका वजन अधिक है या यदि आप मधुमेह के रोगी हैं। इन मामलों में हार्मोनल गर्भ निरोधकों के उपयोग से साइड इफेक्ट (जैसे दिल का दौरा, एम्बोलिज्म, स्ट्रोक या लीवर कैंसर) का खतरा बढ़ जाता है। - यदि आपको क्रोहन रोग या अल्सरेटिव कोलाइटिस (पुरानी सूजन आंत्र रोग) है;
- यदि आपके पास सिस्टमिक ल्यूपस एरिथेमैटोसस (एसएलई; प्राकृतिक रक्षा प्रणाली को प्रभावित करने वाली बीमारी) है;
- यदि आपके पास हेमोलिटिक यूरीमिक सिंड्रोम है (पति - एक रक्त के थक्के विकार जो गुर्दे की विफलता का कारण बनता है);
- यदि आपको सिकल सेल एनीमिया है (लाल रक्त कोशिकाओं की विरासत में मिली बीमारी);
- यदि आपके रक्त में वसा का उच्च स्तर (हाइपरट्रिग्लिसराइडिमिया) या "इस स्थिति का सकारात्मक पारिवारिक इतिहास" है।
- यदि आपका "ऑपरेशन" होने वाला है या यदि आप लंबे समय तक लेटे रहने वाले हैं (अनुभाग "रक्त के थक्के" देखें);
- यदि आपने अभी जन्म दिया है, तो आपके रक्त के थक्कों के विकसित होने का जोखिम अधिक है। अपने डॉक्टर से पूछें कि बच्चा होने के कितने समय बाद आप BELARA लेना शुरू कर सकती हैं;
- यदि आपके पास "त्वचा के नीचे नसों की सूजन (सतही थ्रोम्बोफ्लिबिटिस) है;
- यदि आपके पास वैरिकाज़ नसें हैं।
रक्त के थक्के
BELARA जैसे संयुक्त हार्मोनल गर्भनिरोधक का उपयोग न करने की तुलना में रक्त के थक्के के विकास के आपके जोखिम को बढ़ाता है। दुर्लभ मामलों में, रक्त का थक्का रक्त वाहिकाओं को अवरुद्ध कर सकता है और गंभीर समस्याएं पैदा कर सकता है।
रक्त के थक्के विकसित हो सकते हैं
- नसों में (जिसे "शिरापरक घनास्त्रता", "शिरापरक थ्रोम्बेम्बोलिज्म" या वीटीई कहा जाता है)
- धमनियों में ('धमनी थ्रोम्बिसिस', 'धमनी थ्रोम्बेम्बोलिज्म' या एटीई के रूप में जाना जाता है)।
रक्त के थक्कों से रिकवरी हमेशा पूरी नहीं होती है। शायद ही कभी, लंबे समय तक चलने वाले गंभीर प्रभाव हो सकते हैं या बहुत कम ही, वे घातक हो सकते हैं।
यह याद रखना महत्वपूर्ण है कि BELARA से जुड़े हानिकारक रक्त के थक्के का समग्र जोखिम कम है।
खून के थक्के को कैसे पहचानें
यदि आपको निम्न में से कोई भी लक्षण या लक्षण दिखाई दें तो तुरंत डॉक्टर से मिलें।
- एक पैर या पैर या पैर में नस के साथ सूजन, खासकर जब इसके साथ:
- पैर में दर्द या कोमलता जो केवल खड़े होने या चलने पर ही महसूस हो सकती है
- प्रभावित पैर में गर्मी की अनुभूति बढ़ जाना
- पैर की त्वचा के रंग में परिवर्तन, जैसे पीला, लाल या नीला पड़ जाना
- सांस की अचानक और अस्पष्टीकृत कमी या तेजी से सांस लेना;
- बिना किसी स्पष्ट कारण के अचानक खाँसी, जिससे रक्त का उत्सर्जन हो सकता है;
- तेज सीने में दर्द जो गहरी सांस लेने के साथ बढ़ सकता है;
- गंभीर प्रकाश सिरदर्द या चक्कर आना;
- तेज या अनियमित दिल की धड़कन;
- पेट में तेज दर्द
- दृष्टि की तत्काल हानि या
- दृष्टि का दर्द रहित धुंधलापन जो दृष्टि हानि में प्रगति कर सकता है
- सीने में दर्द, बेचैनी, दबाव या भारीपन की भावना
- छाती, हाथ या ब्रेस्टबोन के नीचे निचोड़ने या परिपूर्णता की अनुभूति;
- परिपूर्णता, अपच या घुटन की भावना;
- पीठ, जबड़े, गले, हाथ और पेट तक विकीर्ण होने वाली ऊपरी शरीर की परेशानी;
- पसीना, मतली, उल्टी या चक्कर आना;
- अत्यधिक कमजोरी, चिंता, या सांस की तकलीफ;
- तेज़ या अनियमित दिल की धड़कन
- चेहरे, हाथ या पैर की अचानक सुन्नता या कमजोरी, विशेष रूप से शरीर के एक तरफ;
- अचानक भ्रम, बोलने या समझने में कठिनाई;
- एक या दोनों आँखों में देखने में अचानक कठिनाई;
- चलने में अचानक कठिनाई, चक्कर आना, संतुलन या समन्वय की हानि;
- बिना किसी ज्ञात कारण के अचानक, गंभीर या लंबे समय तक माइग्रेन;
- दौरे के साथ या बिना चेतना की हानि या बेहोशी।
- एक "चरम" की सूजन और हल्का नीला मलिनकिरण;
- गंभीर पेट दर्द (तीव्र पेट)
एक नस में खून के थक्के
अगर नस में खून का थक्का बन जाए तो क्या हो सकता है?
- संयुक्त हार्मोनल गर्भ निरोधकों के उपयोग को नसों (शिरापरक घनास्त्रता) में रक्त के थक्कों के बढ़ते जोखिम से जोड़ा गया है। हालांकि, ये दुष्प्रभाव दुर्लभ हैं। ज्यादातर मामलों में वे एक संयुक्त हार्मोनल गर्भनिरोधक का उपयोग करने के पहले वर्ष में होते हैं।
- यदि पैर या पैर की नस में रक्त का थक्का बनता है, तो यह डीप वेन थ्रॉम्बोसिस (DVT) का कारण बन सकता है।
- यदि रक्त का थक्का पैर से निकलकर फेफड़ों में जमा हो जाता है, तो यह "फुफ्फुसीय अन्त: शल्यता" का कारण बन सकता है।
- बहुत कम ही, किसी अन्य अंग जैसे आंख (रेटिनल वेन थ्रॉम्बोसिस) में थक्का बन सकता है।
शिरा में रक्त का थक्का बनने का जोखिम सबसे अधिक कब होता है?
पहली बार एक संयुक्त हार्मोनल गर्भनिरोधक लेने के पहले वर्ष के दौरान शिरा में रक्त का थक्का विकसित होने का जोखिम सबसे अधिक होता है। यदि आप 4 या अधिक सप्ताह के ब्रेक के बाद एक संयुक्त हार्मोनल गर्भनिरोधक (एक ही दवा या एक अलग दवा) लेना फिर से शुरू करते हैं तो जोखिम और भी अधिक हो सकता है।
पहले वर्ष के बाद, जोखिम कम हो जाता है, लेकिन यदि आप एक संयुक्त हार्मोनल गर्भनिरोधक का उपयोग नहीं कर रहे थे, तो यह हमेशा थोड़ा अधिक होता है।
जब आप BELARA लेना बंद कर देते हैं, तो रक्त का थक्का बनने का जोखिम कुछ ही हफ्तों में सामान्य हो जाता है।
रक्त का थक्का विकसित होने का खतरा क्या है?
जोखिम वीटीई के आपके प्राकृतिक जोखिम और आपके द्वारा लिए जा रहे संयुक्त हार्मोनल गर्भनिरोधक के प्रकार पर निर्भर करता है।
BELARA के साथ पैर या फेफड़े (DVT या PE) में रक्त का थक्का बनने का समग्र जोखिम कम होता है।
- १०,००० महिलाओं में से जो किसी भी संयुक्त हार्मोनल गर्भनिरोधक का उपयोग नहीं कर रही हैं और जो गर्भवती नहीं हैं, उनमें से लगभग २ को एक वर्ष में रक्त का थक्का विकसित हो जाएगा।
- लेवोनोर्जेस्ट्रेल, नॉरएथिस्टरोन या नॉरएस्टीमेट युक्त संयुक्त हार्मोनल गर्भनिरोधक का उपयोग करने वाली 10,000 महिलाओं में से लगभग 5-7 में एक वर्ष में रक्त का थक्का विकसित हो जाएगा।
- यह अभी तक ज्ञात नहीं है कि [आविष्कृत नाम] के साथ रक्त का थक्का विकसित होने का जोखिम लेवोनोर्जेस्ट्रेल युक्त एक संयुक्त हार्मोनल गर्भनिरोधक से जुड़े जोखिम से कैसे तुलना करता है।
- रक्त का थक्का बनने का जोखिम आपके चिकित्सा इतिहास पर निर्भर करता है ("कारक जो रक्त के थक्के बनने के जोखिम को बढ़ाते हैं" के तहत देखें)।
यदि आप BELARA (जो मस्तिष्क को रक्त की आपूर्ति में गड़बड़ी का संकेत दे सकते हैं) लेते समय माइग्रेन के हमलों की आवृत्ति या तीव्रता में वृद्धि देखते हैं, तो जल्द से जल्द अपने चिकित्सक से परामर्श करें। आपका डॉक्टर आपको बेलारा को तुरंत बंद करने की सलाह दे सकता है।
कारक जो नस में रक्त के थक्के के विकास के जोखिम को बढ़ाते हैं
BELARA के साथ रक्त का थक्का बनने का जोखिम कम होता है लेकिन कुछ स्थितियों में जोखिम बढ़ जाता है। इसका जोखिम अधिक है:
- यदि आप गंभीर रूप से अधिक वजन वाले हैं (बॉडी मास इंडेक्स या बीएमआई 30 किग्रा / एम 2 से अधिक);
- अगर किसी करीबी रिश्तेदार के पैर, फेफड़े या अन्य अंग में कम उम्र (लगभग 50 वर्ष से कम) में रक्त का थक्का बन गया हो। इस मामले में आपको विरासत में मिला रक्त का थक्का जमने का विकार हो सकता है;
- यदि आपका कोई ऑपरेशन होने वाला है या यदि आपको चोट या बीमारी के कारण लंबे समय तक लेटना पड़ता है या यदि आपके पास एक कास्ट में एक पैर है तो आपको सर्जरी से कुछ हफ्ते पहले या उसके दौरान BELARA लेना बंद करना पड़ सकता है जिस अवधि में आप कम मोबाइल हैं यदि आपको बेलारा लेना बंद करना है तो अपने डॉक्टर से पूछें कि आप इसे फिर से कब लेना शुरू कर सकते हैं;
- जैसे-जैसे आप बड़े होते जाते हैं (विशेषकर 35 वर्ष से अधिक);
- अगर आपने कुछ हफ़्ते से कम समय पहले जन्म दिया है
रक्त के थक्के के विकसित होने का जोखिम आपके पास इस प्रकार की अधिक स्थितियों को बढ़ाता है।
हवाई यात्रा (स्थायी> 4 घंटे) अस्थायी रूप से रक्त के थक्के के जोखिम को बढ़ा सकती है, खासकर यदि आपके पास कुछ अन्य जोखिम कारक सूचीबद्ध हैं।
यह महत्वपूर्ण है कि आप अपने डॉक्टर को बताएं कि क्या इनमें से कोई भी आप पर लागू होता है, भले ही आप सुनिश्चित न हों। आपका डॉक्टर तय कर सकता है कि BELARA को रोकने की जरूरत है।
यदि आप BELARA का उपयोग कर रहे हैं, तो उपरोक्त में से कोई भी स्थिति बदल जाती है, उदाहरण के लिए यदि किसी करीबी रिश्तेदार को बिना किसी कारण के घनास्त्रता है या यदि आपका वजन बहुत अधिक है, तो अपने डॉक्टर से संपर्क करें।
एक धमनी में रक्त के थक्के
यदि "धमनी" में रक्त का थक्का बन जाए तो क्या हो सकता है?
नस में रक्त के थक्के की तरह, धमनी में थक्के गंभीर समस्याएं पैदा कर सकते हैं, उदाहरण के लिए, वे दिल का दौरा या स्ट्रोक का कारण बन सकते हैं।
धमनी में रक्त का थक्का बनने के जोखिम को बढ़ाने वाले कारक
यह ध्यान रखना महत्वपूर्ण है कि BELARA के उपयोग से जुड़े दिल के दौरे या स्ट्रोक का खतरा बहुत कम है, लेकिन बढ़ सकता है:
- बढ़ती उम्र के साथ (35 वर्ष से अधिक);
- यदि आप धूम्रपान करते हैं। BELARA जैसे संयुक्त हार्मोनल गर्भनिरोधक का उपयोग करते समय आपको धूम्रपान बंद करने की सलाह दी जाती है। यदि आप धूम्रपान बंद करने में असमर्थ हैं और 35 वर्ष से अधिक उम्र के हैं, तो आपका डॉक्टर आपको एक अलग प्रकार के गर्भनिरोधक का उपयोग करने की सलाह दे सकता है;
- यदि आप अधिक वजन वाले हैं;
- यदि आपको उच्च रक्तचाप है;
- यदि आपके परिवार के किसी सदस्य को कम उम्र (लगभग 50 वर्ष से कम) में दिल का दौरा या स्ट्रोक हुआ हो। इस मामले में, आपको दिल का दौरा या स्ट्रोक होने का भी उच्च जोखिम हो सकता है;
- यदि आपके या किसी करीबी रिश्तेदार के रक्त में वसा का उच्च स्तर (कोलेस्ट्रॉल या ट्राइग्लिसराइड्स) है;
- यदि आप माइग्रेन से पीड़ित हैं, विशेष रूप से आभा के साथ माइग्रेन;
- यदि आपको हृदय की कोई समस्या है (वाल्व दोष, एक हृदय ताल विकार जिसे आलिंद फिब्रिलेशन कहा जाता है);
- अगर आपको मधुमेह है।
यदि आपके पास इनमें से एक से अधिक स्थितियां हैं, या यदि उनमें से कोई भी विशेष रूप से गंभीर है, तो रक्त का थक्का विकसित होने का जोखिम और भी अधिक हो सकता है।
यदि BELARA का उपयोग करते समय उपरोक्त में से कोई भी स्थिति बदल जाती है, उदाहरण के लिए यदि आप धूम्रपान करना शुरू करते हैं, यदि किसी करीबी रिश्तेदार को बिना किसी कारण के घनास्त्रता है या यदि आपका वजन बहुत अधिक है, तो अपने डॉक्टर से संपर्क करें।
- फोडा
यह बताया गया है कि विशेष रूप से यौन संचारित वायरस (ह्यूमन पेपिलोमा वायरस) से गर्भाशय ग्रीवा के संक्रमण वाली महिलाओं में, जो लंबे समय तक हार्मोनल गर्भ निरोधकों का उपयोग करती हैं, उनमें सर्वाइकल कैंसर होने का जोखिम कारक हो सकता है। हालांकि, यह स्पष्ट नहीं है कि यह किस हद तक है अन्य कारकों के कारण होता है (उदाहरण के लिए यौन साझेदारों की संख्या में अंतर या गर्भनिरोधक के यांत्रिक साधनों का उपयोग)।
अध्ययनों से पता चला है कि हार्मोनल गर्भनिरोधक स्तन कैंसर के खतरे में मामूली वृद्धि कर सकते हैं। सीओसी के उपयोग की समाप्ति के बाद के 10 वर्षों के दौरान यह बढ़ा हुआ जोखिम धीरे-धीरे उम्र से संबंधित जोखिम स्तरों पर वापस आ जाता है। चूंकि 40 वर्ष से कम उम्र की महिलाओं में स्तन कैंसर का खतरा दुर्लभ है, इसलिए स्तन कैंसर के समग्र जोखिम की तुलना में हाल ही में COCs का उपयोग करने वाली या उपयोग करने वाली महिलाओं में स्तन कैंसर की अधिक संख्या का निदान किया जाता है। दुर्लभ मामलों में, सौम्य, और यहां तक कि शायद ही कभी घातक, हार्मोनल गर्भ निरोधकों के उपयोग से यकृत ट्यूमर पाए गए हैं, जो आंतरिक रक्तस्राव का कारण बन सकते हैं। तीव्र पेट दर्द के मामले में जो स्वचालित रूप से हल नहीं होता है, डॉक्टर को सूचित किया जाना चाहिए।
- अन्य रोग
कई महिलाओं को हार्मोनल गर्भनिरोधक लेते समय रक्तचाप में मामूली वृद्धि का अनुभव होता है। यदि BELARA का उपयोग करते समय आपका रक्तचाप बहुत बढ़ जाता है, तो आपका डॉक्टर आपको BELARA लेना बंद करने की सलाह देगा और आपके रक्तचाप को कम करने के लिए दवाएं लिखेंगे। जब आपका रक्तचाप सामान्य हो जाए, तो आप फिर से BELARA लेना शुरू कर सकते हैं।
यदि आप पिछली गर्भावस्था में दाद से पीड़ित हैं, तो हार्मोनल गर्भनिरोधक लेते समय यह पुनरावृत्ति हो सकती है।
यदि आपके पास असामान्य रक्त वसा स्तर (हाइपरट्रिग्लिसराइडिमिया) है या यदि आपके परिवार के सदस्य इससे पीड़ित हैं, तो अग्नाशय की बीमारी का खतरा बढ़ जाता है। यदि आप तीव्र या पुरानी यकृत समारोह विकारों का अनुभव करते हैं, तो आपका डॉक्टर आपको इसे लेना बंद कर सकता है। BELARA लेना जब तक लीवर का मान सामान्य नहीं हो जाता। यदि आपके पास पीलिया का एक नया प्रकरण है जो पिछली गर्भावस्था के दौरान या अन्य हार्मोनल गर्भ निरोधकों के उपयोग के साथ हुआ था, तो आपका डॉक्टर आपको बेलारा का उपयोग बंद करने की सलाह देगा।
यदि आप मधुमेह रोगी हैं और आपका रक्त शर्करा का स्तर नियंत्रण में है और आप BELARA ले रहे हैं, तो जब तक आप BELARA ले रहे हैं, तब तक आपका डॉक्टर आपकी बारीकी से निगरानी करेगा। मधुमेह विरोधी उपचार को बदलने की आवश्यकता हो सकती है।
दुर्लभ मामलों में, त्वचा (क्लोस्मा) पर भूरे रंग के धब्बे दिखाई दे सकते हैं, खासकर अगर वे पिछली गर्भावस्था के दौरान पहले ही दिखाई दे चुके हों। यदि आपके पास इन धब्बों की प्रवृत्ति है, तो लंबे समय तक धूप में न रहें या BELARA लेते समय अपने आप को पराबैंगनी किरणों के संपर्क में रखें।
- विकार जो नकारात्मक रूप से प्रभावित हो सकते हैं
चिकित्सा पर्यवेक्षण भी आवश्यक है:
- यदि आप मिर्गी से पीड़ित हैं;
- यदि आप मल्टीपल स्केलेरोसिस से पीड़ित हैं;
- यदि आप गंभीर मांसपेशियों में ऐंठन (टेटनी) से पीड़ित हैं;
- अगर आप माइग्रेन से पीड़ित हैं
- यदि आप अस्थमा से पीड़ित हैं;
- अगर आप दिल या गुर्दे की समस्या से पीड़ित हैं
- यदि आप सेंट विटस नृत्य (मामूली कोरिया) से पीड़ित हैं;
- अगर आपको मधुमेह है
- अगर आपको लीवर की बीमारी है
- यदि आपको वसा चयापचय संबंधी विकार हैं
- यदि आपके पास प्रतिरक्षा प्रणाली की बीमारी है (ल्यूपस एरिथेमेटोसस सहित)
- यदि आप काफी अधिक वजन वाले हैं;
- यदि आपको उच्च रक्तचाप है
- यदि आपके पास एंडोमेट्रियोसिस है (ऊतक जो गर्भाशय की गुहा को रेखाबद्ध करता है, जिसे एंडोमेट्रियम कहा जाता है, इस अस्तर के बाहर है)
- यदि आपके पास वैरिकाज़ नसें हैं या नसों की सूजन से पीड़ित हैं
- यदि आपको रक्त के थक्के जमने की समस्या है
- यदि आप स्तन समस्याओं (मास्टोपाथी) से पीड़ित हैं;
- यदि आपके पास गर्भाशय का सौम्य ट्यूमर (मायोमा) है;
- यदि आप पिछली गर्भावस्था में फफोले (गर्भावधि दाद) से पीड़ित हैं;
- अगर आप डिप्रेशन से पीड़ित हैं
- यदि आप पुरानी सूजन आंत्र रोग (क्रोहन रोग, अल्सरेटिव कोलाइटिस) से पीड़ित हैं।
अपने चिकित्सक से परामर्श करें यदि आपके पास उपरोक्त में से कोई भी स्थिति है, या अतीत में है, या यदि आप बेलारा के साथ इलाज कर रहे हैं तो अपने चिकित्सक से परामर्श करें।
प्रभावशीलता
यदि आप गोलियां लेना भूल गए हैं, गोली लेने के बाद उल्टी या दस्त हो गए हैं या अन्य दवाएं ले रहे हैं, तो हार्मोनल गर्भनिरोधक की प्रभावशीलता कम हो सकती है। बहुत ही दुर्लभ मामलों में, चयापचय संबंधी विकार गर्भनिरोधक प्रभावकारिता को ख़राब कर सकते हैं। भले ही आप सही तरीके से गोलियां ले रहे हों, एक हार्मोनल गर्भनिरोधक पूर्ण जन्म नियंत्रण की गारंटी नहीं दे सकता है।
अनियमित चक्र
विशेष रूप से हार्मोनल गर्भनिरोधक लेने के पहले कुछ महीनों के दौरान, योनि से अनियमित रक्तस्राव (इंटरमेंस्ट्रुअल ब्लीडिंग / डिस्चार्ज) हो सकता है। यदि अनियमित रक्तस्राव 3 महीने तक जारी रहता है, या बाद के नियमित चक्रों में फिर से प्रकट होता है, तो आपको अपने डॉक्टर को देखना चाहिए।
रिसाव कम गर्भनिरोधक प्रभाव का लक्षण भी हो सकता है।
कुछ मामलों में, BELARA को 21 दिनों तक लेने के बाद, कोई वापसी रक्तस्राव नहीं हो सकता है। यदि आपने धारा 3 के निर्देशों के अनुसार गोलियां ली हैं, तो यह संभावना नहीं है कि आप गर्भवती हैं। यदि BELARA को निर्देशों के अनुसार नहीं लिया गया है वापसी रक्तस्राव की अनुपस्थिति से पहले निर्देश, निरंतर उपयोग से पहले गर्भावस्था को सुरक्षित रूप से बाहर रखा जाना चाहिए।
कौन सी दवाएं या खाद्य पदार्थ प्रभाव को संशोधित कर सकते हैं?
अपने डॉक्टर या फार्मासिस्ट को बताएं कि क्या आप ले रहे हैं, हाल ही में लिया है या कोई अन्य दवा ले सकते हैं। यदि आप एक ही समय में अन्य दवाएं ले रहे हैं तो BELARA के गर्भनिरोधक प्रभाव को बदला जा सकता है।
इनमें मिर्गी की दवाएं (जैसे फ़िनाइटोइन, कार्बामाज़ेपिन और टोपिरामेट), तपेदिक के उपचार के लिए दवाएं (जैसे रिफैम्पिसिन, रिफैब्यूटिन), कुछ एंटीबायोटिक्स जैसे एम्पीसिलीन, टेट्रासाइक्लिन और ग्रिसोफुलविन, बार्बिटुरेट्स, प्राइमिडोन, बार्बेसेक्लोन, मोडाफिनिल, एचआईवी संक्रमण के इलाज के लिए कुछ दवाएं शामिल हैं। (उदाहरण के लिए रटनवीर) और सेंट जॉन पौधा (हाइपरिकम पेरफोराटम) युक्त उत्पाद। दवाएं जो आंतों के क्रमाकुंचन (जैसे मेटोक्लोप्रमाइड) और सक्रिय चारकोल को उत्तेजित करती हैं, BELARA के सक्रिय अवयवों के अवशोषण को कम कर सकती हैं।
आपको बेलारा के साथ सेंट जॉन पौधा युक्त हर्बल दवाएं नहीं लेनी चाहिए।
यदि आप ऐसी कोई दवा ले रहे हैं जिसमें इनमें से कोई भी पदार्थ (सेंट जॉन्स वोर्ट को छोड़कर) या उपचार शुरू कर रहा है, तो आप BELARA लेना जारी रख सकते हैं, लेकिन इन दवाओं को लेते समय, आपको गर्भनिरोधक की एक यांत्रिक विधि (जैसे कंडोम) का भी उपयोग करना चाहिए। यदि आप इन दवाओं को लेते हैं, तो आपको उपचार समाप्त होने के बाद कम से कम 7 दिनों या 28 दिनों तक यांत्रिक गर्भनिरोधक विधि का उपयोग करना चाहिए। यदि उपरोक्त सक्रिय पदार्थों के साथ दीर्घकालिक उपचार आवश्यक है, तो आपको गैर-हार्मोनल गर्भ निरोधकों का उपयोग करना चाहिए। सलाह के लिए आपका डॉक्टर या फार्मासिस्ट।
यदि COC ब्लिस्टर पैक से गोलियां समाप्त होने के बाद भी सहवर्ती दवा प्रशासन जारी रहता है, तो अगला पैक सामान्य निकासी अंतराल के बिना शुरू किया जाना चाहिए।
अपने डॉक्टर को बताएं कि क्या आप अपने रक्त शर्करा के स्तर को कम करने के लिए इंसुलिन या अन्य दवाएं ले रहे हैं। इन दवाओं की खुराक को बदलना पड़ सकता है।
हार्मोनल गर्भनिरोधक का उपयोग करते समय, डायजेपाम, साइक्लोस्पोरिन, थियोफिलाइन या प्रेडनिसोलोन का उत्सर्जन कम हो सकता है, जिसके परिणामस्वरूप इन पदार्थों का प्रभाव अधिक होगा और लंबे समय तक चलेगा। क्लोफिब्रेट, पेरासिटामोल, मॉर्फिन या लॉराज़ेपम युक्त तैयारी के प्रभाव को कम किया जा सकता है यदि BELARA के साथ सहवर्ती रूप से उपयोग किया जाता है।
याद रखें कि ये डेटा मान्य हैं, भले ही आपने BELARA थेरेपी शुरू करने से कुछ समय पहले इनमें से कोई एक दवा ली हो।
BELARA लेते समय लीवर, अधिवृक्क और थायरॉयड ग्रंथियों के कार्य की जाँच करने के लिए कुछ प्रयोगशाला परीक्षण, कुछ रक्त प्रोटीन, कार्बोहाइड्रेट चयापचय और रक्त के थक्के को बदला जा सकता है। इसलिए ब्लड टेस्ट कराने से पहले अपने डॉक्टर को बताएं कि आप BELARA ले रहे हैं।
चेतावनियाँ यह जानना महत्वपूर्ण है कि:
गर्भावस्था और स्तनपान
गर्भावस्था के दौरान BELARA का संकेत नहीं दिया जाता है। यदि आप BELARA लेते समय गर्भवती हो जाती हैं, तो आपको तुरंत चिकित्सा बंद कर देनी चाहिए। गर्भावस्था से पहले BELARA का उपयोग गर्भपात को सही नहीं ठहराता है। यदि आप स्तनपान करते समय BELARA ले रही हैं, तो आपको याद रखना चाहिए कि दूध की मात्रा कम हो सकती है और इसकी गुणवत्ता बदल सकती है। कम मात्रा में सक्रिय पदार्थ दूध में चले जाते हैं। BELARA जैसे हार्मोनल गर्भ निरोधकों को स्तनपान बंद करने के बाद ही लिया जाना चाहिए।
ड्राइविंग और मशीनों का उपयोग
मशीनों को चलाने या उपयोग करने की क्षमता पर संयुक्त हार्मोनल गर्भ निरोधकों के कोई ज्ञात नकारात्मक प्रभाव नहीं हैं
BELARA में लैक्टोज मोनोहाइड्रेट होता है
BELARA में लैक्टोज मोनोहाइड्रेट होता है। यदि आपके डॉक्टर ने आपको बताया है कि आपको "कुछ शर्करा के प्रति असहिष्णुता है, तो BELARA लेने से पहले अपने चिकित्सक से संपर्क करें।
खुराक और उपयोग की विधि बेलारा का उपयोग कैसे करें: खुराक
इस दवा को हमेशा ठीक वैसे ही लें जैसे आपके डॉक्टर ने आपको बताया है। यदि संदेह है, तो अपने डॉक्टर या फार्मासिस्ट से परामर्श लें।
भर्ती का तरीका
मौखिक रूप से।
बेलारा का सेवन कब और कैसे करना चाहिए?
सप्ताह के संगत दिन (जैसे रविवार के लिए सूर्य) के साथ चिह्नित लोगों में से पहली गोली लें और इसे बिना चबाए निगल लें। फिर एक गोली हर दिन तीर की दिशा में लें, यदि संभव हो तो दिन के एक ही समय पर, अधिमानतः शाम को। यदि संभव हो तो दो गोलियों के बीच का अंतराल 24 घंटे होना चाहिए।पैक पर छपे दिनों के संकेत से आपको यह जांचने में मदद मिलेगी कि आपने उस विशेष दिन पर टैबलेट लिया है या नहीं।
21 दिनों तक प्रतिदिन 1 गोली लें। इसके बाद 7 दिन का ब्रेक होगा। आम तौर पर, आखिरी गोली लेने के 2-4 दिनों के बाद, मासिक धर्म जैसा रक्तस्राव शुरू हो जाएगा। 7 दिनों के ब्रेक के बाद, यदि आपकी अवधि समाप्त नहीं हुई है, तो चिंता किए बिना नए BELARA पैक से टैबलेट लेना फिर से शुरू करें।
मैं बेलारा कब लेना शुरू कर सकता हूं?
यदि आप हार्मोनल गर्भनिरोधक नहीं ले रहे थे (आपके पिछले मासिक धर्म के दौरान)
माहवारी के पहले दिन बेलारा की पहली गोली लें। गर्भनिरोधक प्रशासन के पहले दिन से शुरू होता है और 7 दिनों के ब्रेक के दौरान जारी रहता है।
यदि आपकी अवधि पहले ही शुरू हो चुकी है, तो अपनी अवधि के दूसरे दिन से लेकर पांचवें दिन तक पहली गोली लें, भले ही आपकी अवधि अभी समाप्त न हुई हो। इस मामले में, हालांकि, आपको पहले 7 दिनों (7-दिवसीय नियम) के लिए एक अन्य गर्भनिरोधक प्रणाली का भी उपयोग करना चाहिए।
यदि आपकी अवधि 5 दिनों से अधिक समय से शुरू हो गई है, तो आपको अगली अवधि की प्रतीक्षा करनी चाहिए और फिर बेलारा लेना शुरू कर देना चाहिए।
यदि आप एक और संयुक्त हार्मोनल गर्भनिरोधक ले रहे थे
पिछली दवा की सभी गोलियां हमेशा की तरह लें। आपको अपने पिछले संयुक्त हार्मोनल गर्भनिरोधक के स्टॉप या प्लेसीबो टैबलेट अंतराल के बाद दिन से अपना बेलारा टैबलेट लेना शुरू कर देना चाहिए।
यदि आप केवल प्रोजेस्टोजन-हार्मोनल गर्भनिरोधक (मिनीपिल) ले रहे थे
यदि आप एक हार्मोनल गर्भनिरोधक का उपयोग कर रहे हैं जिसमें केवल प्रोजेस्टिन होते हैं, तो हो सकता है कि आपको मासिक धर्म न हो। इस मामले में, पहले BELARA टैबलेट को "आखिरी" मिनीपिल के अगले दिन लिया जाना चाहिए। हालांकि, पहले 7 दिनों के लिए एक अन्य गर्भनिरोधक विधि का भी उपयोग करने की आवश्यकता होगी।
यदि आप एक इंजेक्शन योग्य हार्मोनल गर्भनिरोधक या एक प्रत्यारोपण गर्भनिरोधक का उपयोग कर रहे थे
पहला BELARA टैबलेट उस दिन लें जिस दिन इम्प्लांट हटा दिया गया था या जिस दिन आपको नया इंजेक्शन देना चाहिए था। हालाँकि, आपको पहले 7 दिनों के लिए जन्म नियंत्रण की दूसरी विधि का उपयोग करने की भी आवश्यकता होगी।
यदि गर्भावस्था के पहले तिमाही में आपका इलाज या गर्भपात हुआ है
इलाज या गर्भपात के बाद, आप तुरंत BELARA लेना शुरू कर सकते हैं। इस मामले में इसके अलावा किसी अन्य गर्भनिरोधक विधि का उपयोग करना आवश्यक नहीं है।
गर्भावस्था के दूसरे तिमाही में बच्चे के जन्म के बाद या गर्भपात के बाद
यदि आप स्तनपान नहीं करा रही हैं, तो आप बच्चा होने के 21-28 दिनों के बाद BELARA लेना शुरू कर सकती हैं। इसके अतिरिक्त किसी अन्य गर्भनिरोधक विधि का उपयोग करना आवश्यक नहीं है।
यदि जन्म के बाद से 28 दिन से अधिक समय बीत चुका है, तो आपको पहले सात दिनों के अलावा जन्म नियंत्रण की दूसरी विधि का उपयोग करने की आवश्यकता होगी।
यदि आप पहले से ही संभोग कर चुकी हैं, तो आपको गर्भावस्था से इंकार करना होगा या बेलारा लेना शुरू करने से पहले अपने अगले मासिक धर्म प्रवाह की प्रतीक्षा करनी होगी।
याद रखें कि यदि आप स्तनपान करा रही हैं तो आप BELARA नहीं ले सकतीं (गर्भावस्था और स्तनपान अनुभाग देखें)।
बेलारा कब तक लेना है?
जब तक आप चाहें तब तक आप BELARA ले सकते हैं, जब तक कि सेवन किसी भी स्वास्थ्य जोखिम से सीमित न हो। BELARA लेना बंद करने के बाद, आपकी अगली अवधि में लगभग एक सप्ताह की देरी हो सकती है। बेलारा थेरेपी के दौरान उल्टी या दस्त होने पर क्या करें? यदि आपको गोली लेने के 4 घंटे के भीतर उल्टी या दस्त के एपिसोड होते हैं, तो संभव है कि BELARA में मौजूद सक्रिय पदार्थ पूरी तरह से अवशोषित न हों। यह स्थिति भूली हुई टैबलेट के समान है और इसलिए आपको तुरंत एक नया टैबलेट लेना चाहिए। एक गोली। यदि संभव हो, तो अंतिम गोली लेने के 12 घंटे के भीतर नया टैबलेट लें और सामान्य समय पर BELARA लेना जारी रखें। यदि यह संभव नहीं है या यह पहले से ही 12 घंटे से अधिक हो गया है, तो खंड 3 का पालन करें "यदि आप लेना भूल जाते हैं" BELARA "या अपने डॉक्टर से संपर्क करें।
यदि आपने बहुत अधिक बेलारा लिया है तो क्या करें?
यदि आप अपने से अधिक BELARA लेते हैं
एक समय में एक ही खुराक में कई गोलियों के अंतर्ग्रहण के कारण होने वाले गंभीर नशा के लक्षणों का कोई सबूत नहीं है। मतली, उल्टी और, युवा लड़कियों में, हल्के खून की कमी हो सकती है। इस मामले में, एक डॉक्टर से परामर्श करें, यदि आवश्यक हो, तो पानी और इलेक्ट्रोलाइट संतुलन और यकृत समारोह की जांच करेगा।
अगर आप BELARA . लेना भूल जाते हैं
यदि आप सामान्य समय पर टैबलेट लेना भूल गए हैं, तो आपको इसे अगले 12 घंटों के भीतर नवीनतम समय पर लेना चाहिए। इस मामले में आपको इसके अतिरिक्त किसी अन्य गर्भनिरोधक विधियों का उपयोग करने की आवश्यकता नहीं है और आप हमेशा की तरह अन्य गोलियां लेना जारी रख सकती हैं।
यदि देरी 12 घंटे से अधिक है, तो BELARA के गर्भनिरोधक प्रभाव की अब गारंटी नहीं है। इस मामले में, आपको भूली हुई गोली तुरंत लेनी चाहिए और हमेशा की तरह BELARA लेना जारी रखना चाहिए, भले ही इसका मतलब है कि आपको एक में दो गोलियां लेनी होंगी। दिन। हालाँकि, आपको अगले 7 दिनों के लिए गर्भनिरोधक की एक और विधि (जैसे एक कंडोम) का उपयोग करने की भी आवश्यकता होगी। यदि इन 7 दिनों के दौरान आपके पैक में गोलियाँ समाप्त हो जाती हैं, तो तुरंत BELARA के अगले पैक से गोलियों का उपयोग करना शुरू कर दें। । , 7-दिन के ब्रेक (7-दिन के नियम) का सम्मान किए बिना।निलंबन प्रवाह संभवत: तब तक नहीं होगा जब तक कि नया पैकेज समाप्त नहीं हो जाता; हालांकि, नए पैक से गोलियां लेते समय इंटरमेंस्ट्रुअल ब्लीडिंग या डिस्चार्ज का उच्चारण हो सकता है।
आप जितनी अधिक गोलियां भूल गए हैं, गर्भावस्था के खिलाफ सुरक्षा का जोखिम उतना ही कम हो जाता है। यदि आप पहले सप्ताह में एक या अधिक गोलियां भूल गए हैं और भूलने से पहले सप्ताह में संभोग किया है, तो आपको गर्भवती होने के जोखिम पर विचार करना चाहिए। यदि आप एक या अधिक गोलियां भूल जाते हैं और यदि आपको "वापसी अंतराल में रक्तस्राव" नहीं होता है तो भी यही बात लागू होती है। ऐसे मामलों में, अपने डॉक्टर से संपर्क करें।
यदि आप अपनी अवधि में देरी करना चाहते हैं
हालांकि इसकी अनुशंसा नहीं की जाती है, दूसरा पैक समाप्त होने तक, निकासी अवधि के बजाय सीधे BELARA के एक नए पैक में स्विच करके मासिक धर्म चक्र (रक्तस्राव रक्तस्राव) में देरी करना संभव है। आप दूसरे पैक का उपयोग करते समय डिस्चार्ज (बूंद या खून के धब्बे) या वापसी रक्तस्राव का अनुभव कर सकते हैं। सामान्य 7-दिन की निकासी अवधि के बाद, अगले पैक के साथ जारी रखें। अपनी अवधि में देरी का निर्णय लेने से पहले आपको अपने डॉक्टर से सलाह लेनी चाहिए। यदि आप अपनी अवधि के पहले दिन को स्थानांतरित करना चाहते हैं यदि आप निर्देशों के अनुसार गोलियां लेते हैं, तो आपकी अवधि / निकासी ब्लीड निकासी अवधि में शुरू हो जाएगी। यदि आप इस दिन को स्थानांतरित करना चाहते हैं, तो आप निकासी अवधि को छोटा करके ऐसा कर सकते हैं (लेकिन इसे कभी लंबा न करें! उदाहरण के लिए, यदि निकासी की अवधि शुक्रवार को शुरू होती है, और आप इसे मंगलवार (3 दिन पहले) में ले जाना चाहते हैं, तो आपको सामान्य से 3 दिन पहले एक नया पैक शुरू करना होगा। यदि आप निकासी की अवधि को बहुत कम कर देते हैं ( उदाहरण के लिए, 3 दिन या नहीं) तो हो सकता है कि इस निकासी अवधि के दौरान आपको कोई रक्तस्राव न हो। निलंबन दीपक।
यदि आप सुनिश्चित नहीं हैं कि कैसे आगे बढ़ना है, तो सलाह के लिए अपने डॉक्टर से पूछें।
यदि आप BELARA . लेना बंद कर देते हैं
जब आप BELARA लेना बंद कर देते हैं, तो आपके अंडाशय जल्दी से पूरी गतिविधि में लौट आते हैं, और आप गर्भवती हो सकती हैं। यदि आपके पास इस दवा के उपयोग के बारे में कोई और प्रश्न हैं, तो अपने डॉक्टर या फार्मासिस्ट से पूछें।
दुष्प्रभाव Belara के दुष्प्रभाव क्या हैं?
सभी दवाओं की तरह, यह दवा दुष्प्रभाव पैदा कर सकती है, हालांकि हर किसी को यह नहीं मिलता है। यदि आपको कोई साइड इफेक्ट मिलता है, खासकर यदि वे गंभीर या लगातार हैं, या यदि आपके स्वास्थ्य में कोई बदलाव है जो आपको लगता है कि BELARA के कारण हो सकता है, तो कृपया अपने डॉक्टर को बताएं।
संयुक्त हार्मोनल गर्भनिरोधक लेने वाली सभी महिलाओं में नसों में रक्त के थक्के (शिरापरक थ्रोम्बेम्बोलाइज्म (वीटीई)) या धमनियों में रक्त के थक्के (धमनी थ्रोम्बेम्बोलिज्म (एटीई)) विकसित होने का जोखिम बढ़ जाता है। "संयुक्त हार्मोनल गर्भ निरोधकों को लेने से विभिन्न जोखिमों के बारे में अधिक विस्तृत जानकारी के लिए, अनुभाग देखें" बेलारा का उपयोग करने से पहले आपको क्या जानना चाहिए "।
रिपोर्ट किए गए अवांछनीय प्रभावों की आवृत्तियों को निम्नानुसार परिभाषित किया गया है:
बहुत आम: 10 में से 1 से अधिक लोगों को प्रभावित कर सकता है मतली, योनि स्राव, मासिक धर्म में दर्द, मासिक धर्म नहीं होना, रक्तस्राव, निर्वहन, सिरदर्द, साइनस दर्द
सामान्य: 10 में से 1 व्यक्ति को प्रभावित कर सकता है अवसाद, चिड़चिड़ापन, घबराहट, चक्कर आना, माइग्रेन (और / या उनका बिगड़ना), दृश्य गड़बड़ी, उल्टी, मुंहासे, पेट दर्द, थकान, पैरों में भारीपन की भावना, पानी का जमा होना, वजन बढ़ना, रक्तचाप में वृद्धि असामान्य: 100 लोगों में से 1 को प्रभावित कर सकता है पेट दर्द, एलर्जी की प्रतिक्रिया सहित दवा अतिसंवेदनशीलता, आंतों की गड़गड़ाहट, दस्त, रंजकता की समस्या, चेहरे पर भूरे रंग के धब्बे, बालों का झड़ना, शुष्क त्वचा, मांसपेशियों की समस्याएं, स्तनों से स्राव, स्तनों के संयोजी ऊतक में सौम्य परिवर्तन, योनि का फफूंद संक्रमण, कामेच्छा में कमी, पसीने की प्रवृत्ति, बढ़े हुए ट्राइग्लिसराइड्स सहित रक्त वसा में परिवर्तन
दुर्लभ: 1,000 लोगों में से 1 को प्रभावित कर सकता है नेत्रश्लेष्मलाशोथ, कॉन्टैक्ट लेंस पहनने में परेशानी, बहरापन, टिनिटस, उच्च रक्तचाप, निम्न रक्तचाप, संचार पतन, वैरिकाज़ नसें,
नस या धमनी में हानिकारक रक्त के थक्के, उदाहरण के लिए:
- एक पैर या पैर में (DVT)
- एक फेफड़े में (पीई)
- दिल का दौरा
- आघात
- मिनी-स्ट्रोक या अस्थायी स्ट्रोक जैसे लक्षण, जिन्हें क्षणिक इस्केमिक अटैक (TIA) के रूप में जाना जाता है
- जिगर, पेट / आंतों, गुर्दे या आंख में रक्त के थक्के।
रक्त का थक्का विकसित होने की संभावना अधिक हो सकती है यदि आपके पास कोई अन्य स्थितियां हैं जो इस जोखिम को बढ़ाती हैं (रक्त के थक्कों के जोखिम और रक्त के थक्के के लक्षणों को बढ़ाने वाली स्थितियों के बारे में अधिक जानकारी के लिए अनुभाग देखें)।
पित्ती, एक्जिमा, सूजन वाली त्वचा, खुजली, सोरायसिस का बिगड़ना, शरीर या चेहरे के बाल, बढ़े हुए स्तन, योनि की सूजन, लंबे समय तक और / या अधिक तीव्र मासिक धर्म, प्रीमेंस्ट्रुअल सिंड्रोम (मासिक धर्म की शुरुआत से पहले शारीरिक और भावनात्मक समस्याएं), भूख में वृद्धि।
बहुत दुर्लभ: 10,000 लोगों में से 1 को प्रभावित कर सकता है
पर्विल अरुणिका
संयुक्त हार्मोनल गर्भ निरोधकों को गंभीर बीमारी और दुष्प्रभावों के बढ़ते जोखिम से भी जोड़ा गया है:
- नसों और धमनियों के ब्लॉक होने का खतरा
- पित्त पथ की बीमारी का खतरा
- ट्यूमर का खतरा (जैसे यकृत ट्यूमर, जो अलग-अलग मामलों में उदर गुहा, गर्भाशय ग्रीवा और स्तन कैंसर में गंभीर और घातक रक्तस्राव का कारण बना है;
- जीर्ण सूजन आंत्र रोग (क्रोहन रोग, अल्सरेटिव कोलाइटिस) का बिगड़ना
खंड 2 में दी गई जानकारी को ध्यान से पढ़ें और यदि आवश्यक हो तो तुरंत अपने चिकित्सक से परामर्श करें।
साइड इफेक्ट की रिपोर्टिंग
यदि आपको कोई साइड इफेक्ट मिलता है, तो अपने डॉक्टर या फार्मासिस्ट से बात करें इसमें कोई भी संभावित दुष्प्रभाव शामिल हैं जो इस पत्रक में सूचीबद्ध नहीं हैं। आप https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse पर सीधे राष्ट्रीय रिपोर्टिंग सिस्टम के माध्यम से साइड इफेक्ट की रिपोर्ट कर सकते हैं। साइड इफेक्ट की रिपोर्ट करके आप इस दवा की सुरक्षा के बारे में अधिक जानकारी प्रदान करने में मदद कर सकते हैं।
समाप्ति और अवधारण
30 डिग्री सेल्सियस से ऊपर स्टोर न करें। इस दवा को बच्चों की नजर और पहुंच से दूर रखें।
EXP के बाद कार्टन और ब्लिस्टर (चिकित्सा का कोर्स) पर बताई गई समाप्ति तिथि के बाद इस दवा का उपयोग न करें। समाप्ति तिथि उस महीने के अंतिम दिन को संदर्भित करती है।
अपशिष्ट जल या घरेलू कचरे के माध्यम से कोई भी दवा न फेंके। अपने फार्मासिस्ट से उन दवाओं को फेंकने के लिए कहें जिनका आप अब उपयोग नहीं करते हैं। इससे पर्यावरण की रक्षा करने में मदद मिलेगी।
BELARA में क्या शामिल है
- सक्रिय तत्व एथिनिल एस्ट्राडियोल और क्लोर्मैडिनोन एसीटेट हैं। एक फिल्म-लेपित टैबलेट जिसमें 0.030 मिलीग्राम एथिनिल एस्ट्राडियोल और 2.0 मिलीग्राम क्लोरमेडिनोन एसीटेट होता है
- अन्य सामग्री हैं:
टैबलेट कोर: लैक्टोज मोनोहाइड्रेट, मक्का स्टार्च, पोविडोन के 30, मैग्नीशियम स्टीयरेट
कोटिंग: हाइपोर्मेलोज, लैक्टोज मोनोहाइड्रेट, मैक्रोगोल 6000, प्रोपलीन ग्लाइकोल, तालक, टाइटेनियम डाइऑक्साइड (E171), रेड आयरन ऑक्साइड (E172)
BELARA कैसा दिखता है और पैक की सामग्री का विवरण
BELARA प्रत्येक छाले (चिकित्सा के दौरान) के लिए 21 गोल, थोड़ा गुलाबी, फिल्म-लेपित गोलियों के पैक में उपलब्ध है।
पैक आकार: 1x21, 3x21, 6x21, 13x21 फिल्म-लेपित टैबलेट।
सभी पैक आकारों की बिक्री नहीं की जा सकती है।
स्रोत पैकेज पत्रक: एआईएफए (इतालवी मेडिसिन एजेंसी)। सामग्री जनवरी 2016 में प्रकाशित हुई। हो सकता है कि मौजूद जानकारी अप-टू-डेट न हो।
सबसे अप-टू-डेट संस्करण तक पहुंच प्राप्त करने के लिए, एआईएफए (इतालवी मेडिसिन एजेंसी) वेबसाइट तक पहुंचने की सलाह दी जाती है। अस्वीकरण और उपयोगी जानकारी।
01.0 औषधीय उत्पाद का नाम
बेलारा
02.0 गुणात्मक और मात्रात्मक संरचना
एक फिल्म-लेपित टैबलेट में शामिल हैं: 2 मिलीग्राम क्लोरमेडिनोन एसीटेट, 0.030 मिलीग्राम एथिनिल एस्ट्राडियोल
अंश के लिए, खंड ६.१ देखें।
03.0 फार्मास्युटिकल फॉर्म
फिल्म लेपित गोलियाँ।
गोल, थोड़े गुलाबी रंग की फिल्म-लेपित गोलियां।
04.0 नैदानिक सूचना
04.1 चिकित्सीय संकेत
हार्मोनल गर्भनिरोधक।
०४.२ खुराक और प्रशासन की विधि
गोलियों का प्रशासन
प्रत्येक टैबलेट को लगातार 21 दिनों तक प्रत्येक दिन (अधिमानतः शाम को) एक ही समय पर लिया जाना चाहिए। अगले 7 दिनों के लिए प्रशासन को निलंबित किया जाना चाहिए; आखिरी गोली लेने के दो से चार दिन बाद मासिक धर्म जैसा रक्तस्राव शुरू हो जाना चाहिए। प्रशासन को निलंबन के 7 दिनों के बाद, BELARA के एक नए छाले का उपयोग करके फिर से शुरू करना चाहिए, चाहे रक्तस्राव बंद हो गया हो या जारी रहा हो।
गोलियों को छाले से हटा दिया जाना चाहिए और यदि आवश्यक हो तो थोड़ा पानी के साथ पूरा निगल लिया जाना चाहिए, सप्ताह के इसी दिन के साथ चिह्नित एक को चुनना। गोलियों को प्रतिदिन तीर की दिशा में लेना चाहिए।
चिकित्सा की शुरुआत
जब कोई अन्य हार्मोनल गर्भनिरोधक नहीं लिया गया हो (अंतिम मासिक धर्म के दौरान)
पहली गोली माहवारी के पहले दिन लेनी चाहिए। यदि मासिक धर्म के पहले दिन पहली गोली ली जाती है, तो गर्भनिरोधक प्रभावकारिता चिकित्सा के पहले दिन से शुरू होती है और 7 दिनों की छुट्टी के दौरान भी जारी रहती है।
रक्तस्राव बंद हो गया है या नहीं, मासिक धर्म के दिन 2 से 5 वें दिन तक पहली गोली भी ली जा सकती है। इस मामले में, प्रशासन के पहले 7 दिनों के लिए अतिरिक्त गर्भनिरोधक उपायों की आवश्यकता होगी।
यदि आपकी अवधि 5 दिनों से अधिक के लिए शुरू हुई है, तो आपको अगले मासिक धर्म की प्रतीक्षा करनी चाहिए ताकि बेलारा के साथ चिकित्सा शुरू हो सके।
किसी अन्य हार्मोनल गर्भनिरोधक से BELARA में स्विच करना
हार्मोनल गर्भनिरोधक से 22 दिन या 21 दिन में बदलना: आपकी पिछली सभी गर्भनिरोधक गोलियां हमेशा की तरह ली जानी चाहिए। BELARA की पहली गोली अगले दिन लेनी चाहिए। इस मामले में दो उपचारों के बीच कोई अंतराल नहीं है और आपको BELARA के साथ चिकित्सा शुरू करने के लिए अगले मासिक धर्म की प्रतीक्षा करने की आवश्यकता नहीं है। कोई अन्य गर्भनिरोधक उपाय आवश्यक नहीं हैं।
28 गोलियों के पैक में एक हार्मोनल गर्भनिरोधक से बदलना: BELARA को पैक में "अंतिम" सक्रिय "टैबलेट को समाप्त करने के बाद शुरू किया जाना चाहिए (अर्थात 21 या 22 वां टैबलेट लेने के बाद)। पहला BELARA टैबलेट अगले दिन लिया जाना चाहिए। दोनों के बीच कोई अंतर नहीं होना चाहिए। उपचार और आपको BELARA के साथ उपचार शुरू करने के लिए अपने अगले मासिक धर्म की प्रतीक्षा करने की आवश्यकता नहीं है कोई अन्य गर्भनिरोधक उपाय आवश्यक नहीं हैं।
केवल प्रोजेस्टोजन गर्भनिरोधक (मिनी पिल) से बदलना: BELARA की पहली गोली प्रोजेस्टोजन गर्भनिरोधक को रोकने के अगले दिन लेनी चाहिए। पहले सात दिनों तक अन्य गर्भनिरोधक उपायों का इस्तेमाल करना चाहिए।
एक इंजेक्शन योग्य या प्रत्यारोपण हार्मोनल गर्भनिरोधक से बदलना: आप इम्प्लांट हटाने के दिन या अगला इंजेक्शन निर्धारित होने के दिन बेलारा से शुरू कर सकते हैं। पहले 7 दिनों के लिए अतिरिक्त गर्भनिरोधक उपाय किए जाने चाहिए।
पहली तिमाही के इलाज या गर्भपात के बाद
पहली तिमाही में इलाज या गर्भपात के बाद, BELARA का प्रशासन तुरंत शुरू किया जा सकता है। कोई अन्य गर्भनिरोधक उपाय आवश्यक नहीं हैं।
प्रसव के बाद या दूसरी तिमाही में इलाज या गर्भपात के बाद
प्रसव के बाद, गैर-स्तनपान कराने वाली माताओं को प्रसव के 21-28 दिनों के बाद प्रशासन शुरू किया जा सकता है; इस मामले में कोई अन्य गर्भनिरोधक उपाय आवश्यक नहीं है।
यदि प्रसव के 28 दिनों से अधिक समय बाद प्रशासन शुरू होता है, तो BELARA के साथ उपचार के पहले 7 दिनों के लिए अतिरिक्त गर्भनिरोधक उपायों की आवश्यकता होती है। यदि रोगी ने इस बीच संभोग किया है, तो चिकित्सा शुरू करने से पहले या अगले मासिक धर्म की प्रतीक्षा करने से पहले संभावित गर्भावस्था से इंकार किया जाना चाहिए।
स्तनपान (देखें 4.6)
स्तनपान कराने वाली महिलाओं में BELARA का उपयोग नहीं किया जाना चाहिए।
BELARA . के बंद होने के बाद
BELARA थेरेपी को रोकने के बाद, पहले मासिक धर्म चक्र में लगभग 1 सप्ताह की देरी हो सकती है।
गलत धारणा
यदि आप एक गोली लेना भूल गए हैं, लेकिन फिर भी इसे 12 घंटे के भीतर लेते हैं, तो कोई अतिरिक्त गर्भनिरोधक उपायों की आवश्यकता नहीं है।
बाद की गोलियों को सामान्य रूप से लिया जाना चाहिए।
यदि भूलने के 12 घंटे से अधिक समय बीत चुका है, तो गर्भनिरोधक प्रभाव कम हो जाता है। भूली हुई गोली को तुरंत लिया जाना चाहिए। निम्नलिखित गोलियों को सामान्य समय पर लिया जाना चाहिए। इसके अलावा, अगले 7 दिनों के लिए कंडोम जैसे अतिरिक्त यांत्रिक गर्भनिरोधक उपाय किए जाने चाहिए। यदि ये 7 दिन उपयोग में आने वाले पैक के समाप्त होने के बाद भी चले जाते हैं, तो BELARA का अगला पैक पिछले एक को समाप्त करने के तुरंत बाद शुरू कर देना चाहिए, अर्थात बिना किसी रुकावट के (7 दिन का नियम)। दूसरा पैक समाप्त होने तक मासिक धर्म प्रवाह की संभावना नहीं होगी।हालांकि, गोलियां लेते समय इंटरमेंस्ट्रुअल ब्लीडिंग या "स्पॉटिंग" हो सकती है। यदि दूसरा पैक समाप्त होने के बाद प्रवाह विफल हो जाता है, तो गर्भावस्था परीक्षण किया जाना चाहिए।
उल्टी होने पर निर्देश
यदि गोली लेने के 3-4 घंटे के भीतर उल्टी होती है या गंभीर दस्त होता है, तो अवशोषण अधूरा हो सकता है और "पर्याप्त गर्भनिरोधक सुनिश्चित नहीं किया जाता है। इस मामले में, उपरोक्त पैराग्राफ में दिए गए निर्देशों का पालन किया जाना चाहिए।" गलत धारणा "।
BELARA लेना जारी रखा जाना चाहिए। हालाँकि, शेष चक्र के लिए अतिरिक्त यांत्रिक गर्भनिरोधक उपाय किए जाने चाहिए।
04.3 मतभेद
नीचे सूचीबद्ध शर्तों के तहत COCs का उपयोग नहीं किया जाना चाहिए। इसके अलावा, इन स्थितियों में से किसी एक की स्थिति में BELARA का उपयोग तुरंत बंद कर देना चाहिए:
• पिछला या वर्तमान शिरापरक या धमनी घनास्त्रता (जैसे गहरी शिरा घनास्त्रता, फुफ्फुसीय अन्त: शल्यता, रोधगलन, स्ट्रोक)
• प्रोड्रोम या घनास्त्रता, थ्रोम्बोफ्लिबिटिस या एम्बोलिक लक्षणों के पहले लक्षण, उदाहरण के लिए क्षणिक इस्केमिक हमला, एनजाइना पेक्टोरिस
• अनुसूचित सर्जरी (सर्जरी से कम से कम 4 सप्ताह पहले) और गतिहीनता की अवधि के लिए, उदाहरण के लिए दुर्घटनाओं के बाद (जैसे। दुर्घटना के बाद प्लास्टर कास्ट)
• संवहनी संकट के साथ मधुमेह मेलिटस
• अनियंत्रित मधुमेह
• अनियंत्रित उच्च रक्तचाप या रक्तचाप में उल्लेखनीय वृद्धि (मान लगातार 140/90 मिमी एचजी से ऊपर)
• हेपेटाइटिस, पीलिया, बिगड़ा हुआ लीवर फंक्शन जब तक कि लीवर फंक्शन वैल्यू सामान्य नहीं हो जाता
• सामान्यीकृत खुजली, कोलेस्टेसिस, विशेष रूप से पिछली गर्भावस्था या एस्ट्रोजन थेरेपी के दौरान
• डबिन-जॉनसन सिंड्रोम, रोटर सिंड्रोम, पित्त प्रवाह विकार
• पिछले या वर्तमान लीवर कैंसर का इतिहास
• गंभीर अधिजठर दर्द, यकृत का बढ़ना या पेट के अंदर रक्तस्राव के लक्षण (धारा 4.8 देखें)
• पोरफाइरिया की शुरुआत या पुनरावर्तन (सभी 3 रूप, विशेष रूप से अधिग्रहित पोर्फिरीया)
• हार्मोन-संवेदनशील घातक ट्यूमर की उपस्थिति या इतिहास जैसे। स्तन या गर्भाशय
• लिपिड चयापचय में गंभीर परिवर्तन
• अग्नाशयशोथ या अग्नाशयशोथ का इतिहास यदि गंभीर हाइपरट्राइग्लिसराइडिमिया से जुड़ा हो
• माइग्रेन का प्रकट होना या असामान्य तीव्रता के सिरदर्द के अधिक बार-बार होने वाले हमले
• फोकल न्यूरोलॉजिकल लक्षणों के साथ माइग्रेन का इतिहास (माइग्रेन के साथ)
• तीव्र शुरुआत के साथ संवेदी गड़बड़ी, उदा। बिगड़ा हुआ दृष्टि या श्रवण
• मोटर विकार (विशेष रूप से पैरेसिस)
• मिरगी के दौरे की आवृत्ति में वृद्धि
• अत्यधिक तनाव
• पिछली गर्भधारण के दौरान ओटोस्क्लेरोसिस बढ़ गया
• अज्ञात कारण का रक्तस्राव
• अन्तर्गर्भाशयकला अतिवृद्धि
• किसी अज्ञात कारण से जननांगों से खून बहना
• क्लोरमेडिनोन एसीटेट, एथिनिल एस्ट्राडियोल या एक्सीसिएंट्स के लिए अतिसंवेदनशीलता
शिरापरक या धमनी घनास्त्रता के लिए एक गंभीर जोखिम कारक या कई जोखिम कारकों की उपस्थिति एक contraindication हो सकता है (खंड 4.4 देखें)।
04.4 उपयोग के लिए विशेष चेतावनी और उचित सावधानियां
चेतावनी
संयुक्त मौखिक गर्भ निरोधकों (सीओसी) के उपयोग से जुड़े होने पर धूम्रपान गंभीर हृदय संबंधी दुष्प्रभावों के जोखिम को बढ़ाता है। उम्र के साथ और सिगरेट की संख्या के साथ जोखिम बढ़ता है और 35 वर्ष से अधिक उम्र की महिलाओं में बहुत स्पष्ट है। 35 वर्ष से अधिक आयु के धूम्रपान करने वाले रोगियों को गर्भनिरोधक के अन्य तरीकों का उपयोग करना चाहिए।
सीओसी प्रशासन गंभीर बीमारियों, जैसे कि रोधगलन, थ्रोम्बोम्बोलिज़्म, स्ट्रोक या यकृत कैंसर के बढ़ते जोखिम को वहन करता है।
अन्य जोखिम कारक जैसे उच्च रक्तचाप, हाइपरलिपिडिमिया, मोटापा और मधुमेह स्पष्ट रूप से रुग्णता और मृत्यु दर के जोखिम को बढ़ाते हैं।
निम्नलिखित में से किसी भी स्थिति या जोखिम कारकों की उपस्थिति में, BELARA को प्रशासित करने के लाभ को जोखिमों के विरुद्ध तौला जाना चाहिए और चिकित्सा शुरू करने से पहले रोगी के साथ चर्चा की जानी चाहिए। यदि उपचार के दौरान इनमें से कोई भी बीमारी या जोखिम कारक बिगड़ता है, तो रोगी को अपने डॉक्टर से संपर्क करना चाहिए। फिर डॉक्टर को यह तय करना होगा कि इलाज बंद किया जाना चाहिए या नहीं।
थ्रोम्बोम्बोलिज़्म और अन्य संवहनी विकार
महामारी विज्ञान के अध्ययन के परिणाम मौखिक गर्भ निरोधकों के उपयोग और शिरापरक और धमनी घनास्त्रता और थ्रोम्बोइम्बोलिज्म के बढ़ते जोखिम जैसे कि मायोकार्डियल रोधगलन, स्ट्रोक, गहरी शिरा घनास्त्रता और फुफ्फुसीय अन्त: शल्यता के बीच संबंध का संकेत देते हैं। ये घटनाएं दुर्लभ हैं।
संयुक्त मौखिक गर्भ निरोधकों (सीओसी) के उपयोग से उन लोगों की तुलना में शिरापरक थ्रोम्बोइम्बोलिज्म (वीटीई) का खतरा बढ़ जाता है जो उनका उपयोग नहीं करते हैं। संयुक्त मौखिक गर्भनिरोधक का उपयोग करने के पहले वर्ष के दौरान वीटीई का जोखिम अधिक होता है। यह बढ़ा हुआ जोखिम वीटीई है गर्भावस्था से जुड़ी तुलना में कम है जो प्रति 100,000 गर्भधारण पर 60 मामलों में अनुमानित है। 1-2% मामलों में वीटीई का परिणाम घातक होता है।
यह ज्ञात नहीं है कि अन्य COCs की तुलना में BELARA इन घटनाओं की घटना को प्रभावित करता है या नहीं।
शिरापरक थ्रोम्बोम्बोलिक जोखिम निम्नलिखित कारकों से बढ़ जाता है:
• उम्र
• सकारात्मक पारिवारिक इतिहास (जैसे भाई-बहनों में शिरापरक या धमनी घनास्त्रता, या अपेक्षाकृत कम उम्र में माता-पिता)। यदि वंशानुगत प्रवृत्ति का संदेह है, तो COC के उपयोग पर निर्णय लेने से पहले एक विशेषज्ञ परीक्षा का अनुरोध करना बेहतर होता है।
• लंबे समय तक स्थिरीकरण (खंड 4.3 देखें)
• मोटापा (बॉडी मास इंडेक्स> 30 किग्रा / मी 2)।
धमनी थ्रोम्बोम्बोलिज़्म का खतरा बढ़ जाता है:
• उम्र
• धुआँ
• डिस्लिपोप्रोटीनेमिया
• मोटापा (बॉडी मास इंडेक्स> 30 किग्रा/एम2)
• उच्च रक्तचाप
• हृदय वाल्व की शिथिलता
• दिल की अनियमित धड़कन
• अपेक्षाकृत कम उम्र में भाई-बहनों या माता-पिता में धमनी थ्रोम्बोम्बोलिज़्म का पारिवारिक इतिहास। यदि वंशानुगत प्रवृत्ति का संदेह है, तो COC के उपयोग पर निर्णय लेने से पहले एक विशेषज्ञ परीक्षा का अनुरोध करना बेहतर होता है।
रक्त परिसंचरण से संबंधित अन्य चिकित्सीय स्थितियां हैं: मधुमेह मेलिटस, एसएलई, हेमोलिटिक यूरीमिक सिंड्रोम, पुरानी सूजन आंत्र रोग (क्रोहन रोग, अल्सरेटिव कोलाइटिस), सिकल सेल एनीमिया।
लाभ/जोखिम अनुपात को ध्यान में रखते हुए, यह ध्यान में रखा जाना चाहिए कि उपरोक्त बीमारियों के पर्याप्त उपचार से घनास्त्रता के जोखिम को कम किया जा सकता है।
जैव रासायनिक कारक, जो शिरापरक या धमनी घनास्त्रता के लिए एक वंशानुगत या अधिग्रहित प्रवृत्ति का संकेत देते हैं, वे हैं: एपीसी (सक्रिय प्रोटीन सी), हाइपरहोमोसिस्टीनमिया, एंटीथ्रोम्बिन III की कमी, प्रोटीन सी की कमी, प्रोटीन एस की कमी, एंटी-फॉस्फोलिपिड एंटीबॉडी (एंटीबॉडी एंटी-कार्डियोलिपिन) का प्रतिरोध। , ल्यूपस एंटीकोआगुलंट्स)।
प्रसव के दौरान बढ़े हुए थ्रोम्बोम्बोलिक जोखिम पर विचार किया जाना चाहिए।
सतही थ्रोम्बोफ्लिबिटिस और / या वैरिकाज़ नसों और शिरापरक थ्रोम्बोम्बोलिज़्म के एटियलजि के बीच संभावित संबंध पर कोई साझा राय नहीं है।
शिरापरक या धमनी घनास्त्रता के लक्षण हो सकते हैं:
• एक पैर में दर्द और/या सूजन
• बाएं हाथ में विकिरण के साथ या बिना सीने में अचानक और तेज दर्द
• अचानक घरघराहट, अज्ञात कारण से अचानक खाँसी का दौरा
• अप्रत्याशित तीव्र और लगातार सिरदर्द
• अचानक आंशिक या पूर्ण दृष्टि की हानि, डिप्लोपिया, डिसरथ्रिया या वाचाघात
• चक्कर आना, चेतना का नुकसान जिसमें कुछ मामलों में फोकल मिर्गी का दौरा शामिल हो सकता है
• शरीर के एक तरफ या उसके हिस्से में अचानक कमजोरी या सुन्नता होना
• मोटर गड़बड़ी
• तीव्र पेट दर्द।
COCs लेने वाली महिलाओं को सलाह दी जानी चाहिए कि घनास्त्रता के संभावित लक्षणों की स्थिति में उन्हें अपने चिकित्सक से परामर्श करना चाहिए। घनास्त्रता का संदेह या पुष्टि होने पर BELARA को बंद कर देना चाहिए।
BELARA (जो सेरेब्रोवास्कुलर दुर्घटना का एक prodromal संकेत हो सकता है) लेते समय माइग्रेन के हमलों की बढ़ी हुई आवृत्ति और तीव्रता COC के उपयोग को तत्काल बंद करने का एक कारण हो सकता है।
ट्यूमर
महामारी विज्ञान के अध्ययनों ने मानव पेपिलोमावायरस संक्रमण वाले रोगियों में मौखिक गर्भ निरोधकों के लंबे समय तक उपयोग के संबंध में गर्भाशय ग्रीवा के कैंसर के बढ़ते जोखिम को दिखाया है, लेकिन इस घटना में अन्य कारकों की भूमिका पर चर्चा की गई है (उदाहरण के लिए भागीदारों की संख्या या "यांत्रिक गर्भ निरोधकों का उपयोग) (यह भी देखें" मेडिकल चेकअप ")।
54 महामारी विज्ञान के अध्ययनों के एक मेटा-विश्लेषण में पाया गया कि, मौखिक गर्भ निरोधकों के उपयोग से, स्तन कैंसर के खतरे में थोड़ी वृद्धि हुई है (आरआर = 1.24)। जोखिम में वृद्धि क्षणिक है और इसे रोकने के बाद 10 वर्षों के भीतर धीरे-धीरे कम हो जाती है। दवा उपचार। ये अध्ययन कारणों का कोई संकेत नहीं देते हैं। देखा गया बढ़ा हुआ जोखिम COCs लेने वाले रोगियों में स्तन कैंसर का शीघ्र पता लगाने, COCs के जैविक प्रभाव, या दोनों को जिम्मेदार ठहराया जा सकता है।
दुर्लभ मामलों में, सौम्य यकृत ट्यूमर और यहां तक कि दुर्लभ मामलों में, मौखिक गर्भ निरोधकों को लेने वाले रोगियों में घातक ट्यूमर पाए गए हैं। अलग-अलग मामलों में, इन ट्यूमर ने गंभीर इंट्रा-पेट के रक्तस्राव का कारण बना दिया है। गंभीर पेट दर्द की स्थिति में जो अनायास कम नहीं होता है, हेपेटोमेगाली या इंट्रा-एब्डॉमिनल हैमरेज के लक्षण लिवर कैंसर की संभावना पर विचार किया जाना चाहिए और बेलारा को बंद कर देना चाहिए।
अन्य शर्तें
मौखिक गर्भनिरोधक लेने वाले कई रोगियों में रक्तचाप में मामूली वृद्धि देखी गई है लेकिन चिकित्सकीय रूप से महत्वपूर्ण वृद्धि दुर्लभ है। मौखिक गर्भनिरोधक उपयोग और चिकित्सकीय रूप से प्रकट उच्च रक्तचाप के बीच संबंध की अब तक पुष्टि नहीं हुई है। यदि BELARA के साथ उपचार के दौरान रक्तचाप में वृद्धि चिकित्सकीय रूप से प्रासंगिक है, तो डॉक्टर को BELARA को रोकना होगा और उच्च-रक्तचापरोधी चिकित्सा शुरू करनी होगी।
गर्भावधि दाद के इतिहास वाले रोगियों में COCs लेते समय पुनरावृत्ति हो सकती है। हाइपरट्राइग्लिसराइडिमिया या हाइपरट्राइग्लिसराइडिमिया के पारिवारिक इतिहास वाले रोगियों में अग्नाशयशोथ का सीएचसी के साथ इलाज किए जाने का जोखिम बढ़ जाता है। तीव्र या पुरानी यकृत विकारों के लिए सीओसी उपचार को बंद करने की आवश्यकता हो सकती है जब तक कि यकृत समारोह मान सामान्य न हो जाए। सीओसी के साथ उपचार।
मौखिक गर्भनिरोधक परिधीय इंसुलिन प्रतिरोध या ग्लूकोज सहिष्णुता को बदल सकते हैं। इसलिए, मौखिक गर्भ निरोधकों का उपयोग करने वाले मधुमेह रोगियों पर बारीकी से नजर रखी जानी चाहिए।
दुर्लभ मामलों में, क्लोस्मा हो सकता है, विशेष रूप से क्लोस्मा ग्रेविडेरम के इतिहास वाली महिलाओं में। क्लोस्मा की प्रवृत्ति वाले मरीजों को मौखिक गर्भ निरोधकों का उपयोग करते समय सूर्य और पराबैंगनी किरणों के संपर्क में आने से बचना चाहिए।
गैलेक्टोज असहिष्णुता, लैप लैक्टेज की कमी, या ग्लूकोज-गैलेक्टोज malabsorption की दुर्लभ वंशानुगत समस्याओं वाले मरीजों को यह दवा नहीं लेनी चाहिए।
एहतियात
एस्ट्रोजन या COCs का प्रशासन कुछ स्थितियों या बीमारियों पर नकारात्मक प्रभाव डाल सकता है।
इन मामलों में "सावधानीपूर्वक चिकित्सा अवलोकन आवश्यक है:
• मिर्गी
• मल्टीपल स्क्लेरोसिस
• टेटनी
• माइग्रेन (खंड 4.3 देखें)
• दमा
• दिल या गुर्दे की विफलता
• कोरिया माइनर
• मधुमेह मेलिटस (खंड 4.3 देखें)
• जिगर की बीमारी (खंड 4.3 देखें)
• लिपिड चयापचय में परिवर्तन (खंड 4.3 देखें)
• स्व-प्रतिरक्षित रोग (सिस्टमिक ल्यूपस एरिथेमेटोसस सहित)
• मोटापा
• उच्च रक्तचाप (खंड 4.3 देखें)
• एंडोमेट्रियोसिस
• विविधताएं
• फ्लेबिटिस (खंड 4.3 देखें)
• रक्तस्राव विकार (खंड 4.3 देखें)
• मास्टोपाथी
गर्भाशय मायोमास
• गर्भावधि दाद
• अवसाद (खंड 4.3 देखें)
पुरानी सूजन आंत्र रोग (क्रोहन रोग, अल्सरेटिव कोलाइटिस, खंड 4.3 देखें)
चिकित्सा जांच
मौखिक गर्भ निरोधकों को निर्धारित करने से पहले, एक पूर्ण व्यक्तिगत और पारिवारिक चिकित्सा इतिहास लिया जाना चाहिए, मतभेदों को ध्यान में रखते हुए (खंड 4.3 देखें) और जोखिम कारक (खंड 4.4 देखें) और एक चिकित्सा परीक्षा की जानी चाहिए। BELARA के उपयोग के दौरान वर्ष में कम से कम एक बार नियंत्रण दोहराया जाना चाहिए। स्वास्थ्य की सामान्य स्थिति की आवधिक निगरानी भी महत्वपूर्ण है क्योंकि कुछ contraindications (जैसे क्षणिक इस्केमिक हमले) या कुछ जोखिम कारक (जैसे शिरापरक या धमनी घनास्त्रता का पारिवारिक इतिहास) पहली बार गर्भनिरोधक चिकित्सा के दौरान मौखिक रूप से प्रकट हो सकते हैं। यात्रा में रक्तचाप नियंत्रण, स्तन और पेट की जांच, स्त्री रोग संबंधी परीक्षा, योनि स्मीयर, साथ ही उपयुक्त प्रयोगशाला परीक्षण शामिल होने चाहिए। मरीजों को सलाह दी जानी चाहिए कि BELARA सहित मौखिक गर्भनिरोधक एचआईवी संक्रमण (एड्स) या अन्य यौन संचारित रोगों से रक्षा नहीं करते हैं।
प्रभावशीलता में कमी
एक गोली गुम होना ("गलत सेवन" देखें), उल्टी या आंतों के रोग जो दस्त का कारण बनते हैं, कुछ दवाओं का लंबे समय तक प्रशासन (धारा 4.5 देखें) या, शायद ही कभी, चयापचय संबंधी गड़बड़ी गर्भनिरोधक प्रभावकारिता को कम कर सकती है।
चक्र के परिवर्तन
इंटरमेंस्ट्रुअल स्पॉटिंग या ब्लीडिंग
सभी मौखिक गर्भ निरोधकों से अनियमित रक्तस्राव (स्पॉटिंग या इंटरमेंस्ट्रुअल ब्लीडिंग) हो सकता है, विशेष रूप से उपयोग के पहले महीनों के दौरान। इसलिए, चक्र की अनियमितता का एक चिकित्सा मूल्यांकन लगभग तीन चक्रों की एक निश्चित अवधि के बाद किया जाना चाहिए। यदि BELARA के प्रशासन के दौरान पिछले नियमित चक्रों के बाद भी इंटरमेंस्ट्रुअल ब्लीडिंग बनी रहती है या होती है, तो गर्भावस्था या जैविक बीमारी से बचने के लिए एक मेडिकल चेक-अप किया जाना चाहिए। गर्भावस्था या जैविक रोग के बहिष्कार के बाद, BELARA का प्रशासन जारी रखा जा सकता है या किसी अन्य उत्पाद के उपयोग पर स्विच करना संभव है। इंटरमेंस्ट्रुअल ब्लीडिंग "अपर्याप्त गर्भनिरोधक प्रभावकारिता" ("गलत उपयोग", "उल्टी के मामले में निर्देश" और धारा 4.5 देखें) का संकेत दे सकती है।
मासिक धर्म प्रवाह की अनुपस्थिति
लेने के 21 दिनों के बाद, एक "वापसी रक्तस्राव" आमतौर पर होता है। कभी-कभी, विशेष रूप से चिकित्सा के पहले महीनों में, प्रवाह नहीं हो सकता है; इस घटना को कम गर्भनिरोधक प्रभावकारिता के रूप में व्याख्या नहीं की जानी चाहिए। यदि प्रवाह एक चक्र के बाद नहीं होता है जिसमें कोई गोली नहीं भूली है, 7 दिन का अंतराल नहीं बढ़ाया गया है, कोई अन्य दवा नहीं ली गई है और कोई उल्टी या दस्त नहीं हुआ है, गर्भाधान की संभावना नहीं है और BELARA जारी रखा जा सकता है।यदि BELARA को मिस्ड विदड्रॉअल ब्लीडिंग से पहले के निर्देशों के अनुसार नहीं लिया गया है या यदि विदड्रॉल ब्लीडिंग लगातार दो चक्रों तक नहीं होती है, तो जारी रखने से पहले गर्भावस्था से इंकार किया जाना चाहिए। सेंट जॉन्स वोर्ट (Hypericum perforatum) युक्त हर्बल उत्पादों को चाहिए BELARA थेरेपी के साथ सहवर्ती रूप से उपयोग नहीं किया जाना चाहिए (खंड 4.5 देखें)।
04.5 अन्य औषधीय उत्पादों और अन्य प्रकार की बातचीत के साथ बातचीत
अन्य दवाओं के साथ BELARA के एस्ट्रोजन घटक, एथिनिल एस्ट्राडियोल की सहभागिता एथिनिल एस्ट्राडियोल के प्लाज्मा सांद्रता को बढ़ा या घटा सकती है। यदि इन सक्रिय पदार्थों के साथ दीर्घकालिक चिकित्सा की आवश्यकता होती है, तो गैर-हार्मोनल गर्भनिरोधक विधियों का उपयोग किया जाना चाहिए। सांद्रता में कमी एथिनिल एस्ट्राडियोल की प्लाज्मा सांद्रता हो सकती है इंटरमेंस्ट्रुअल ब्लीडिंग और चक्र की गड़बड़ी में वृद्धि और BELARA की गर्भनिरोधक प्रभावकारिता को कम करना; एथिनिल एस्ट्राडियोल का ऊंचा प्लाज्मा स्तर साइड इफेक्ट की घटनाओं और गंभीरता को बढ़ा सकता है।
निम्नलिखित दवाएं या सक्रिय पदार्थ एथिनिल एस्ट्राडियोल के प्लाज्मा सांद्रता को कम कर सकते हैं:
• सभी दवाएं जो गैस्ट्रोइंटेस्टाइनल गतिशीलता को बढ़ाती हैं (जैसे मेटोक्लोप्रमाइड) या अवशोषण को कम करती हैं (जैसे सक्रिय चारकोल)
• सक्रिय पदार्थ जो लीवर माइक्रोसोमल एंजाइमों को प्रेरित करते हैं, जैसे कि रिफैम्पिसिन, रिफैब्यूटिन, बार्बिटुरेट्स, एंटीपीलेप्टिक्स (जैसे कार्बामाज़ेपिन, फ़िनाइटोइन और टोपिरामेट), ग्रिसोफुल्विन, बार्बेक्साक्लोन, प्राइमिडोन, मोडाफिनिल, कुछ प्रोटीज़ इनहिबिटर (जैसे रटनवीर) और (हाइपरिकम पेरफ़ोराटम देखें) ) 4.4)।
• कुछ रोगियों में कुछ एंटीबायोटिक्स (जैसे एम्पीसिलीन, टेट्रासाइक्लिन), संभवतः एस्ट्रोजन के कम एंटरोपैथिक परिसंचरण के कारण।
इन दवाओं या सक्रिय पदार्थों और BELARA के साथ सहवर्ती उपचार के मामले में, उपचार अवधि के दौरान और उसके बाद सात दिनों के लिए अतिरिक्त यांत्रिक गर्भनिरोधक विधियों का उपयोग किया जाना चाहिए। सक्रिय पदार्थों के साथ जो हेपेटिक माइक्रोसोमल एंजाइमों को शामिल करके एथिनिल एस्ट्राडियोल के प्लाज्मा एकाग्रता को कम करते हैं, उपचार के अंत के 28 दिनों तक अतिरिक्त यांत्रिक गर्भनिरोधक विधियों का उपयोग किया जाना चाहिए।
निम्नलिखित दवाएं या सक्रिय पदार्थ एथिनिल एस्ट्राडियोल के प्लाज्मा सांद्रता को बढ़ा सकते हैं:
• सक्रिय पदार्थ जो आंतों की दीवार में एथिनिल एस्ट्राडियोल के सल्फेशन को रोकते हैं (जैसे एस्कॉर्बिक एसिड या पेरासिटामोल)
• एटोरवास्टेटिन (एथिनिले एस्ट्राडियोल के एयूसी को 20% तक बढ़ा देता है)
• सक्रिय पदार्थ जो लिवर माइक्रोसोमल एंजाइमों को रोकते हैं, जैसे कि इमिडाज़ोल, एंटीफंगल (जैसे फ्यूकोनाज़ोल), इंडिनवीर या ट्रॉलिंडोमाइसिन।
एथिनिल एस्ट्राडियोल अन्य सक्रिय पदार्थों के चयापचय को संशोधित कर सकता है:
• लीवर माइक्रोसोमल एंजाइमों को रोकना और इसके परिणामस्वरूप डायजेपाम (और हाइड्रोक्सिलेशन द्वारा मेटाबोलाइज़ किए गए अन्य बेंजोडायजेपाइन), साइक्लोस्पोरिन, थियोफिलाइन और प्रेडनिसोलोन जैसे सक्रिय पदार्थों के प्लाज्मा सांद्रता में वृद्धि करना
• यकृत ग्लुकुरोकोन्जुगेशन को प्रेरित करना और फलस्वरूप क्लोफिब्रेट, पैरासिटामोल, मॉर्फिन और लॉराज़ेपम के प्लाज्मा सांद्रता को कम करना।
ग्लूकोज सहिष्णुता पर प्रभाव के परिणामस्वरूप इंसुलिन या मौखिक एंटीडायबिटिक दवाओं की आवश्यकता बदल सकती है (देखें खंड 4.4)।
यह हाल ही में ली गई दवाओं के मामले में भी हो सकता है।
BELARA के साथ संभावित बातचीत के लिए निर्धारित दवा के एसएमपीसी को ध्यान से पढ़ा जाना चाहिए।
लैब टेस्ट
COC प्रशासन के दौरान कुछ प्रयोगशाला परीक्षणों के परिणामों में परिवर्तन किया जा सकता है, जिसमें यकृत, अधिवृक्क और थायरॉयड फ़ंक्शन परीक्षण, वाहक प्रोटीन के प्लाज्मा स्तर (जैसे SHBG, लिपोप्रोटीन) और कार्बोहाइड्रेट चयापचय के पैरामीटर, हेमोकैग्यूलेशन और फाइब्रिनोलिसिस शामिल हैं। इन परिवर्तनों की प्रकृति और सीमा आंशिक रूप से प्रयुक्त हार्मोन की प्रकृति और खुराक पर निर्भर करती है।
04.6 गर्भावस्था और स्तनपान
गर्भावस्था के दौरान BELARA का संकेत नहीं दिया जाता है। औषधीय उत्पाद का प्रशासन शुरू करने से पहले गर्भावस्था को बाहर रखा जाना चाहिए। यदि BELARA के साथ चिकित्सा के दौरान गर्भावस्था की शुरुआत होती है, तो दवा को तुरंत बंद कर दिया जाना चाहिए। आज तक किए गए अधिकांश महामारी विज्ञान के अध्ययनों में टेराटोजेनिक या फीटोटॉक्सिक प्रभावों के नैदानिक सबूत शामिल नहीं हैं, जब एस्ट्रोजेन, अन्य प्रोजेस्टोजेन के साथ संयोजन में, गलती से गर्भावस्था के दौरान खुराक में लिया गया था। BELARA में निहित लोगों के समान।यद्यपि पशु अध्ययनों ने प्रजनन विषाक्तता का प्रमाण दिखाया है (खंड 5.3 देखें), क्लोर्मैडिनोन एसीटेट के संपर्क में आने वाले 330 से अधिक मानव गर्भधारण पर नैदानिक डेटा ने भ्रूण-संबंधी कोई प्रभाव नहीं दिखाया है।
स्तनपान एस्ट्रोजन से प्रभावित हो सकता है क्योंकि यह स्तन के दूध की मात्रा और संरचना को बदल सकता है। गर्भनिरोधक स्टेरॉयड और / या उनके मेटाबोलाइट्स की थोड़ी मात्रा स्तन के दूध में उत्सर्जित हो सकती है और बच्चे को प्रभावित कर सकती है। इसलिए BELARA को स्तनपान के दौरान नहीं लिया जाना चाहिए।
04.7 मशीनों को चलाने और उपयोग करने की क्षमता पर प्रभाव
हार्मोनल गर्भ निरोधकों को मशीनरी चलाने या संचालित करने की क्षमता पर प्रतिकूल प्रभाव डालने के लिए नहीं दिखाया गया है।
04.8 अवांछित प्रभाव
BELARA के साथ नैदानिक अध्ययनों से पता चला है कि सबसे लगातार दुष्प्रभाव (> 20%) इंटरमेंस्ट्रुअल ब्लीडिंग (इंटरमेंस्ट्रुअल ब्लीडिंग और स्पॉटिंग), सिरदर्द और स्तन कोमलता हैं।
1629 महिलाओं के नैदानिक अध्ययन में BELARA के प्रशासन के बाद निम्नलिखित अवांछनीय प्रभाव बताए गए।
उनकी आवृत्ति निम्नानुसार परिभाषित की गई है:
- बहुत आम (≥1 / 10)
- आम (≥1 / 100,
- असामान्य (≥1 / 1000,
- दुर्लभ (≥1 / 10,000,
- केवल कभी कभी (
मानसिक विकार
सामान्य: अवसादग्रस्तता की स्थिति, चिड़चिड़ापन, घबराहट।
तंत्रिका तंत्र में परिवर्तन
सामान्य: चक्कर आना, माइग्रेन (और / या माइग्रेन का बिगड़ना)।
नेत्र विकार
सामान्य: दृश्य गड़बड़ी।
दुर्लभ: नेत्रश्लेष्मलाशोथ, कॉन्टैक्ट लेंस पहनने में परेशानी।
श्रवण और वेस्टिबुलर तंत्र के परिवर्तन
दुर्लभ: अचानक सुनवाई हानि, टिनिटस।
संवहनी प्रणाली के परिवर्तन
दुर्लभ: उच्च रक्तचाप, हाइपोटेंशन, कार्डियोवस्कुलर पतन, विविधताएं।
जठरांत्र प्रणाली में परिवर्तन
बहुत आम: मतली।
सामान्य: उल्टी।
असामान्य: पेट दर्द, पेट में सूजन, दस्त।
त्वचा और चमड़े के नीचे के ऊतकों में परिवर्तन
सामान्य: मुँहासे।
असामान्य: रंजकता असामान्यताएं, क्लोस्मा, बालों का झड़ना, शुष्क त्वचा।
दुर्लभ: पित्ती, एलर्जी, एक्जिमा, पर्विल, प्रुरिटस, सोरायसिस का बिगड़ना, हिर्सुटिज़्म।
बहुत दुर्लभ: एरिथेमा नोडोसम।
मस्कुलोस्केलेटल सिस्टम, संयोजी ऊतक और हड्डी में परिवर्तन
असामान्य: पीठ के निचले हिस्से में दर्द, मांसपेशियों में विकार।
प्रजनन प्रणाली और स्तन के विकार
बहुत आम: योनि स्राव, कष्टार्तव, एमेनोरिया।
सामान्य: पैल्विक दर्द।
असामान्य: गैलेक्टोरिया, फाइब्रोसिस्टिक मास्टोपाथी, जननांग कैंडिडिआसिस, डिम्बग्रंथि पुटी।
दुर्लभ: स्तन वृद्धि, vulvovaginitis, मेनोरेजिया, प्रीमेंस्ट्रुअल सिंड्रोम।
सामान्य अशांति
सामान्य: थकान, पैरों में भारीपन, जल प्रतिधारण, वजन बढ़ना।
असामान्य: कामेच्छा में कमी, पसीना आना।
दुर्लभ: भूख में वृद्धि।
नियंत्रण परीक्षा
सामान्य: रक्तचाप में वृद्धि।
असामान्य: रक्त लिपिड परिवर्तन, हाइपरट्रिग्लिसराइडिमिया सहित।
COCs के प्रशासन के दौरान निम्नलिखित दुष्प्रभाव भी देखे गए हैं:
• संयुक्त मौखिक गर्भ निरोधकों का प्रशासन, जैसा कि ज्ञात है, शिरापरक और धमनी थ्रोम्बो-एम्बोलिज़्म (शिरापरक घनास्त्रता, फुफ्फुसीय अन्त: शल्यता, स्ट्रोक, रोधगलन) के बढ़ते जोखिम के साथ जुड़ा हुआ है। यह जोखिम अन्य संबद्ध कारकों से बढ़ सकता है (देखें खंड 4.4 )
• COCs के दीर्घकालिक प्रशासन पर कुछ अध्ययनों में पित्त पथ की बीमारी के बढ़ते जोखिम की सूचना दी गई है। एस्ट्रोजन युक्त उत्पादों के साथ उपचार के दौरान पित्त पथरी बनने की संभावना विवादास्पद है।
• दुर्लभ मामलों में सौम्य, और अधिक दुर्लभ मामलों में, हार्मोनल गर्भ निरोधकों के प्रशासन के बाद हेपेटिक ट्यूमर देखा गया है, अलग-अलग मामलों में इन ट्यूमर ने गंभीर, जीवन-धमकी देने वाले इंट्रा-पेटी रक्तस्राव का कारण बना दिया है (खंड 4.4 देखें)।
• सूजन आंत्र रोग का बिगड़ना (क्रोहन रोग, अल्सरेटिव कोलाइटिस, खंड 4.4 भी देखें)।
अन्य गंभीर दुष्प्रभावों के लिए, जैसे कि गर्भाशय ग्रीवा या स्तन कैंसर, खंड 4.4 देखें।
04.9 ओवरडोज
ओवरडोज के मामले में गंभीर विषाक्त प्रभावों के बारे में कोई जानकारी नहीं है। निम्नलिखित लक्षण हो सकते हैं: मतली, उल्टी और, विशेष रूप से प्रारंभिक किशोरावस्था में, योनि से मामूली रक्तस्राव। कोई मारक नहीं हैं; उपचार रोगसूचक है। दुर्लभ मामलों में, इलेक्ट्रोलाइट संतुलन और यकृत समारोह की निगरानी आवश्यक हो सकती है।
05.0 औषधीय गुण
05.1 फार्माकोडायनामिक गुण
भेषज समूह: प्रणालीगत हार्मोनल गर्भनिरोधक, मोनोफैसिक तैयारी के साथ
21 दिनों तक BELARA के निरंतर उपयोग से, FSH और LH के पिट्यूटरी स्राव का निषेध होता है और इसलिए ओव्यूलेशन का दमन होता है। एंडोमेट्रियम बाद के स्रावी परिवर्तन के साथ बढ़ता है। ग्रीवा बलगम की स्थिरता बदल जाती है। यह गर्भाशय ग्रीवा नहर के माध्यम से शुक्राणु के प्रवास को रोकता है और शुक्राणु की गतिशीलता को बदलता है।
ओव्यूलेशन के पूर्ण निषेध के लिए सबसे कम दैनिक क्लोरमेडिनोन एसीटेट खुराक 1.7 मिलीग्राम है। पूर्ण एंडोमेट्रियल परिवर्तन के लिए समग्र खुराक प्रति चक्र 25 मिलीग्राम है।
Chlormadinone एसीटेट एक एंटी-एंड्रोजन प्रोजेस्टिन है। इसका प्रभाव उनके रिसेप्टर्स से एण्ड्रोजन हार्मोन को विस्थापित करने की क्षमता पर आधारित है।
नैदानिक प्रभावकारिता
1655 महिलाओं में 2 साल तक की चिकित्सा के लिए BELARA के प्रशासन की जांच करने वाले नैदानिक अध्ययनों में, जिसमें 22,000 से अधिक मासिक धर्म शामिल हैं, 12 गर्भधारण हुए। गर्भधारण की अवधि के दौरान 7 महिलाओं में सेवन की त्रुटियां थीं, बीमारियों की शुरुआत जो मतली या उल्टी का कारण बनती थी, दवाओं के सहवर्ती प्रशासन को हार्मोनल गर्भ निरोधकों की गर्भनिरोधक प्रभावकारिता को कम करने के लिए जाना जाता था।
05.2 फार्माकोकाइनेटिक गुण
क्लोरमैडिनोन एसीटेट (सीएमए)
अवशोषण
मौखिक प्रशासन के बाद सीएमए तेजी से और लगभग पूरी तरह से अवशोषित हो जाता है। सीएमए की प्रणालीगत जैवउपलब्धता अधिक है क्योंकि यह हेपेटिक फर्स्ट पास चयापचय के अधीन नहीं है। पीक प्लाज्मा स्तर 1-2 घंटे के बाद पहुंच जाते हैं।
वितरण
प्लाज्मा प्रोटीन से बंधे सीएमए का अंश, मुख्य रूप से एल्ब्यूमिन, 95% से अधिक है। हालाँकि, CMA का SHBG या CBG के लिए कोई बाध्यकारी संबंध नहीं है। जीव में सीएमए मुख्य रूप से वसा ऊतक में जमा होता है।
उपापचय
कई कमी और ऑक्सीकरण प्रक्रियाओं और ग्लुकुरोनाइड और सल्फेट संयुग्मन के परिणामस्वरूप कई मेटाबोलाइट्स होते हैं। मानव प्लाज्मा में प्रमुख मेटाबोलाइट्स 3α और 3β-हाइड्रॉक्सी-सीएमए हैं, जिनमें से आधा जीवन अनिवार्य रूप से अनमेटाबोलाइज्ड सीएमए से भिन्न नहीं होता है। 3α-हाइड्रॉक्साइड मेटाबोलाइट्स में "सीएमए के समान एंटीएंड्रोजेनिक गतिविधि दिखाई देती है। मूत्र में सीएमए के मेटाबोलाइट्स मुख्य रूप से संयुग्मित होते हैं। एंजाइमेटिक क्लीवेज के बाद, 3-हाइड्रॉक्सी मेटाबोलाइट्स के अलावा मुख्य मेटाबोलाइट 2α-हाइड्रॉक्सी-सीएमए होता है। और डायहाइड्रॉक्सी मेटाबोलाइट्स।
निकाल देना
सीएमए प्लाज्मा से एकल खुराक के लगभग 34 घंटे के आधे जीवन के साथ और बार-बार खुराक के लगभग 36-39 घंटे बाद साफ हो जाता है। सीएमए और इसके मेटाबोलाइट्स, मौखिक प्रशासन के बाद, गुर्दे और मल दोनों द्वारा समान प्रतिशत में उत्सर्जित होते हैं।
एथिनिल एस्ट्राडियोल (ईई)
अवशोषण
मौखिक प्रशासन के बाद ईई तेजी से और लगभग पूरी तरह से अवशोषित हो जाता है; औसत प्लाज्मा शिखर लगभग 1.5 घंटे में पहुंच जाता है। पूर्व-प्रणालीगत संयुग्मन और यकृत के पहले पास चयापचय के कारण, पूर्ण जैवउपलब्धता लगभग 40% है और काफी अंतर-वैयक्तिक भिन्नता (20-65%) के अधीन है।
वितरण
साहित्य में रिपोर्ट किए गए ईई की प्लाज्मा सांद्रता एक चिह्नित परिवर्तनशीलता की विशेषता है। ईई का लगभग 98% प्लाज्मा प्रोटीन से बंधा होता है, लगभग विशेष रूप से एल्ब्यूमिन के लिए।
उपापचय
प्राकृतिक एस्ट्रोजेन की तरह, ईई को सुगंधित रिंग के हाइड्रॉक्सिलेशन द्वारा साइटोक्रोम पी-450 के माध्यम से बायोट्रांसफॉर्म किया जाता है। मुख्य मेटाबोलाइट 2-हाइड्रॉक्सी-ईई है जिसे आगे संयुग्मित मेटाबोलाइट्स में मेटाबोलाइज किया जाता है। ईई आंतों के म्यूकोसा दोनों में प्रीसिस्टमिक संयुग्मन से गुजरता है। छोटी आंत की तुलना में छोटी आंत जिगर। ग्लूकोरोनाइड्स मुख्य रूप से मूत्र में मौजूद होते हैं, जबकि सल्फेट पित्त और प्लाज्मा में मौजूद होते हैं।
निकाल देना
ईई लगभग 12-14 घंटे के आधे जीवन के साथ प्लाज्मा से समाप्त हो जाता है। ईई गुर्दे और मल के माध्यम से मूत्र / मल के अनुपात में 2: 3 के अनुपात में उत्सर्जित होता है। आंतों के बैक्टीरिया द्वारा हाइड्रोलिसिस के बाद पित्त में उत्सर्जित ईई सल्फेट के अधीन है एंटरोहेपेटिक सर्कल।
05.3 प्रीक्लिनिकल सुरक्षा डेटा
तीव्र एस्ट्रोजन विषाक्तता कम है। जानवरों की प्रजातियों और मनुष्यों के संबंध में महत्वपूर्ण अंतर को ध्यान में रखते हुए, जानवरों पर एस्ट्रोजन के साथ अध्ययन के परिणाम मनुष्यों में उपयोग के लिए केवल एक सीमित भविष्य कहनेवाला मूल्य है। एथिनिलएस्ट्राडियोल, एक सिंथेटिक एस्ट्रोजन जो अक्सर मौखिक गर्भ निरोधकों में उपयोग किया जाता है, अपेक्षाकृत कम खुराक पर भी प्रयोगशाला जानवरों में एक भ्रूण प्रभाव पड़ता है; मूत्रजननांगी पथ की असामान्यताएं और पुरुष भ्रूणों का स्त्रीकरण देखा गया है। इन प्रभावों को प्रजाति-विशिष्ट माना जाता है। क्लोर्मैडिनोन। एसीटेट दिखाया गया है खरगोशों, चूहों और चूहों में भ्रूणीय और टेराटोजेनिक प्रभाव। इसके अलावा, टेराटोजेनिक प्रभाव खरगोशों में भ्रूणोटॉक्सिक खुराक पर और चूहों में भी परीक्षण की गई सबसे कम खुराक (1 मिलीग्राम / किग्रा / दिन) पर देखा गया था। मानव प्रशासन के संबंध में इन आंकड़ों का महत्व स्पष्ट नहीं है। पुरानी विषाक्तता, जीनोटॉक्सिसिटी और कार्सिनोजेनिक क्षमता के पारंपरिक अध्ययनों से प्राप्त प्रीक्लिनिकल डेटा, इस सीपीआर के अन्य वर्गों में वर्णित लोगों के अलावा, मनुष्यों के लिए विशेष जोखिम नहीं दिखाते हैं।
06.0 फार्मास्युटिकल जानकारी
०६.१ अंश:
लैक्टोज मोनोहाइड्रेट, कॉर्न स्टार्च, पोविडोन K30, मैग्नीशियम स्टीयरेट, हाइपोर्मेलोज, मैक्रोगोल 6000, प्रोपलीन ग्लाइकोल, तालक, टाइटेनियम डाइऑक्साइड (E171), रेड आयरन ऑक्साइड (E172)।
06.2 असंगति
संबद्ध नहीं।
06.3 वैधता की अवधि
3 वर्ष।
06.4 भंडारण के लिए विशेष सावधानियां
कोई विशेष निर्देश नहीं।
06.5 तत्काल पैकेजिंग की प्रकृति और पैकेज की सामग्री
पीवीसी / पीवीडीसी / अल या पीपी / अल फफोले
1 x 21 फिल्म-लेपित टैबलेट के साथ पैक
06.6 उपयोग और संचालन के लिए निर्देश
30 डिग्री सेल्सियस से अधिक नहीं के तापमान पर स्टोर करें।
07.0 विपणन प्राधिकरण धारक
FORMENTI S.r.l. उत्पाद - आर कोच के माध्यम से, 1/2 - 20152 मिलान
08.0 विपणन प्राधिकरण संख्या
एआईसी एन. 036875019 / एम - पीवीसी / पीवीडीसी / अल ब्लिस्टर में 1 x 21 फिल्म-लेपित टैबलेट
09.0 प्राधिकरण के पहले प्राधिकरण या नवीनीकरण की तिथि
पहले प्राधिकरण की तिथि: मई 2005
10.0 पाठ के संशोधन की तिथि
सितंबर 2010
11.0 रेडियो दवाओं के लिए, आंतरिक विकिरण मात्रा पर पूरा डेटा
12.0 रेडियो दवाओं के लिए, प्रायोगिक तैयारी और गुणवत्ता नियंत्रण पर अतिरिक्त विस्तृत निर्देश
प्रिस्क्रिप्टर्स के लिए चेकलिस्ट - संयुक्त हार्मोनल गर्भनिरोधक
कृपया संयुक्त हार्मोनल गर्भ निरोधकों (सीओसी) पर किसी भी परामर्श के दौरान उत्पाद विशेषताओं के सारांश के साथ इस चेकलिस्ट का उपयोग करें।
• NS थ्रोम्बोम्बोलिज़्म (जैसे गहरी शिरा घनास्त्रता, फुफ्फुसीय अन्त: शल्यता, दिल का दौरा और स्ट्रोक) COCs के उपयोग से जुड़े एक महत्वपूर्ण जोखिम का प्रतिनिधित्व करता है।
• सीएचसी के साथ थ्रोम्बोइम्बोलिज्म का जोखिम अधिक होता है:
- दौरान पहला साल घ "रोजगार;
- जब वह चला जाता है उपयोग फिर से शुरू करें 4 या अधिक सप्ताह के सेवन में ब्रेक के बाद।
• सीओसी जिसमें एथिनिल एस्ट्राडियोल के साथ संयोजन होता है लेवोनोर्गेस्ट्रेल, नॉरएस्टीमेट या नॉरएथिस्टरोन लीजिए कम जोखिम भरा शिरापरक थ्रोम्बेम्बोलिज्म (वीटीई) का कारण बनने के लिए।
• एक महिला के लिए जोखिम उसके थ्रोम्बेम्बोलिज़्म के आधारभूत जोखिम पर भी निर्भर करता है। इसलिए COC का उपयोग करने के निर्णय को ध्यान में रखना चाहिए मतभेद और व्यक्तिगत जोखिम कारक, विशेष रूप से थ्रोम्बोम्बोलिज़्म से संबंधित - नीचे दिए गए बॉक्स और उत्पाद विशेषताओं का प्रासंगिक सारांश देखें।
• शिरापरक थ्रोम्बेम्बोलिज्म (वीटीई) के सबसे कम जोखिम वाले सीएचसी के बजाय किसी भी सीएचसी का उपयोग करने का निर्णय महिला के साथ एक साक्षात्कार के बाद ही किया जाना चाहिए ताकि यह सुनिश्चित हो सके कि वह समझती है:
- NS जोखिम इसके COC से जुड़े थ्रोम्बोम्बोलिज़्म;
- का असर कोई जोखिम कारक घनास्त्रता के अपने जोखिम में निहित;
- जिन पर विशेष ध्यान देना चाहिए संकेत और लक्षण एक घनास्त्रता का।
याद रखें कि एक महिला के जोखिम कारक समय के साथ भिन्न हो सकते हैं। इसलिए हर परामर्श पर इस चेकलिस्ट का उपयोग करना महत्वपूर्ण है।
• आपको सर्जरी की जरूरत है;
• यह आवश्यक है कि आप स्थिरीकरण की लंबी अवधि से गुजरें (जैसे कि दुर्घटना या बीमारी के मामले में, या "निचले अंग में डाली गई" के लिए)।
→ इन मामलों में यह पुनर्विचार करना बेहतर होगा कि जोखिम सामान्य होने तक गैर-हार्मोनल गर्भनिरोधक का उपयोग करना है या नहीं।.
• विस्तारित अवधि के लिए यात्रा (> 4 घंटे);
• संयुक्त गर्भ निरोधकों के लिए कोई भी मतभेद या जोखिम कारक विकसित करना;
• उसने पिछले कुछ हफ्तों में जन्म दिया है।
→ ऐसी स्थितियों में, आपके रोगी को थ्रोम्बोम्बोलिज़्म के किसी भी लक्षण और लक्षण को पकड़ने के लिए विशेष ध्यान देना चाहिए.
कृपया महिलाओं को थ्रॉम्बोसिस के लक्षणों सहित प्रत्येक COC पैक के साथ आने वाले पैकेज इंसर्ट को पढ़ने के लिए दृढ़ता से प्रोत्साहित करें, जिसे उन्हें ध्यान से देखना चाहिए।
कृपया सीओसी से किसी भी संदिग्ध प्रतिकूल प्रतिक्रिया की रिपोर्ट क्षेत्रीय रूप से सक्षम फार्माकोविजिलेंस कार्यालयों या एआईएफए को वर्तमान कानून के अनुसार आवश्यक है।
संयुक्त मौखिक गर्भ निरोधकों (COCS) और रक्त के थक्कों के जोखिम के बारे में महत्वपूर्ण जानकारी
सभी संयुक्त गर्भ निरोधकों से रक्त का थक्का बनने का खतरा बढ़ जाता है। एक संयुक्त हार्मोनल गर्भनिरोधक (सीओसी) लेने से रक्त के थक्के का समग्र जोखिम छोटा होता है।, लेकिन थक्के एक गंभीर स्थिति का प्रतिनिधित्व कर सकते हैं और बहुत ही दुर्लभ मामलों में घातक भी।
यह बहुत महत्वपूर्ण है कि आप यह पहचान लें कि जब आप रक्त के थक्के के लिए अधिक जोखिम में हो सकते हैं, तो किन संकेतों और लक्षणों पर ध्यान देना चाहिए और आपको कौन सी कार्रवाई करने की आवश्यकता है।
रक्त के थक्के का खतरा किन स्थितियों में अधिक होता है?
- COC के उपयोग के पहले वर्ष के दौरान (4 या अधिक सप्ताह के अंतराल के बाद उपयोग फिर से शुरू करने सहित)
- यदि आप अधिक वजन वाले हैं
- यदि आपकी आयु 35 वर्ष से अधिक है
- यदि आपके परिवार का कोई सदस्य है, जिसे अपेक्षाकृत कम उम्र में (अर्थात 50 वर्ष से कम) रक्त का थक्का जम गया हो
- अगर आपने पिछले कुछ हफ्तों में जन्म दिया है
स्वयं सिगरेट और 35 वर्ष से अधिक उम्र में, उसे धूम्रपान बंद करने या गर्भनिरोधक की गैर-हार्मोनल विधि का उपयोग करने की दृढ़ता से सलाह दी जाती है।
यदि आपको निम्न में से कोई भी लक्षण दिखाई दे तो तुरंत डॉक्टर से मिलें:
• एक पैर में तेज दर्द या सूजन जो त्वचा के रंग में शिथिलता, गर्मी या परिवर्तन के साथ हो सकता है जैसे कि पीलापन, लालिमा या नीला रंग दिखाई देना। उसे डीप वेन थ्रॉम्बोसिस हो सकता है।
• अचानक और अस्पष्टीकृत सांस की तकलीफ या तेजी से सांस लेने की शुरुआत; सीने में तेज दर्द जो गहरी सांस लेने से बढ़ सकता है; बिना किसी स्पष्ट कारण के अचानक खांसी (जो रक्त का उत्पादन कर सकती है)। यह फुफ्फुसीय अन्त: शल्यता नामक गहरी शिरा घनास्त्रता की एक गंभीर जटिलता हो सकती है। यह तब होता है जब रक्त का थक्का पैर से फेफड़े में चला जाता है।
• सीने में दर्द, अक्सर तेज, लेकिन जो कभी-कभी होता है जैसे कि अस्वस्थता, दबाव की भावना, वजन, पीठ, जबड़े, गले, हाथ में विकीर्ण होने वाली ऊपरी शरीर की परेशानी, अपच या घुट, पसीना, मतली, उल्टी या चक्कर से जुड़ी परिपूर्णता की भावना के साथ। यह दिल का दौरा हो सकता है।
• स्तब्ध हो जाना या चेहरे, हाथ या पैर में कमजोरी का एहसास, विशेष रूप से शरीर के एक तरफ; बोलने या समझने में कठिनाई; ए "अचानक मन का भ्रम, दृष्टि की अचानक हानि या धुंधली दृष्टि; एक सिरदर्द / माइग्रेन तीव्र और सामान्य से भी बदतर। यह एक स्ट्रोक हो सकता है।
रक्त के थक्के के लक्षणों के लिए देखें, खासकर अगर:
• अभी-अभी सर्जरी हुई है
• आप लंबे समय से गतिहीन हैं (जैसे किसी दुर्घटना या बीमारी के कारण, या क्योंकि आपका पैर एक कास्ट में पड़ा है)
• लंबा सफर तय कर चुका है (4 घंटे से ज्यादा समय तक)
अपने डॉक्टर, नर्स या सर्जन को बताना याद रखें कि आप एक संयुक्त हार्मोनल गर्भनिरोधक ले रहे हैं यदि:
• आपकी सर्जरी हुई है या होने वाली है
• ऐसी कोई भी स्थिति होती है जब कोई स्वास्थ्य देखभाल पेशेवर आपसे पूछता है कि आप कौन सी दवाएं ले रहे हैं
अधिक जानकारी के लिए, कृपया दवा के साथ पैकेज लीफलेट को ध्यान से पढ़ें और संयुक्त हार्मोनल गर्भनिरोधक के उपयोग से जुड़े किसी भी अवांछित प्रभाव की सूचना तुरंत अपने डॉक्टर या फार्मासिस्ट को दें।