कोलोनोस्कोपी एक निदान प्रक्रिया है जिसका उद्देश्य बड़ी आंत की आंतरिक दीवारों (विशेष रूप से कोलन) की प्रत्यक्ष दृष्टि है।
क्रियान्वयन
परीक्षा के दौरान कोलोनोस्कोप नामक एक छोटी लचीली जांच का उपयोग किया जाता है, जो शीर्ष पर एक कैमरा और प्रकाश स्रोत से सुसज्जित होती है।
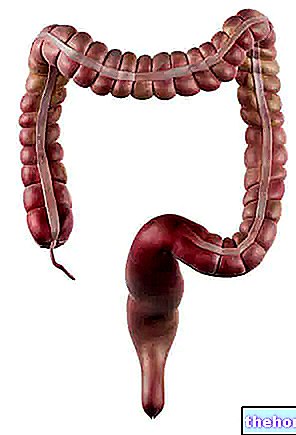
यह जांच, विशेष रूप से चिकनाई युक्त, गुदा में डाली जाती है और मलाशय में और बड़ी आंत के अन्य हिस्सों में धीरे-धीरे ऊपर जाने के लिए बनाई जाती है, सिग्मा, अवरोही बृहदान्त्र, अनुप्रस्थ बृहदान्त्र, आरोही और अंधा बृहदान्त्र (नीचे चित्र देखें) ); छोटी आंत के अंतिम भाग तक पहुँचता है, जिसे इलियम कहा जाता है, कोलोनोस्कोप को समान विनम्रता के साथ वापस ले लिया जाता है।

कैमरे के लिए धन्यवाद, कॉलोनोस्कोपी के दौरान डॉक्टर विशेष स्क्रीन पर उपकरण द्वारा प्रेषित छवियों को देखकर कोलन के स्वास्थ्य की स्थिति की सराहना कर सकते हैं।
कोलोनिक म्यूकोसा के बेहतर दृश्य को सुनिश्चित करने के लिए, कोलोनोस्कोपी के दौरान आंतों की दीवारों को आराम देना आवश्यक है, जो कोलोनोस्कोप के माध्यम से कार्बन डाइऑक्साइड को फुलाने से प्राप्त होता है। इससे मरीज को थोड़ी परेशानी हो सकती है।

पूरे ऑपरेशन के दौरान, रोगी अपनी बाईं ओर लेटा रहता है, लेकिन डॉक्टर को छोटी-छोटी हरकतें करने के लिए कहा जा सकता है।
दर्द निवारक और ट्रैंक्विलाइज़र आमतौर पर कोलोनोस्कोपी शुरू करने से पहले दिए जाते हैं, ताकि परीक्षा को अधिक आरामदायक बनाया जा सके और अप्रिय संवेदनाओं को कम किया जा सके।
कुल मिलाकर, जांच में लगभग 30-40 मिनट लगते हैं।
ये किसके लिये है?
कोलोोनॉस्कोपी का मुख्य उपयोग किसी भी घाव, अल्सरेशन, अवरोध, ट्यूमर या पॉलीप्स की पहचान करने के लिए कोलोनिक म्यूकोसा के स्वास्थ्य की स्थिति की जांच में निहित है।
इंटरवेंशनल कॉलोनोस्कोपी
एक वीडियो कैमरा के रूप में कार्य करने और हवा को भरने के अलावा, कोलोनोस्कोप - यदि आवश्यक हो - कोलन की दीवारों को पानी से साफ कर सकता है, आंतों की सामग्री को एस्पिरेट कर सकता है या सर्जिकल उपकरणों के लिए वाहन के रूप में कार्य कर सकता है जिसके साथ ऊतक के नमूने लेने या पॉलीप्स को हटाने के लिए।
इसलिए कोलोनोस्कोपी केवल नैदानिक उद्देश्यों के लिए नहीं है, बल्कि इसका उपयोग बायोप्सी और चिकित्सीय हस्तक्षेप करने के लिए भी किया जा सकता है। इस मामले में हम इंटरवेंशनल कॉलोनोस्कोपी की बात करते हैं।
कोलोनोस्कोपी पर अंतर्दृष्टि
संकेत
कोलोनोस्कोपी अनिवार्य रूप से आवेदन के दो प्रमुख क्षेत्रों को पहचानता है: पेट के कैंसर की जांच और आंतों के संकेतों और लक्षणों की उपस्थिति में नैदानिक तत्वों की खोज।
कोलनस्कोपी और कोलन कैंसर
कोलन कैंसर स्क्रीनिंग के लिए परीक्षा को पहले या दूसरे स्तर की जांच के रूप में किया जा सकता है। उम्र से परे प्रमुख जोखिम कारकों के बिना आबादी के लिए, दिशानिर्देश 58 और 60 साल के बीच एक कोलोनोस्कोपी या सिग्मोइडोस्कोपी करने की सलाह देते हैं, जिसे हर दशक में दोहराया जाना चाहिए। दो परीक्षण एक ही कार्यप्रणाली सिद्धांतों पर आधारित होते हैं, इस अंतर के साथ कि सिग्मोइडोस्कोपी बृहदान्त्र के अंतिम खंड के एंडोस्कोपिक अध्ययन तक सीमित है; इसका मुख्य नुकसान इस तथ्य से दिया जाता है कि एडिनोमेटस पॉलीप्स और ट्यूमर के आधे से कम में बनते हैं ऊपरी लक्षण, जबकि दूसरी ओर यह रोगी की तुलना में कम आक्रामक होने और कम जोखिम वाले जोखिम को उजागर करने के महत्वपूर्ण लाभ को प्रदर्शित करता है। दूसरी ओर, कोलोनोस्कोपी, बृहदान्त्र की जांच के लिए "स्वर्ण मानक" माने जाने के बावजूद कैंसर के लिए अधिक कठिन तैयारी, लंबे समय तक चलने की आवश्यकता होती है और नकारात्मक दुष्प्रभावों (जैसे आंतों की वेध और रक्तस्राव) का अधिक जोखिम होता है, जो 1000 परीक्षणों में से 2-3 मामलों में हो सकता है। इस कारण से, मध्यम-निम्न जोखिम वाले लोगों में, सिग्मोइडोस्कोपी द्वारा मल या पॉलीप्स में गुप्त रक्त का पता लगाने के बाद मुख्य रूप से कोलोनोस्कोपी का उपयोग दूसरे स्तर की जांच के रूप में किया जाता है।
अन्य जोखिम कारकों की उपस्थिति में, जैसे कि कोलन पॉलीपोसिस या इस और कैंसर के अन्य रूपों से परिचित होने पर, डॉक्टर हर पांच या दस साल में 40/50 वर्ष की आयु से शुरू होने वाली प्रथम-स्तरीय जांच के रूप में कोलोनोस्कोपी करने की सिफारिश कर सकते हैं।
आंतों के रोगों की कॉलोनस्कोपी और निदान
कोलोरेक्टल कैंसर स्क्रीनिंग के अलावा, कोलोनोस्कोपी का उपयोग आमतौर पर पेट में दर्द, मलाशय से रक्तस्राव, पुरानी कब्ज या दस्त जैसे लक्षणों की उत्पत्ति की जांच के लिए किया जाता है, एल्वो में बार-बार परिवर्तन (डायरिया के एपिसोड के साथ बारी-बारी से कब्ज की अवधि), एनीमिया अज्ञात की लोहे की कमी उत्पत्ति, टेनेसमस (मल के अधूरे निकास की अनुभूति), रिबन जैसे मलमूत्र का उत्सर्जन और मल में बलगम की प्रचुर उपस्थिति इनमें से कई लक्षण कोलोरेक्टल कैंसर के कैंसर के रूपों के कारण भी होते हैं।
क्या कोलोनोस्कोपी दर्दनाक है?
हालांकि बहुत से लोग इस विचार के प्रति अनिच्छुक हैं, विशेष रूप से विशेष नैदानिक प्रक्रिया से जुड़ी शर्मिंदगी के कारण, कोलोनोस्कोपी आमतौर पर अच्छी तरह से सहन किया जाता है। हालांकि परीक्षा निस्संदेह बहुत कष्टप्रद है, दर्द निवारक और ट्रैंक्विलाइज़र की क्रिया, सामान्य रूप से, अप्रिय संवेदनाओं को बहुत कम करने में सक्षम है। जब कोलोनोस्कोप को स्थानांतरित किया जाता है या हवा को उड़ाने के लिए उपयोग किया जाता है, तो रोगी को पेट में मामूली ऐंठन या उत्तेजना का अनुभव हो सकता है। निकालने के लिए, कोई भी बायोप्सी आमतौर पर दर्द रहित होती है।परीक्षा की "झुंझलाहट" हालांकि "ऑपरेटर के कौशल" और बृहदान्त्र की शारीरिक रचना से काफी हद तक प्रभावित होती है।
इन सभी समस्याओं को एक वैकल्पिक तकनीक के माध्यम से दूर किया जाता है जो मानक प्रक्रिया की तुलना में केवल थोड़ा कम प्रभावी है। हम वर्चुअल कॉलोनोस्कोपी के बारे में बात कर रहे हैं, जो पिछले एक के विपरीत, दर्द को शांत करने के लिए जांच और शामक के उपयोग की आवश्यकता नहीं होती है, क्योंकि यह रोगी के बाहर रखे एक विशेष रेडियोलॉजिकल उपकरण का उपयोग करता है। इसके बावजूद, आभासी कॉलोनोस्कोपी में किसी भी पॉलीप्स की बायोप्सी या छांटने में हस्तक्षेप करने में सक्षम नहीं होने की प्रमुख सीमा है।
जोखिम और दुष्प्रभाव
कोलोनोस्कोपी एक कम जोखिम वाला नैदानिक परीक्षण है; प्रमुख जटिलताएं सांख्यिकीय रूप से 1,000 मामलों में से लगभग 3 में होती हैं, और इसके कारण हो सकते हैं:
- परीक्षा के दौरान प्रयुक्त शामक,
- बृहदान्त्र का आकस्मिक वेध
- पॉलीप्स या अन्य असामान्य ऊतकों को हटाने के बाद कोई रक्तस्राव।
इनमें से सबसे गंभीर जटिलता (2,000 मामलों में <1) कोलोनिक वेध है, जिसके लिए तत्काल बड़ी सर्जरी की आवश्यकता होती है।
इसके बजाय किसी भी रक्त की हानि को कोलोनोस्कोपी के दौरान पहले से ही सावधानी से रोका जा सकता है, जिसे इस उद्देश्य के लिए दोहराया जाना चाहिए यदि रक्तस्राव पहली परीक्षा के बाद के दिनों में अनायास रुके बिना होता है।
अन्य जटिलताएं हृदय रोगियों जैसे जोखिम वाले लोगों पर शामक दवाओं के प्रभाव से संबंधित हैं।
मतभेद
आंतों के वेध के जोखिम के लिए अधिक संवेदनशीलता के कारण, तीव्र डायवर्टीकुलिटिस, विषाक्त मेगाकोलन और आंत के इस हिस्से में सर्जरी से वसूली के मामले में कोलोनोस्कोपी की सिफारिश नहीं की जाती है।
कोलोनोस्कोपी के बाद
कोलोनोस्कोपी के अंत में, अस्पताल में भर्ती होने के 30 से 120 मिनट की आवश्यकता हो सकती है, ताकि इस्तेमाल किए गए शामक के प्रभाव को कम किया जा सके; इस कारण से भी आमतौर पर एक सहायक की कंपनी में नियुक्ति पर जाने और आराम करने की सिफारिश की जाती है शेष दिन (इस्तेमाल की जाने वाली दवाएं उनींदापन और थकान का कारण बन सकती हैं; इसलिए वाहन चलाने को दृढ़ता से हतोत्साहित किया जाता है, साथ ही अन्य गतिविधियों में शामिल होने के लिए "सावधानीपूर्वक सतर्कता" की आवश्यकता होती है)।
कोलोनोस्कोपी के दौरान हवा के झोंके के कारण परीक्षा के अंत में पेट फूलना और सूजन काफी आम समस्याएं हैं। जहां तक पोषण का सवाल है, दिन के बाकी दिनों में हल्के और आसानी से पचने वाले खाद्य पदार्थों को प्राथमिकता दी जाएगी।
भले ही - विशेष रूप से बायोप्सी या पॉलीपेक्टॉमी से गुजरने वाले रोगियों में - कोलोनोस्कोपी के बाद पहले शौच के साथ गुदा से रक्त का थोड़ा सा नुकसान काफी सामान्य है, बार-बार रक्त की हानि तत्काल चिकित्सा परामर्श को उचित ठहराती है। यदि पेट में दर्द या तेज बुखार आने वाले दिनों में दिखाई दे तो यही बात लागू होती है।
"कोलोनोस्कोपी" पर अन्य लेख
- कोलोनोस्कोपी की तैयारी
- कोलोनोस्कोपी डाइट
- जड़ी-बूटियों के साथ कोलोनोस्कोपी की तैयारी करें
- कोलोनोस्कोपी के बाद आहार
- आभासी कॉलोनोस्कोपी
कोलोनोस्कोपी - वीडियो: इसे कैसे और कब करना है
वीडियो चलाने में समस्या? यूट्यूब से वीडियो को रीलोड करें।
- वीडियो पेज पर जाएं
- वेलनेस डेस्टिनेशन पर जाएं
- यूट्यूब पर वीडियो देखें













-perch-e-quando-si-misura.jpg)